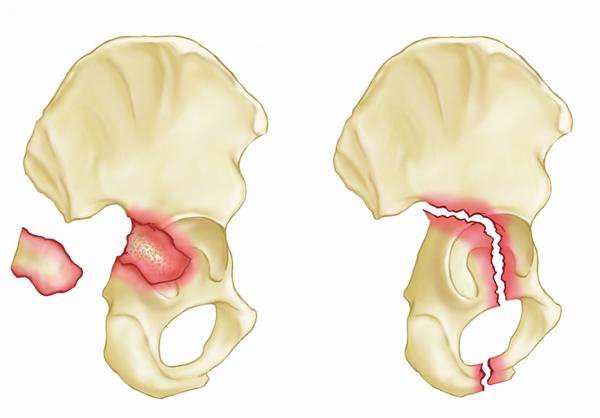
Điều trị trật khớp cùng chậu
Khớp cùng chậu thuộc nhóm khớp bán động, chấn thương trật khớp cùng chậu là một chấn thương nặng nên thường gây tổn thương các cơ quan khác như tiết niệu, tiêu hóa... Bài viết sẽ giúp bạn hiểu thêm về trật khớp cùng chậu là gì và cách điều trị trật khớp cùng chậu.
1. Chức năng của khớp cùng chậu?
Các khớp xương cùng chậu (SI) nối xương cùng ở đáy cột sống với xương hông. Chúng cung cấp rất nhiều sức mạnh để điều chỉnh lực mạnh giữa phần trên và phần dưới của cơ thể. Các khớp này cũng bảo vệ đoạn chuyển động thấp nhất của cột sống, L5-S1, thông qua chuyển động hạn chế của chúng và các dây chằng rất bền kết nối với đoạn L5-S1.
Cấu trúc mở rộng của các dây chằng dẻo dai và đàn hồi giúp hỗ trợ các khớp xương cùng, cho phép nâng đỡ phần trên của cơ thể một cách ổn định nhưng linh hoạt.
Các khớp xương cùng cung cấp một loạt các chức năng thiết yếu, bao gồm:
- Kiểm soát và phân phối lực từ phần trên cơ thể vào chân.
- Hoạt động như một bộ giảm xóc cho cột sống và kiểm soát việc truyền lực từ phần dưới cơ thể vào cột sống, chẳng hạn như lực hấp dẫn và lực truyền lên trong khi đứng hoặc đi bộ.
- Cho phép đi lại, cử động cột sống và đùi, và thay đổi tư thế hoặc vị trí, chẳng hạn như chuyển từ nằm sang đứng và đứng sang ngồi.
- Hỗ trợ trọng lượng của phần trên cơ thể.
- Tạo điều kiện thuận lợi cho việc mang thai và sinh con ở phụ nữ bằng cách mở rộng và trở nên di động hơn.
- Hệ thống thần kinh kết nối với khớp này truyền tín hiệu đau phát sinh từ bên trong khớp và các dây chằng xung quanh của khớp. Các dây thần kinh cũng cung cấp cảm giác về vị trí và sự cân bằng.
Vị trí của khớp xương cùng chậu (SI): Sự khớp nối giữa bên ngoài của của cột sống xương cùng và phía bên trong của con bướm có hình xương hông hình thành doanh sacroiliac.
- Khớp SI nằm ở hai bên của cột sống xương cùng và nằm sâu trong xương chậu.
- Mỗi khớp SI được đảm bảo và bảo vệ tốt bởi các dây chằng chắc chắn.
- Mặt khớp kéo dài từ đoạn cột sống S1 đến giữa đoạn cột sống S3. Vị trí này có thể thay đổi một chút, bắt đầu ở phía trên đoạn cột sống S1 (gần L5-S1 hoặc khớp cùng bên ) và kết thúc về phía trên cùng của đoạn cột sống S3.
Khi nhìn từ phía trước, các khớp được sắp xếp theo kiểu song song ở hai bên của cột sống dưới.
Việc ấn trực tiếp da lên khớp xương cùng ở vùng chậu phía sau có thể gây đau nếu khớp bị viêm (viêm ruột thừa) hoặc không hoạt động như bình thường ( rối loạn chức năng khớp xương cùng).
2. Trật khớp cùng chậu được tiến hành điều trị khi nào?
Trật khớp cùng chậu đơn thuần rất hiếm khi gặp, thông thường chỉ gặp ở những bệnh nhân có chấn thương vùng chậu, có gãy xương chậu kèm trật khớp cùng chậu (gãy Malgaigne); hoặc trật khớp mu, trật khớp cùng chậu (trật khung chậu kiểu Malgaigne). Trước khi tiến hành phẫu thuật dứt điểm, bệnh nhân phải được hồi sức toàn diện, đánh giá đầy đủ, phù hợp để gây mê và phẫu thuật bởi ê kíp đã chuẩn bị sẵn sàng.
Điều trị dứt điểm thành công đòi hỏi phải giảm và cố định cả tổn thương phía sau và phía trước, thường được hoàn thành trong một quy trình dứt điểm duy nhất.
Sự mất ổn định hoàn toàn của vòng chậu có thể rõ ràng khi sự dịch chuyển là lớn, nhưng nó cũng có thể là điều bí ẩn, khi sự dịch chuyển ban đầu đã bị che giấu bởi độ giật đàn hồi, nghiên cứu hình ảnh kém hoặc giảm thành công bằng chất kết dính khung chậu.
Chăm sóc cấp cứu cho các vết thương ở vòng chậu nên có sẵn và lên kế hoạch trước tại mọi bệnh viện chấn thương. Những bệnh nhân bị chấn thương phức tạp ở vùng chậu có thể cần được chuyển đến trung tâm chuyên khoa. Có thể tập trung chăm sóc dứt điểm các chấn thương vòng chậu phức tạp do đó có thể cần xem xét chuyển tuyến bệnh nhân.
2.1 Tổn thương rễ thần kinh xương cùng
Trước khi tiến hành điều trị dứt điểm chấn thương vòng chậu, điều cần thiết là phải biết tình trạng chức năng của rễ thần kinh thị giác của bệnh nhân. Cần phải khám cẩn thận và chi tiết để đánh giá cảm giác tầng sinh môn, sự co thắt cơ vòng hậu môn tự nguyện và phản xạ vòi trứng. Cystometrography có thể hữu ích để đánh giá chức năng vận động thần kinh bàng quang.
Các bất thường về thần kinh nên tương quan với vị trí giải phẫu của chấn thương:
Nếu bị tổn thương dây thần kinh xương cùng, cần phải điều tra thêm và có thể điều trị.
2.2 Sắp xếp lại khung chậu sớm
Nhận biết sớm và ít nhất sửa chữa một phần dị dạng là hữu ích, vì khả năng di động của các mảnh xương chậu giảm khi tổ chức sưng và tụ máu. Việc quấn theo chu vi càng sớm càng tốt có thể giúp điều chỉnh chuyển vị bên ngoài và bên ngoài.
Nếu có sự dịch chuyển gần, lực kéo tác dụng lên chi dưới có thể cải thiện tình trạng đó. Những chỉnh sửa tạm thời như vậy tốt nhất nên được áp dụng sớm trong quá trình chăm sóc bệnh nhân, trước khi tình trạng sưng và tụ máu tiến triển. Sự cố định bên ngoài, nếu được sử dụng để chăm sóc ban đầu, tương tự có thể hỗ trợ giảm dứt điểm sau đó.
2.3 Chấn thương sau
Thành phần phía sau của chấn thương này là sự trật khớp hoặc gãy xương của khớp xương cùng.
Gãy trật khớp về bản chất là gãy hình lưỡi liềm, nhưng sự mất ổn định khớp sacroiliac là toàn bộ thay vì chỉ xoay. Việc xác định sự bất ổn định toàn bộ có thể cần chụp X-quang hoặc phân tích cẩn thận CT trước phẫu thuật.
Các kỹ thuật giảm và cố định cụ thể sẽ phụ thuộc vào vị trí chấn thương, kiểu gãy và sự di lệch, cũng như các yếu tố bệnh nhân và các nguồn lực sẵn có.
2.4 Chấn thương trước
Các chấn thương trước có liên quan đến:
- Sự gián đoạn giao cảm mu
- Gãy xương
- Gãy xương mu
Sự dịch chuyển và không ổn định của chúng từ nhẹ đến nặng.
Nói chung, gián đoạn giao cảm mu, đặc biệt là với sự di lệch đáng kể, nên được điều trị bằng cách giảm mở và cố định bên trong. Gãy xương mu, mà sự mất ổn định có thể bị hạn chế bởi sự hạn chế mô mềm có thể được điều trị bằng cách cố định bên trong hoặc bên ngoài. Sự giảm của chúng có thể giúp giảm sự dịch chuyển vòm sau và sự cố định của chúng góp phần vào sự ổn định tổng thể của vòng chậu.
3. Điều trị trật khớp cùng chậu
3.1 Lập kế hoạch trước phẫu thuật
Đánh giá và xem xét:
Toàn bộ bệnh nhân (tình trạng sinh lý và các chấn thương khác). Vùng chậu và hệ thống cơ quan (các chi tiết cục bộ của vùng chậu bao gồm các mô mềm và các chấn thương hệ thống cơ quan liên quan).
Chụp X-quang và chụp CT khung chậu (được xem xét chi tiết cho từng bệnh nhân về giải phẫu cá nhân, từng chấn thương và cấu hình xương chậu tổng thể) đối với giải phẫu cá nhân của từng bệnh nhân, từng chấn thương và cấu hình tổng thể của khung chậu).
Xác định và liệt kê từng chấn thương vòng chậu riêng lẻ:
Đối với mỗi chấn thương, xác định độ dịch chuyển, độ ổn định và chiến lược giảm thiểu và cố định
Liệt kê, theo thứ tự, từng bước của quy trình đã lập kế hoạch:
- Xác nhận kế hoạch
- Liệt kê thiết bị và thiết bị cấy ghép
- Xem xét các vấn đề tiềm ẩn và giải pháp
Chia sẻ kế hoạch với các thành viên khác của nhóm phẫu thuật – bao gồm điều dưỡng, kỹ thuật viên chụp X quang và nhân viên gây mê.
Ghi chú:
- Giảm thiểu lượng tổn thương mô mềm bổ sung và mất máu do phẫu thuật là rất quan trọng. Cần sử dụng hiệu quả thời gian phẫu thuật để tránh các thủ tục kéo dài quá mức.
- Phải có đủ máu thay thế. Việc truyền máu cấp cứu trong phẫu thuật nên được xem xét.
3.2 Chuẩn bị bệnh nhân
- Kết hợp nằm ngửa và nằm sấp
- Nếu cần thay đổi tư thế trong mổ (từ nằm ngửa sang nằm sấp hoặc ngược lại), phẫu thuật viên phải chọn thứ tự thực hiện các thủ thuật. Thông tin này phải được thông báo cho các thành viên khác của đội phẫu thuật và gây mê.
- Trong trường hợp yêu cầu cả hai phương pháp tiếp cận phía trước và phía sau, không thể truy cập đồng thời. Do đó, điều quan trọng là không áp dụng phương pháp cố định có thể ngăn cản việc hạn chế các thành phần chấn thương vòng còn lại.
- Sau khi hoàn thành quy trình ban đầu, vết mổ được đóng lại và băng bó.
- Bệnh nhân được chuyển nằm ngửa bất động trên một cáng kế bên.
- Sau đó, bệnh nhân được chuyển bằng con lăn, ván trượt hoặc tấm, trở lại bàn mổ.
- Khu vực phẫu thuật phía trước được chuẩn bị và trang bị khi cần thiết.
- Nếu một thủ thuật trước được thực hiện trước, tiếp theo là một cách tiếp cận sau, trình tự sẽ được đảo ngược và bệnh nhân quay đầu và chuyển đi theo một kiểu tương tự.
4. Giảm thiểu
4.1 Các tổn thương nói chung
Một khi các vị trí tổn thương đã được xác định và làm rõ với các nghiên cứu hình ảnh thích hợp, bác sĩ phẫu thuật có thể chuẩn bị cho việc chỉnh sửa biến dạng dứt điểm và cố định khung chậu.
Nếu có thể đạt được mức giảm thỏa đáng mà không cần tiếp xúc hở, và các vết thương ở xương có thể được ổn định bằng các kỹ thuật cố định qua da, thì điều này là tốt hơn, để tránh mất máu thêm và giảm nguy cơ các vấn đề lành vết thương.
Phẫu thuật mở có thể cần thiết để đạt được sự liên kết hoặc cố định thỏa đáng. Nếu vậy, phương pháp phẫu thuật cụ thể nên được lập kế hoạch tùy theo vị trí tổn thương và kỹ thuật cố định đã chọn. Trong khi các thao tác giảm thiểu sơ bộ có thể hữu ích, việc giảm thiểu trực tiếp cuối cùng xảy ra sau khi phơi nhiễm.
Có thể đạt được mức giảm thỏa đáng của cả vòng trước và vòng sau với ORIF ban đầu của một vị trí.
4.2 Giảm sự sai lệch SI đơn thuần với gián đoạn liên kết giao cảm
ORIF của sự gián đoạn giao cảm mu, nếu được thực hiện trước, sẽ giúp giảm khớp SI.
Bất kỳ sự mở rộng mối nối SI còn lại nào thường có thể được giảm bớt bằng cách siết chặt một vít trễ iliosacral. Hãy cẩn thận sử dụng máy giặt và giám sát đầu vít bằng tia X tiếp tuyến để tránh làm vít bắn qua bàn ngoài của ilium và ảnh hưởng đến việc cố định nén.
Trước và sau khi cố định dứt điểm, xác nhận sự liên kết tổng thể thỏa đáng của khung chậu bằng phương pháp nội soi huỳnh quang cánh tay C ở nhiều góc nhìn, hoặc hình ảnh đầu vào và đầu ra với X quang di động.
4.3 Giảm trật khớp SI đơn thuần với gãy xương mu liên quan
Giảm khớp SI thường dẫn đến sự liên kết thỏa đáng của các vết gãy rammus. Một bộ cố định bên ngoài có thể được áp dụng để cố định tạm thời và có thể để lại cho đến khi vết nứt rammus lành lại hoặc được thay thế bằng vít hoặc tấm rammus.
Trước và sau khi cố định chắc chắn, xác nhận sự thẳng hàng thỏa đáng của khung chậu bằng phương pháp nội soi huỳnh quang cánh tay C ở nhiều góc nhìn.
4.4 Định hình
Nhiều tổn thương khớp SI đơn thuần có thể được giảm bớt bằng các kỹ thuật khép kín. Trong trường hợp này, vít cố định chậu qua da đã trở thành kỹ thuật được ưa chuộng ở hầu hết các trung tâm.
Cần nhớ rằng các kênh giải phẫu để đặt vít rất hẹp. Trừ khi biến dạng do chấn thương được sửa chữa, việc đặt vít hồi tràng có nguy cơ gây thương tích cho các dây thần kinh và mạch máu, cũng như không cố định được.
Cũng nên nhớ rằng xương chậu trên biến dạng bẩm sinh khá phổ biến. Nó phải được công nhận và quy hoạch các vị trí vít meliosacral một cách thích hợp.
Nếu không thể đạt được sự giảm đóng thỏa đáng của khớp SI, thì chỉ định giảm mở thông qua phương pháp tiếp cận phía trước hoặc phía sau. Phương pháp tiếp cận được lựa chọn để giải quyết tốt nhất rào cản giả định đối với việc giảm đóng.
Cố định nội bộ có thể bằng:
- Vít Iliosacral cho khớp SI (Kỹ thuật vít Iliosacral qua da được sử dụng, với bệnh nhân nằm ngửa hoặc nằm sấp, sau khi khớp SI đã giảm mở).
- Khớp ORIF SI trước
5. Kiểm tra sau phẫu thuật
Kiểm tra quá trình tổng hợp xương đã hoàn thành bằng Hình ảnh X - quang, và khám sức khỏe nếu có bất kỳ câu hỏi nào về sự ổn định của khung chậu.
Sử dụng quan điểm đầu vào và đầu ra, với C-arm, xác nhận rằng biến dạng khung chậu đã được sửa chữa và các khớp xương cùng và xương mu liên quan đến giao cảm đều giảm về mặt giải phẫu.
Trừ khi có sẵn C-arm với trường nhìn lớn, có thể là khôn ngoan nếu bạn chụp X-quang di động có định hướng tương tự của toàn bộ khung chậu, để chắc chắn về sự liên kết tổng thể.
Xác nhận rằng việc giảm gãy xương hoặc chấn thương khớp là đạt yêu cầu, Đảm bảo rằng tất cả các thiết bị cố định được đặt đúng cách và mỗi vít có chiều dài thích hợp. Thường cần nhiều hình chiếu, bao gồm cả hình chiếu trục và vuông góc đối với các vít có vấn đề. Nếu vít nhô ra khỏi xương, hãy xem xét rủi ro đối với dây thần kinh, mạch máu và các cơ quan lân cận, đặc biệt là niệu đạo và bàng quang sau khi sửa chữa chứng giao cảm mu.
6. Chăm sóc sau mổ
Xét nghiệm máu sau phẫu thuật
Sau khi phẫu thuật vùng chậu, kiểm tra huyết sắc tố và điện giải định kỳ nên được thực hiện vào ngày đầu tiên sau khi phẫu thuật và điều chỉnh nếu cần thiết.
Chức năng ruột và thức ăn
Sau khi tiếp cận kéo dài ở khung chậu trước, chức năng ruột có thể tạm thời bị tổn hại. Bệnh liệt ruột tạm thời này thường không cần điều trị cụ thể chỉ cần bệnh nhân kiêng ăn trong một thời gian
Thuốc giảm đau
Giảm đau đầy đủ là quan trọng. Quản lý cơn đau không dùng thuốc cũng nên được xem xét (ví dụ: làm mát cục bộ và hỗ trợ tâm lý).
Thuốc chống đông máu
Dự phòng huyết khối tĩnh mạch sâu (DVT) và thuyên tắc phổi là thường quy trừ khi có chống chỉ định. Thời gian dự phòng DVT tối ưu trong bối cảnh này vẫn chưa được chứng minh, nhưng nói chung nên tiếp tục cho đến khi bệnh nhân có thể đi lại tích cực (thường là 4-6 tuần).
Vết thương
Nên tháo băng và kiểm tra vết thương sau 48h
Vật lý trị liệu
Các hướng dẫn sau đây về vật lý trị liệu phải được điều chỉnh cho phù hợp với từng bệnh nhân và tổn thương.
Điều quan trọng là bác sĩ phẫu thuật quyết định mức độ tải cơ học thích hợp cho việc cố định vòng chậu của mỗi bệnh nhân. Điều này phải được thông báo cho nhân viên vật lý trị liệu và điều dưỡng.
Đối với tất cả các bệnh nhân, vật lý trị liệu hô hấp thích hợp có thể giúp ngăn ngừa các biến chứng phổi và rất được khuyến khích.
Các bài tập vận động chi trên và di chuyển trên giường nên bắt đầu càng sớm càng tốt, với sự bảo vệ chống lại tải trọng vùng chậu khi cần thiết.
Thường có thể bắt đầu vận động vào ngày sau phẫu thuật trừ khi có biểu hiện bất ổn đáng kể.
Nói chung, bệnh nhân có thể bắt đầu ngồi vào ngày đầu tiên sau phẫu thuật và bắt đầu các bài tập hỗ trợ thụ động và tích cực.
Đối với chấn thương một bên, có thể bắt đầu luyện tập dáng đi với khung tập đi hoặc nạng ngay khi bệnh nhân có thể đứng với trọng lượng hạn chế ở bên không ổn định.
Trong các chấn thương vùng chậu một bên không ổn định, nên hạn chế việc chịu trọng lượng ở bên bị thương ở mức "chạm xuống" (trọng lượng của chân). Có thể cần hỗ trợ nâng chân khi chuyển giao.
Quá trình gánh nặng dần dần có thể bắt đầu theo sự chữa lành dự đoán. Thường có thể chịu được trọng lượng đáng kể trong vòng 6 tuần nhưng việc sử dụng nạng có thể phải được tiếp tục trong ba tháng. Cần nhớ rằng gãy xương chậu thường lành trong vòng 6-8 tuần, nhưng những tổn thương chủ yếu về dây chằng có thể cần được bảo vệ lâu hơn (3-4 tháng).
Việc chữa lành vết gãy và sự liên kết của khung chậu được theo dõi bằng cách chụp X-quang thường xuyên mỗi 4-6 tuần cho đến khi lành hoàn toàn.