Bài viết được tư vấn chuyên môn bởi Thạc sĩ, Bác sĩ Vũ Huy Bình - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng.
Chấn thương tá tràng là thương tổn hiếm gặp trong chấn thương bụng, chỉ chiếm khoảng 3-5% các thương tổn vùng bụng do chấn thương và thường có tổn thương phối hợp là vỡ tụy.
1. Các dạng chấn thương tá tràng
Chấn thương tá tràng là những tổn thương thường gặp do tai nạn giao thông, do tai nạn lao động, hay trong sinh hoạt, do bị đâm, bị bắn,... Tụy và tá tràng là hai tạng nằm cạnh nhau, ở sát trước cột sống và sau phúc mạc. Do đó, chúng dễ bị tổn thương cùng nhau, nhất là trường hợp chấn thương đụng dập nặng ở bụng, cột sống.
1.1 Vỡ tá tràng trong phúc mạc
Làm tràn ngập dịch tiêu hóa, dịch mật trong ổ bụng, thương tổn thường có bờ nham nhở, tổ chức giập nát chung quanh lớn hơn tổn thương nhìn thấy trên thành tá tràng, có thể thấy máu tụ lớn dưới thanh mạc xung quanh tổn thương và lan sang các tạng lân cận, nhất là đầu tụy
Ổ bụng thường có ít dịch vàng trong do phản ứng của phúc mạc. Thường thấy khối máu tụ lớn sau phúc mạc, có khi lan tới hố chậu (P), trong khối thương tổn thường thấy dịch tiêu hóa đôi khi có cả khí . Rễ mạc treo đại tràng ngang có những vết xanh do ứ đọng dịch mật là dấu hiệu tốt nhất để phát hiện vỡ tá tràng khi mổ.
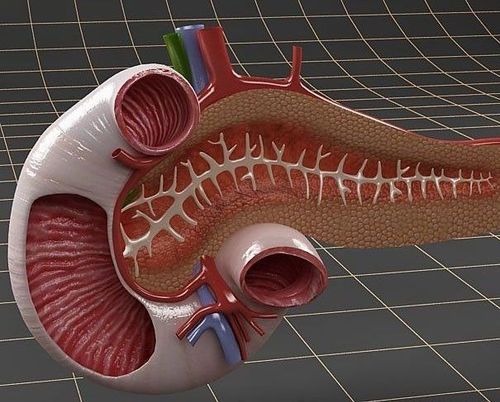
1.2 Thương tổn phối hợp
Thưởng tổn phối hợp cũng là một trọng những dạng chấn thương tá tràng.
Phân loại giải phẫu chấn thương tá tràng
- Độ I: Rách thanh mạc, tụ máu hoặc đụng giập, không thủng.
- Độ II: Rách hoàn toàn tá tràng, tụy không tổn thương.
- Độ III: Có bất cứ 2 độ trên, kết hợp với chấn thương tối thiểu ở tuỵ: đụng dập, tụ máu, rách nhưng ống tuỵ không tổn thương.
- Độ IV: Tổn thương nặng đầu tuỵ và tá tràng kết hợp.
2. Chẩn đoán chấn thương tá tràng
2.1 Triệu chứng cơ năng
- Đau bụng sau chấn thương
- Bí trung đại tiện
- Khó thở nhẹ
- Nếu đến muộn có dấu nhiễm trùng rõ, sốt cao 39-40 độ C
2.2 Triệu chứng thực thể
- Thành bụng bầm tím
- Bụng co cứng như gỗ, mất vùng đục trước gan giống như trong thủng dạ dày
- Cảm ứng phúc mạc (+)
- Thăm trực tràng túi cùng Douglas phồng đau
2.3 Cận lâm sàng
- Xét nghiệm công thức máu: Bạch cầu tăng
- X quang bụng không chuẩn bị có liềm hơi
- Siêu âm bụng có dịch tự do
- CT scanner bụng cản quang để đánh giá các thương tổn khác nếu có trong ổ bụng kèm theo
- Chọc rửa ổ bụng có dịch tiêu hóa hoặc BC >500/ mm3
3. Phương pháp điều trị chấn thương tá tràng
3.1 Nguyên tắc điều trị
- Chỉ định mổ cấp cứu : gây mê nội khí quản
- Dùng kháng sinh toàn thân ngay khi lúc khởi mê
- Đường rạch giữa trên- dưới rốn rộng rãi
- Thăm dò tổn thương với nguyên tắc: Toàn bộ các tạng trong ổ bụng. Theo trình tự nhất định. Đánh dấu mỗi khi tìm thấy tổn thương, tiếp tục tìm hết cho đến khi xem hết các tạng
- Đánh giá tổn thương rồi chọn cách xử lý tối ưu nhất với mục tiêu: Ưu tiên cứu sống bệnh nhân. Thương tổn càng phức tạp, bệnh nhân càng nặng thì cách xử lý càng nhẹ nhàng, đơn giản, chữa di chứng về sau nếu bệnh nhân sống.
3.2 Phương pháp điều trị chấn thương tá tràng
Có hai phương pháp điều trị phẫu thuật chấn thương tá tràng: Điều trị bảo tồn và điều trị cắt bỏ
3.2.1 Phẫu thuật bảo tồn tá tràng
Đối với tổn thương chỉ gây tụ máu dưới thanh mạc, dưới niêm mạc hoặc rách thanh mạc tá tràng, chỉ cần khâu thanh mạc bị rách hoặc lấy bỏ máu tụ, chú ý không nên làm thủng tá tràng
Đối với các thương tổn độ II, III, có thể chọn các phương pháp phẫu thuật sau:
- Khâu vết thương đơn thuần đối với vết thương sắc, gọn, không giập nát, nên dẫn lưu túi mật để giảm áp
- Khâu vết thương với phẫu thuật bảo vệ:
- Nối 1 quai ruột vào vết thương = độ IV = AAST : khi vết thương tá tràng rộng, mất nhiều tổ chức, nếu khâu có thể gây hẹp hoặc những thương tổn lộ bóng Vater rộng thì có thể đưa 1 quai hỗng tràng lên nối vào vết thương (kiểu chữ Y) sau khi đã cắt lọc sạch tổ chức dập nát
Đối với những vết thương ở D4 : Có thể cắt bỏ góc tá hỗng tràng và làm miệng nối tá hỗng tràng tới tổ chức lành.
3.2.2 Phẫu thuật cắt bỏ tá tràng
Chỉ định cho các tổn thương độ IV, V (AAST) có dập nát nặng đầu tụy - tá tràng, thương tổn kết hợp ống Wirsung hoặc Choledoc, bao gồm :
- Cắt đầu tụy- tá tràng
- Cắt khối tá tụy toàn bộ.
4. Biến chứng có thể gặp sau mổ và hướng xử trí
Nếu thương tổn được xử trí sớm, kể cả thương tổn sau phúc mạc, hậu phẫu thường tiến triển thuận lợi
- Những biến chứng như: Rò hoặc bục chỗ khâu vết thương tá tràng thường xảy ra vào ngày thứ 3-5 sau mổ, bệnh nhân có biểu hiện sốt, đau bụng , sonde dẫn lưu bụng ra dịch mật, nếu rò khu trú điều trị bảo tồn bằng hút dịch liên tục qua sonde bụng, bồi phụ nước, điện giải
- Đối với viêm phúc mạc toàn thể phải tiến hành mổ lại, những trường hợp này thường nặng, tỷ lệ tử vong cao do nhiễm trùng.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.