Bài viết bởi Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Không có hướng dẫn tiêu chuẩn nào cho việc quản lý các cấu trúc niêm mạc dạ dày lạc chỗ ngoài hệ thống phân loại bệnh học lâm sàng của Von Rahden và cộng sự , nhằm điều chỉnh việc quản lý nhưng dựa trên cơ sở tài liệu hạn chế.
1.Điều trị và tầm soát niêm mạc dạ dày lạc chỗ
Cần phát triển sự hợp tác kỹ lưỡng giữa các ngành (bác sĩ tai mũi họng, bác sĩ hô hấp, bác sĩ nội tiết, bác sĩ tiêu hóa và bác sĩ tâm thần) để tăng hiệu quả của chẩn đoán cấu trúc niêm mạc dạ dày lạc chỗ ở những bệnh nhân có các triệu chứng ngoài thực quản không giải thích được.
Các triệu chứng và phản ứng của chúng với điều trị có thể phụ thuộc vào nhiều yếu tố như loại cấu trúc niêm mạc dạ dày lạc chỗ, sự xâm nhập của H. pylori và các yếu tố cấu trúc niêm mạc dạ dày lạc chỗ ngoài thực quản, nhưng cần có các nghiên cứu sâu hơn để đưa ra kết luận chắc chắn.
2. Có cần nội soi lại đánh giá niêm mạc dạ dày lạc chỗ?
Trong tương lai, cần tập trung vào việc trấn an bệnh nhân và sử dụng thường quy phương pháp nội soi nhuộm màu ảo ở vùng gần của thực quản để định hướng việc lấy mẫu sinh thiết thích hợp từ niêm mạc giống cấu trúc niêm mạc dạ dày lạc chỗ. Một mối quan tâm khác là liệu có cần lặp lại nội soi có cần thiết sau khi xác định một cấu trúc niêm mạc dạ dày lạc chỗ hay không. Hiện tại, và có khả năng là do vị trí của nó là một thực thể được chẩn đoán thiếu, không có hướng dẫn đồng thuận cho việc quản lý và theo dõi các cấu trúc niêm mạc dạ dày lạc chỗ.
Vì không có mối liên hệ nào được chứng minh giữa mô bệnh học và các triệu chứng lâm sàng của cấu trúc niêm mạc dạ dày lạc chỗ, những bệnh nhân có triệu chứng nên được điều trị và xem xét đánh giá lại nội soi khi nghi ngờ có các biến chứng khác của niêm mạc dạ dày lạc chỗ. Trong một số trường hợp được chọn, chẳng hạn như bệnh nhân có nguy cơ cao bị ung thư hoặc bệnh nhân có triệu chứng, người cao tuổi hoặc người hút thuốc, cấu trúc niêm mạc dạ dày lạc chỗ nên được đánh giá hệ thống và mô tả tỉ mỉ với chẩn đoán nội soi và bệnh nhân cần được xem xét để giám sát. Phân loại của Von Rahnen được sử dụng cùng với mô tả NBI có thể được đưa vào báo cáo nội soi để cải thiện nhận thức về bất kỳ sự tiến triển tiềm ẩn nào của tổn thương trong lần đánh giá tiếp theo.
3. Nên điều trị thuốc gì ở các bệnh nhân có triệu chứng?
Khi tái khám được lên lịch, bệnh nhân có thể được cho dùng thuốc an thần trong lần đánh giá thứ hai để kiểm tra tốt hơn hoặc lấy mẫu sinh thiết chính xác hơn. Cần thực hiện tối thiểu hai lần sinh thiết tùy thuộc vào kích thước của niêm mạc thực quản cổ hoặc nghi ngờ đây có thể là một tổn thương tiền ung thư chứ không phải niêm mạc dạ dày lạc chỗ. Một cấu trúc niêm mạc dạ dày lạc chỗ không biến chứng gợi ý một thái độ điều trị tương tự đối với chứng khó tiêu chức năng hoặc bệnh trào ngược không ăn mòn. Cần có chẩn đoán phân biệt để xác định bệnh nhân nào sẽ được hưởng lợi từ các chiến lược thay thế. Vì các đợt tiết axit độc lập là một nguyên nhân có thể có triệu chứng, nên PPI và / hoặc thuốc kháng axit kết hợp với trấn an tâm lý nên là lựa chọn điều trị ban đầu cho bệnh nhân có triệu chứng. Nếu bệnh nhân lo lắng, có thể dùng thuốc giải lo âu liều thấp.

4. Thời gian sử dụng thuốc kháng tiết axit PPI
Thời gian sử dụng PPI không được xác định rõ ràng, nhưng các tác giả đã xác định rằng các phiên trị liệu như “giảm dần” hoặc “tăng dần” trong 4-8 tuần, tương tự như điều trị GERD, sau đó là PPI theo yêu cầu có thể được được áp dụng hiệu quả. Nếu có những đợt tái phát mặc dù đã dùng PPI liều cao, việc bổ sung chất đối kháng thụ thể H2 vào buổi tối với PPI vào buổi sáng có thể ngăn chặn sự đột phá của quá trình tiết axit về đêm.Tất nhiên, các nghiên cứu trong tương lai và nhiều liệu hơn là cần thiết để chứng minh tính hiệu quả của chiến lược này. Tuy nhiên, không khuyến khích sử dụng liên tục và lâu dài cả PPI và thuốc chẹn H2 để tránh phát triển kháng thuốc, trào ngược axit và các tác dụng phụ. Sử dụng PPI trong thời gian dài cũng đặt ra câu hỏi liệu nó có thể ảnh hưởng đến sự phát triển của niêm mạc dị sản của ruột chuyển sản hoặc teo. Điều thú vị là một nghiên cứu báo cáo rằng các tổn thương đã giảm kích thước sau một đợt dùng PPI 20 mg, hai lần mỗi ngày.
5. Có nên xét nghiệm H.Pylori ở cấu trúc niêm mạc dạ dày lạc chỗ?
Các thay đổi mô học dạ dày tương tự (viêm, chuyển sản, loạn sản teo và thậm chí ung thư biểu mô tuyến của cấu trúc niêm mạc dạ dày lạc chỗ với sự xâm nhập của H. pylori ) đã được báo cáo . Mặc dù không có đủ dữ liệu để khuyến nghị xét nghiệm và loại trừ nhiễm H. pylori ở những bệnh nhân bị trào ngược thanh quản , các tác giả đề nghị bác sĩ nội soi nên cân nhắc tìm kiếm các cấu trúc niêm mạc dạ dày lạc chỗ ở thực quản cổ.
Sau đó, xét nghiệm urease nhanh từ cấu trúc niêm mạc dạ dày lạc chỗ có thể được xem xét để xác định sự hiện diện của H. pylori ở những bệnh nhân có cảm giác nuốt nghẹn dai dẳng không giải thích được hoặc khó tiêu mặc dù đã điều trị PPI và không có H. pylori.- viêm dạ dày dương tính, hoặc quyết định tiếp tục điều trị ở những bệnh nhân khó tiêu dai dẳng sau khi tiệt trừ H. pylori dạ dày trước đó . Ở cả dạ dày và niêm mạc ngoài tử cung bị nhiễm H. pylori , các vấn đề diệt trừ cũng có thể được xem xét như tính nhạy cảm và kháng kháng sinh khác nhau.
6. Vai trò của đốt bằng argon hoặc đốt bằng sóng cao tần cấu trúc niêm mạc dạ dày lạc chỗ
Ở những bệnh nhân có triệu chứng với các khía cạnh điển hình của cấu trúc niêm mạc dạ dày lạc chỗ không đáp ứng với PPI, liệu pháp nội soi, chẳng hạn như đốt bằng argon hoặc đốt bằng sóng cao tần, cũng đã được báo cáo là an toàn và hiệu quả. Tuy nhiên, theo ý kiến của các tác giả, việc quản lý lâm sàng nên được giữ càng không xâm lấn càng tốt miễn là không có kết quả bất lợi, biến chứng hoặc bất kỳ nghi ngờ ung thư nào. Điều trị nội soi không chỉ thách thức về mặt kỹ thuật do vị trí điển hình của cấu trúc niêm mạc dạ dày lạc chỗ ở đoạn gần thực quản, mà còn có thể chỉ có ở các trung tâm chuyên dụng.
7. Điều trị hẹp và màng ngăn thực quản do cấu trúc niêm mạc dạ dày lạc chỗ
Các chỗ hẹp và màng ngăn thực quản có thể được quản lý bằng cách nong bằng bóng nối tiếp và sinh thiết để loại trừ bệnh ác tính. PPI liều cao kết hợp với đốt các tổn thương bằng nhiệt qua nội soi dẫn đến chứng khó nuốt kéo dài trong trường hợp cấu trúc niêm mạc dạ dày lạc chỗ có hẹp và thậm chí hồi phục niêm mạc với biểu mô vảy bình thường . Phẫu thuật cắt niêm mạc qua nội soi (EMR), đốt bằng argon (APC) hoặc phẫu thuật cắt bỏ cũng đã được sử dụng để điều trị thành công chứng loạn sản cấu trúc niêm mạc dạ dày lạc chỗ hoặc ung thư giai đoạn sớm mặc dù việc sử dụng thường xuyên các chiến lược này trong bối cảnh này vẫn chưa được nghiên cứu.
8. Có cần can thiệp vào cấu trúc niêm mạc dạ dày lạc chỗ kích thước lớn hoặc dạng nhô cao?
Các vấn đề khác như bề mặt nhô cao hoặc quy mô của cấu trúc niêm mạc dạ dày lạc chỗ cần được xem xét trước khi quyết định chiến lược nào là phù hợp nhất. Ví dụ, các chuyên gia thường không can thiệp lại ở những bệnh nhân có cấu trúc niêm mạc dạ dày lạc chỗ lớn trong các thử nghiệm APC can thiệp đã được tiến hành trước đó để loại trừ khả năng hình thành các sẹo hẹp. Hơn nữa, các khu vực rộng lớn của mô được cắt bỏ và nhiều tổn thương là những yếu tố dự báo độc lập cho sự hình thành hẹp thực quản .
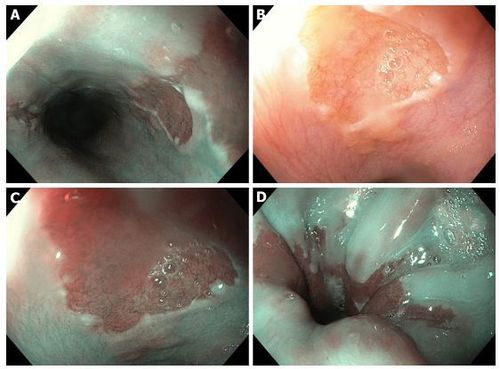
Ba vùng cấu trúc niêm mạc dạ dày lạc chỗ ở thực quản cổ, với sự phân bố đối xứng, ở phụ nữ tuổi trung niên có tiền sử ung thư tử cung, biểu hiện cho các phàn nàn về trào ngược và cảm giác nuốt nghẹn. Hình ảnh chi tiết trong (B) nội soi ánh sáng trắng và (C) hình ảnh dải hẹp NBI. D: Đường Z không đều trên cùng một bệnh nhân gợi ý đồng thời bệnh trào ngược dạ dày thực quản.
Ngược lại, Kristo và cộng sự gần đây đã báo cáo tỷ lệ 80% khỏi hoàn toàn về mô học và đại thể sau 2 lần cắt bỏ bằng sóng cao tần với các chứng minh về cảm giác nuốt nghẹn và chất lượng cuộc sống mà không có bất kỳ tác dụng phụ lớn nào hoặc hình thành nghiêm trọng sau khoảng 2 -năm theo dõi. Sự tham gia của cấu trúc niêm mạc dạ dày lạc chỗ thực quản trong bệnh lý thực quản cuối cùng có thể trở nên phổ biến như thực quản Barrett, điều này sẽ thúc đẩy các công nghệ mới như hybrid-APC có thể cải thiện can thiệp điều trị cho một số trường hợp cấu trúc niêm mạc dạ dày lạc chỗ lớn được chọn trong tương lai. Nội soi bằng laser đồng tiêu có thể cho phép in vivo kiểm tra mô học để tìm các tổn thương phẳng ở thực quản cổ tử cung để tránh một số sinh thiết không cần thiết và để định hướng thêm bất kỳ EMR hoặc mổ nội soi dưới niêm mạc nào.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
- Raine CH. Ectopic gastric mucosa in the upper esophagus as a cause of dysphagia. Ann Otol Rhinol Laryngol. 1983;92:65-66. [PubMed] [DOI]
- Truong LD, Stroehlein JR, McKechnie JC. Gastric heterotopia of the proximal esophagus: a report of four cases detected by endoscopy and review of literature. Am J Gastroenterol. 1986;81:1162-1166. [PubMed]
- Akbayir N, Alkim C, Erdem L, Sökmen HM, Sungun A, Başak T, Turgut S, Mungan Z. Heterotopic gastric mucosa in the cervical esophagus (inlet patch): endoscopic prevalence, histological and clinical characteristics. J Gastroenterol Hepatol. 2004;19:891-896. [PubMed] [DOI]
- Borhan-Manesh F, Farnum JB. Incidence of heterotopic gastric mucosa in the upper oesophagus. Gut. 1991;32:968-972. [PubMed] [DOI]
- Tang P, McKinley MJ, Sporrer M, Kahn E. Inlet patch: prevalence, histologic type, and association with esophagitis, Barrett esophagus, and antritis. Arch Pathol Lab Med. 2004;128:444-447. [PubMed] [DOI]
- Adriana Ciocalteu, Petrica Popa, Issues and controversies in esophageal inlet patch, World J Gastroenterol. Aug 14, 2019; 25(30): 4061-4073