Bài viết được viết bởi Bác sĩ chuyên khoa ngoại tiêu hóa hậu môn trực tràng, Đơn nguyên Ngoại tiêu hóa tiết niệu phẫu thuật Robot & Ngoại Nhi - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
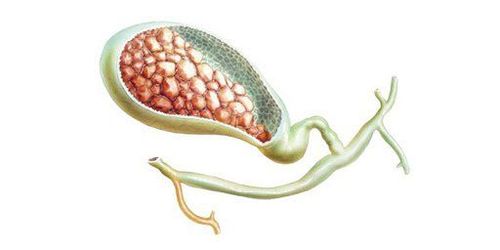
Viêm túi mật cấp do sỏi túi mật là tình trạng viêm của túi mật, với nguyên nhân tắc nghẽn do sỏi kẹt cổ ống túi mật hoặc sỏi to gây cản trở sự thông thường của túi mật với đường mật, viêm túi mật cấp là một cấp cứu ngoại khoa hàng đầu ở Việt Nam. Bệnh thường gặp ở nữ nhiều hơn nam, hay xảy ra ở độ tuổi trung niên và người già.
1. Định nghĩa viêm túi mật cấp
Các nguyên nhân dẫn đến viêm túi mật: 90% Viêm túi mật cấp có sỏi trong túi mật. Sỏi kẹt vào phễu Hartman hoặc ống túi mật dẫn đến ứ đọng trong túi mật -> viêm, nhiễm trùng -> tổn thương niêm mạc túi mật.
Ngoài ra có thể do sự cọ sát cơ học của sỏi hoặc tổn thương hoá học do đậm độ acid mật quá cao gây tổn thương niêm mạc túi mật.
Vi khuẩn gây bệnh thường gặp là các vi khuẩn yếm khí và kị khí như Streptococcus, Foecalis, Staphylococcus, E.Coli, Enterococci, Klebsiella, Bacteroides, Proteus...

2. Diễn tiến và các hình thái của bệnh lý viêm túi mật
- Bắt đầu: Sỏi kẹt ống cổ túi mật gây viêm túi mật thể sung huyết hay xuất tiết
- Viêm túi mật mưng mủ: Tiếp theo quá trình viêm xung huyết
- Viêm túi mật hoại tử: Khi túi mật viêm mủ dẫn đến hoại tử và thủng túi mật
- Thấm mật phúc mạc: Dịch mật trong túi mật thấm ra ngoài ổ bụng
- Viêm phúc mạc mật hay thủng túi mật
- Viêm túi mật cấp có thể tạo đám quánh túi mật nhờ các tạng xung quanh bao bọc lại, sau đó tình trạng viêm cấp thoái lui và sau đó hình thành viêm túi mật mãn tính
- Ung thư túi mật diễn ra trên nền sỏi túi mật hoặc polyp túi mật có thể biểu hiện bằng tình trạng viêm túi mật mãn tính để lâu năm.
3. Tiên lượng
Viêm túi mật không có biến chứng thường có tiên lượng tốt, tỷ lệ tử vong khá thấp. Hầu hết viêm túi mật khi được điều trị thích hợp thì có thể thuyên giảm triệu chứng sau 1-4 ngày. Tuy nhiên, có khoảng 25-30% số ca không đáp ứng điều trị, phát triển thành dạng biến chứng hoại tử thủng cần phải can thiệp bằng phẫu thuật cấp cứu.
Viêm túi mật mật cấp có biến chứng hoại tử hoặc thủng gây viêm phúc mạc mật thì tiên lượng xấu hơn. Thủng túi mật xảy ra ở 10-15% trường hợp, tỷ lệ tử vong vào khoảng 5-10%.
4. Các dấu hiệu nhận biết
4.1 Lâm sàng
Khởi phát là cơn đau quặn mật: Đau quặn cơn ở thượng vị hay hạ sườn phải, có thể lan lên vai phải, đau thường diễn ra sau bữa ăn nhiều dầu mỡ ...
Sau hơn 6 tiếng, cơn đau không giảm có thể xuất hiện sốt (38 hoặc 38,5 độ). Nếu đến muộn hơn, bệnh nhân đau nhiều dữ dội, phản ứng cả vùng hạ sườn phải khi thăm khám, sốt cao hơn (39- 40 độ), hội chứng nhiễm trùng rõ rệt: môi khô lưỡi bẩn thở hôi, mệt, lờ đờ.
Một số trường hợp viêm túi mật có thể xuất hiện thêm vàng da. Lúc đó cần chú ý đến các vấn đề: Viêm túi mật có kèm theo sỏi đường mật, viêm túi mật có sỏi làm nghẽn đường mật (hội chứng Mirrizzi), viêm túi mật có biến chứng gây thấm mật phúc mạc hay viêm phúc mạc mật, có bệnh lý viêm gan kèm theo v.v...
Ngoài ra có thể kèm theo nôn, hoặc trong một số trường hợp hiếm gặp có thể có bí trung đại tiện hoặc tiêu chảy gây cho người thầy thuốc có thể nhầm lẫn sang các bệnh cảnh lâm sàng khác.
- Toàn thân
+ Giai đoạn đầu xuất hiện hội chứng nhiễm trùng với các triệu chứng sốt cao 38 – 39 độ, rét run từng đợt; môi khô lưỡi bẩn; thở hôi.
+ Giai đoạn sau là hội chứng nhiễm độc: Sốt cao, lơ mơ, hốt hoảng (khi túi mật đã hoại tử). Thường không có hội chứng vàng da tắc mật. Nhưng khi có sỏi ở vùng phễu Hartmann (chèn vào ống gan phải) hoặc ở ống túi mật (chèn vào ống gan chung) gây nên hội chứng vàng da tắc mật (hội chứng Mirizzi).
- Tại chỗ: Sờ thấy túi mật căng to ở vùng hạ sườn phải, một khối dài thuôn tròn nắn đau, di động theo nhịp thở, có khi nằm kéo dài xuống tận hố chậu, nằm nổi gồ lên trên da bụng (thường thấy ở người già và gầy).
Khi thăm khám nắn vào vùng dưới sườn phải có dấu hiệu thành bụng co cứng hoặc cảm ứng phúc mạc.
4.2 Cận lâm sàng
4.2.1 Các xét nghiệm về máu
- Bạch cầu tăng cao, trung tính tăng
- GOT, GPT, Bilirubin toàn phần - trực tiếp, nếu có tăng nên chú ý vấn đề có bệnh kết hợp
- Amylase: Nếu tăng có thể nghi có viêm tụy hoặc không
- Các xét nghiệm cần thiết khác để đánh giá bệnh nhân: đường huyết, chức năng thận, chức năng đông máu, nhóm máu... và một số xét nghiệm khác nếu lâm sàng có nghi ngờ.
Chẩn đoán hình ảnh
- Siêu âm là phương tiện kinh tế, nhưng có độ chính xác cao thường được sử dụng trong thăm khám cơn đau bụng cấp. Trên hình ảnh siêu âm có thể ghi nhận các thông tin sau: Túi mật căng to lớn hơn bình thường (trung bình chiều dọc 8cm, ngang 3cm) thâm nhiễm viêm, thành túi mật dày > 4mm, Hình ảnh 2 bờ của thành túi mật hoặc có thể thấy hình ảnh sỏi kẹt cổ túi mật. Có hoặc không có dịch ở khoang Morrison.
- XQ bụng đứng và XQ ngực thẳng: Để loại trừ các vấn đề thủng tạng rỗng, tắc ruột, viêm đáy phổi phải.... đôi khi có thể thấy hình cản quang nằm tương ứng vị trí túi mật trên phim bụng thẳng hoặc nghiêng.
- CT scan được chỉ định trong các trường hợp khó chẩn đoán hoặc nghi ngờ viêm túi mật có biến chứng hoặc có bệnh lý kết hợp như viêm tụy.
- MRI cũng được khuyến cáo sử dụng để chẩn đoán viêm túi mật cấp, đặc biệt là trên những bệnh nhân triệu chứng không rõ ràng hoặc phụ nữ có thai.
- Chụp đồng vị phóng xạ: Ít được khuyến cáo do chi phí cao.
- Nội soi dạ dày tá tràng có thể được chỉ định nếu bệnh nhân đã đáp ứng điều trị nội khoa.
Chẩn đoán phân biệt
Thường cần chẩn đoán phân biệt với các bệnh lý sau đây:
- Bệnh mạch vành
- Viêm tụy cấp
- Loét dạ dày tá tràng
- Viêm ruột thừa
- Cơn đau quặn thận
Các bệnh sau đây cũng nên được nghĩ tới nếu có yếu tố nghi ngờ:
- Phình động mạch chủ bụng
- Thiếu máu mạc treo
- Viêm đài bể thận cấp
- Viêm phần phụ

5. Điều trị viêm túi mật cấp
Viêm túi mật cấp là một cấp cứu ngoại khoa có trì hoãn và bệnh nhân cần được theo dõi tại khoa Ngoại. Trước khi triển khai các biện pháp điều trị cần phải xác định túi mật đang ở giai đoạn nào của quá trình viêm cấp. Túi mật viêm mủ hay hoại tử không đáp ứng với điều trị nội khoa và luôn có chỉ định phẫu thuật cấp cứu.
Sau khi đã xác định chẩn đoán, công việc điều trị cần được triển khai gấp và bao gồm:
5.1 Điều trị nội khoa tích cực
Nguyên tắc điều trị bao gồm
- Nhịn ăn, có thể cho đặt thông mũi-dạ dày để tránh kích thích túi mật và tụy.
- Truyền dịch nuôi dưỡng bù nước điện giải, thuốc giảm tiết
- Dùng thuốc giảm đau, kháng viêm: NSAIDS, Perfalgan....
- Thuốc giảm co bóp hoặc ức chế phó giao cảm: Atropine, nospa, alverine...
- Kháng sinh điều trị kết hợp nhóm cephalosporin thế hệ III với metronidazole. Trong trường hợp viêm nặng có đe dọa tính mạng có thể dùng đến kháng sinh imipenem/cilastatin

Đối với những trường hợp bệnh nhân viêm túi mật cấp nhưng chưa có hoại tử thủng túi mật mà mắc các bệnh lý nội khoa nặng nề không thể can thiệp phẫu thuật được có thể chọc hút dẫn lưu túi mật hay mở túi mật ra da.
Nếu bệnh nhân viêm túi mật cấp toàn trạng tốt (ASA ≤ 2), cắt túi mật nội soi cấp cứu sẽ rút ngắn thời gian nằm viện.
5.2 Ngoại khoa
Phẫu thuật nên bắt đầu sớm trong vòng 72 giờ đầu sau khi dùng kháng sinh hoặc sớm hơn, phẫu thuật mở hay nội soi là 2 phương pháp thường áp dụng điều trị cắt túi mật do viêm túi mật cấp.
Phẫu thuật nội soi cắt túi mật được khuyến cáo trong trường hợp túi mật viêm đã được điều trị nội ổn định và nên được thực hiện bởi các bác sĩ có kinh nghiệm.
Tỷ lệ phẫu thuật nội soi chuyển mổ mở trong cắt túi mật có chuẩn bị khoảng 5%. Tỷ lệ này cao hơn hẳn trong trường hợp phải mổ cấp cứu, khoảng 30%.
Khi đã chẩn đoán viêm túi mật có biến chứng cần mổ ngay (nội soi hoặc mổ mở), hoặc mở túi mật ra da nếu bệnh nhân nặng, không chịu nổi cuộc mổ kéo dài.
Thủng túi mật gây áp-xe khu trú (quanh túi mật, dưới hoành) hay viêm phúc mạc mật: bắt buộc phải cấy mủ làm kháng sinh đồ, cắt túi mật kèm lau rửa bụng và dẫn lưu ổ bụng.
5.2.1. Phẫu thuật mở cắt túi mật
Các bệnh nhân đều được gây mê nội khí quản, đường rạch da thường được áp dụng: đường rạch theo đường trắng giữa từ rốn đến mũi ức hoặc đường ngang dưới mạng sườn phải (ít dùng).
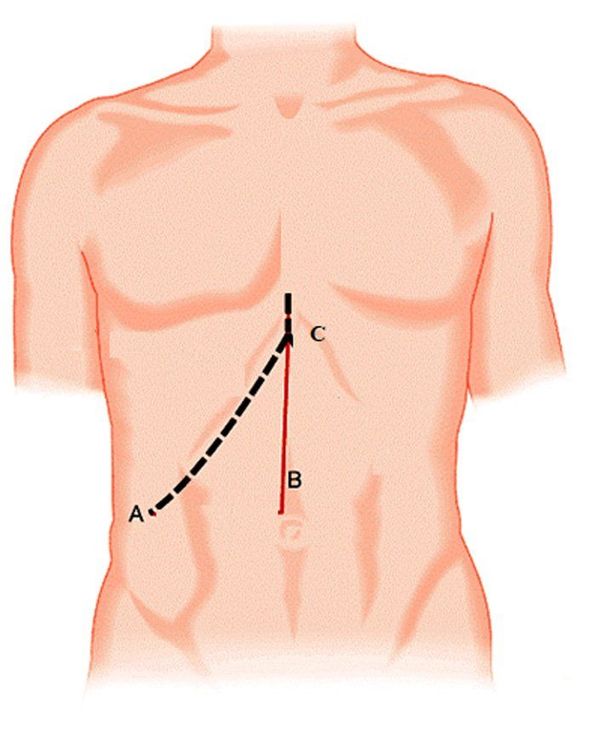
- Phẫu tích bộc lộ ống cổ túi mật và động mạch túi mật. Ống cổ túi mật và động mạch túi mật được xử trí bằng clip hoặc buộc chỉ.
- Cắt túi mật ra khỏi giường túi mật bằng dao đốt điện đơn cực và được làm mô bệnh học
- Đối với những trường hợp khó xác định ống cổ túi mật có thể tiến hành cắt giường túi mật trước bằng dao đơn cực rồi thắt, cắt động mạch túi mật và ống cổ túi mật sau.
Sau khi kiểm tra nếu không có thương tổn của gan, đường mật dạ dày tá tràng, ruột... có thể đặt dẫn lưu dưới sườn phải, kết thúc phẫu thuật.
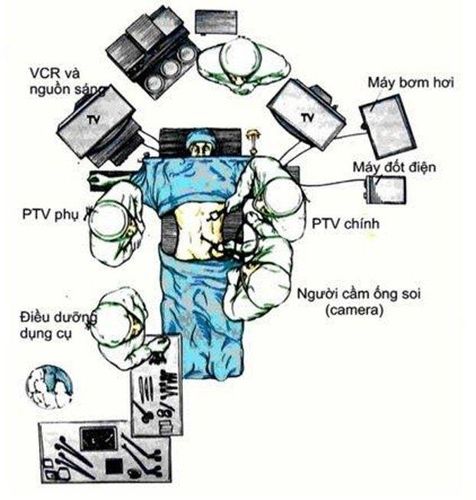
5.2.2. Phẫu thuật nội soi cắt túi mật
- Tương tự như phẫu thuật mở, bệnh nhân được gây mê nội khí quản, nằm ngửa.
- Các kênh thao tác được đặt ở rốn, dưới sườn và thượng vị.
- Dùng các dụng cụ không sang chấn phẫu tích bộc lộ túi mật và vùng tam giác gan mật.
- Phẫu tích bộc lộ ống cổ túi mật và động mạch túi mật. Ống cổ túi mật và động mạch túi mật được xử trí bằng clip hoặc buộc chỉ, kiểm soát đường mật tránh tổn thương đường mật.
- Cắt túi mật ra khỏi giường túi mật bằng dao đốt điện đơn cực, cầm máu kỹ.
- Đối với những trường hợp khó xác định ống cổ túi mật có thể tiến hành cắt giường túi mật trước bằng dao đơn cực rồi thắt, cắt động mạch túi mật và ống cổ túi mật sau.
- Sau khi túi mật được lấy bỏ ra ngoài có thể đặt dẫn lưu dưới gan kết thúc phẫu thuật.
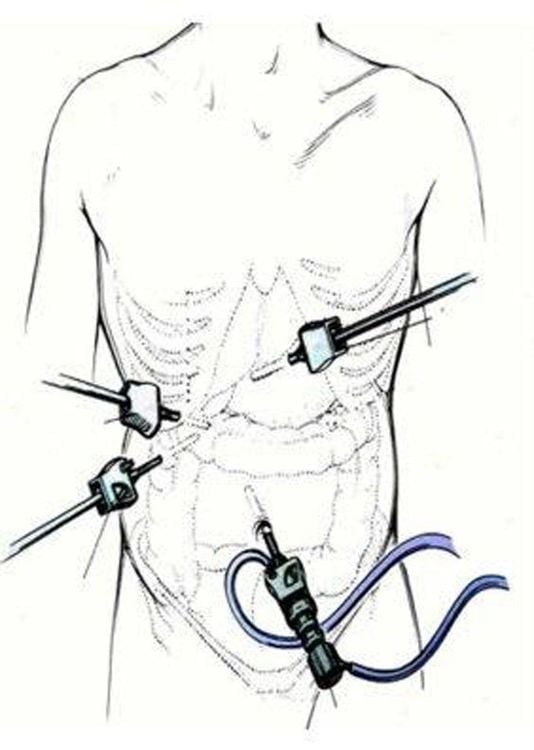
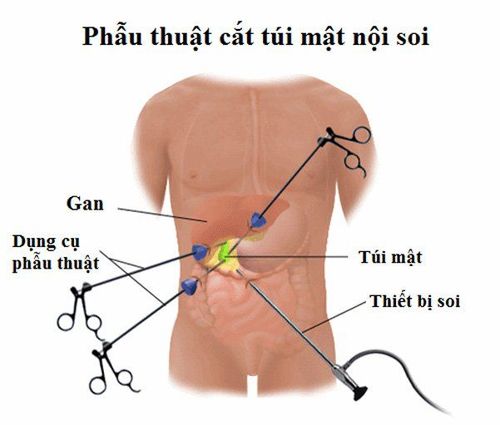
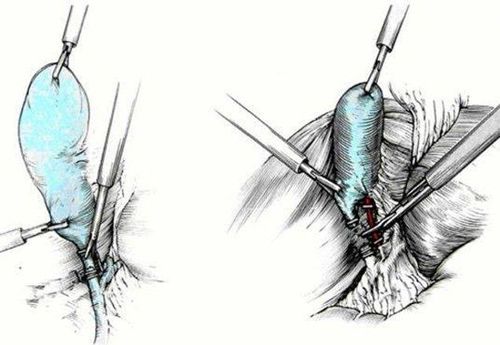
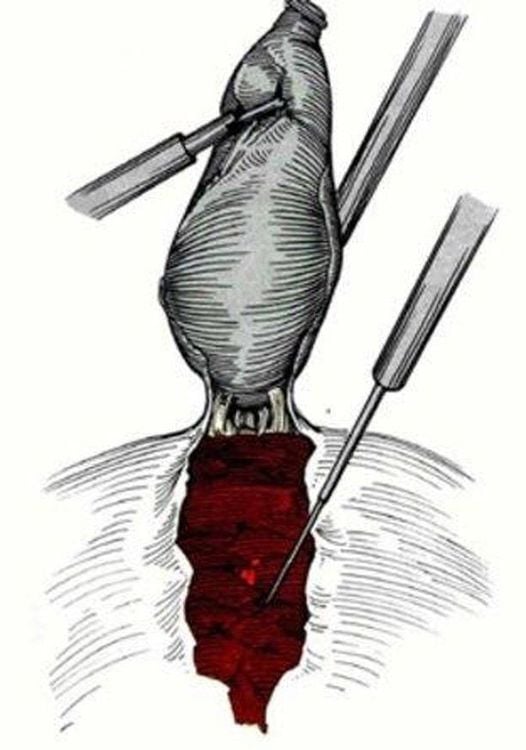
5.2.3. Tai biến và biến chứng của phẫu thuật
Tổn thương đường mật là tai biến đáng sợ nhất. Do đó phẫu thuật nội soi cắt túi mật cần phẫu thuật viên có kinh nghiệm và phẫu tích tốt vùng tam giác Calot trước khi cắt, nếu nghi ngờ cần chụp đường mật trong mổ hoặc chuyển qua mổ mở cho an toàn.
Chảy máu: Đa số chảy máu từ giường túi mật hay từ một nhánh nhỏ của động mạch túi mật. Thường chảy máu phát hiện trong vòng 12h sau mổ. Bệnh nhân này nên được mổ lại để giải quyết chỗ chảy máu và lấy máu đông.
Nhiễm trùng, áp xe tồn dư, ổ đọng dịch tại giường túi mật, nhiễm trùng vết mổ.
5.3 Điều trị sau mổ
- Kháng sinh sau mổ: Dùng đường tiêm hoặc đường uống kháng sinh phổ rộng kết hợp với metronidazole.
- Giảm đau sau mổ: Dùng đường truyền hoặc đường uống paracetamol phối hợp với tramadol, các thuốc phối hợp với thuốc giảm tiết dạ dày.
- Theo dõi sau mổ: Chảy máu, đau, nhiễm trùng, tai biến đường mật, các biến chứng của gây mê: nôn, chóng mặt, đau đầu ...
- Chế độ ăn sau mổ: Người bệnh có thể ăn nhẹ cháo sau mổ 6 giờ hoặc tùy thuộc vào y lệnh của bác sĩ phẫu thuật hay của bác sĩ chuyên khoa gây mê.
- Sau mổ 6h, người bệnh có thể vận động nhẹ nhàng tại giường và sau 24 giờ có thể đi lại vận động sinh hoạt bình thường. Dẫn lưu (nếu có) sẽ được rút sau 3 ngày khi không ra dịch hoặc số lượng dịch ít không có bất thường
- Xuất viện: Khi bệnh nhân không có các biểu hiện chảy máu, đau, nhiễm trùng, hẹp đường mật.. thông thường bệnh nhân được xuất viện sau 3-5 ngày điều trị
- Tái khám và cắt chỉ sau 07 ngày.

Lưu ý
- Tất cả các bệnh nhân viêm túi mật cấp cần được nhập viện, theo dõi và điều trị tại khoa Ngoại.
- Tất cả bệnh nhân có viêm túi mật do sỏi cần được phẫu thuật cắt túi mật (mổ chương trình hoặc cấp cứu) trừ trường hợp có chống chỉ định phẫu thuật thì cần điều trị nội khoa tích cực.
- Những trường hợp viêm túi mật cấp do sỏi túi mật có chỉ định mổ cần mổ sớm đối với những trường hợp đau dưới 10 ngày; với những trường hợp đau trên 10 ngày có thể mổ muộn sau 30-45 ngày.
Bài viết tham khảo nguồn:
- A Treatment of acute calculous cholecystitis (uptodate Dec 2019 )
- Laparoscopic cholecystectomy, CF142, V5, September 2013 Cambridge University Hospitals
- Cholecystitis ,emedicine.medscape 2011
- Phác đồ điều trị phần ngoại khoa Bệnh viện Chợ Rẫy (2013). Viêm túi mật cấp.
- Viêm túi mật. Bệnh học và điều trị học ngoại khoa tiêu hóa (2007) NXB Y học TPHCM.
Khách hàng có thể trực tiếp đến hệ thống Y tế Vinmec trên toàn quốc để thăm khám hoặc liên hệ hotline tại đây để được hỗ trợ.