Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Bác sĩ nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Kể từ khi được đưa vào thị trường, thuốc ức chế bơm proton (PPI) đã tạo ra một cuộc cách mạng trong việc điều trị bệnh trào ngược dạ dày thực quản (GERD) và trở thành nhóm thuốc mạnh nhất để điều trị căn bệnh này. Bài viết hôm nay, chúng tôi sẽ nói rõ về viêm thực quản trào ngược kháng trị, định nghĩa về các thể lâm sàng và sự đáp ứng điều trị với thuốc ức chế bơm proton PPI.
1.Bệnh trào ngược không ăn mòn (NERD)
Các nghiên cứu đã chứng minh rằng có tới 70% bệnh nhân có các triệu chứng điển hình của GERD, ở cơ sở chăm sóc chính, mắc NERD. Do đó, NERD được coi là dạng trình bày phổ biến nhất của GERD.
Một số nghiên cứu đánh giá hiệu quả của PPIs ở bệnh nhân NERD. Trong một nghiên cứu mù đôi, ngẫu nhiên, đa trung tâm, omeprazole 20 mg x 1 lần / ngày được so sánh với giả dược trong việc kiểm soát các triệu chứng của 209 bệnh nhân NERD. Sau 4 tuần điều trị, 57% bệnh nhân trong nhóm omeprazole hết ợ chua, 75% không trào ngược axit và 43% hoàn toàn không có triệu chứng. Trong một nghiên cứu khác, bệnh nhân NERD được chọn ngẫu nhiên omeprazole 20 mg / ngày; omeprazole 10mg / ngày; hoặc giả dược. Các tác giả nghiên cứu phát hiện ra rằng ở tuần thứ 4, 46% bệnh nhân được điều trị bằng omeprazole 20 mg / ngày, 31% được điều trị bằng omeprazole 10 mg / ngày và 13% những người được dùng giả dược báo cáo giảm chứng ợ nóng hoàn toàn. Thợ mỏ và cộng sự đã thu nhận 203 bệnh nhân mắc NERD được chọn ngẫu nhiên với rabeprazole 20 mg một lần mỗi ngày hoặc giả dược. Sau 4 tuần, chỉ 56,7% bệnh nhân dùng rabeprazole báo cáo giảm triệu chứng khả quan so với 32,2% bệnh nhân dùng giả dược ( P <0,008).
Nhìn chung, tỷ lệ bệnh nhân NERD đáp ứng với liều tiêu chuẩn của PPI thấp hơn khoảng 20-30% so với những gì đã được ghi nhận ở bệnh nhân viêm thực quản ăn mòn. Trong một tổng quan hệ thống của y văn, tỷ lệ tổng hợp đáp ứng triệu chứng PPI là 36,7 (95% CI: 34,1–39,3) ở bệnh nhân NERD và 55,5 (95% CI: 51,5–59,5) ở những người bị viêm thực quản ăn mòn. Hiệu quả trị liệu là 27,5% ở NERD so với 48,9% ở viêm thực quản ăn mòn. Hơn nữa, bệnh nhân NERD chứng minh mối quan hệ trực tiếp giữa đáp ứng với liệu pháp PPI và mức độ tiếp xúc với axit thực quản. Tiếp xúc với axit ở thực quản càng xa, tỷ lệ bệnh nhân NERD báo cáo là đã giải quyết được triệu chứng càng cao. Điều này ngược lại với những gì đã được quan sát thấy ở những bệnh nhân bị viêm thực quản ăn mòn, khi tình trạng viêm thực quản càng lớn thì tỷ lệ đáp ứng với PPI một lần mỗi ngày càng thấp. Bệnh nhân NERD cũng cho thấy thời gian trễ hơn để duy trì đáp ứng triệu chứng khi so sánh với bệnh nhân bị viêm thực quản ăn mòn (hai‐ đến ba lần).

Các nghiên cứu đã chỉ ra rằng khoảng 30-50% bệnh nhân NERD cho thấy mức độ tiếp xúc với axit thực quản trong phạm vi sinh lý. Bệnh nhân bị NERD và xét nghiệm pH bất thường cho thấy sự trùng lặp 55% của tổng thời gian pH <4 khi so sánh với những người bị viêm thực quản ăn mòn và 50% khi so với những người bị Barrett thực quản. Hơn nữa, đáp ứng điều trị với PPI một lần mỗi ngày của bệnh nhân NERD với xét nghiệm pH bất thường dường như tương tự như tỷ lệ đáp ứng của bệnh nhân viêm thực quản ăn mòn (75–85%).
Bệnh nhân có NERD và xét nghiệm pH bình thường được gọi là chứng ợ nóng chức năng, được định nghĩa là “cơn nóng rát sau xương ức từng đợt khi không có GER bệnh lý, rối loạn vận động dựa trên bệnh lý hoặc giải thích cấu trúc”. Nhóm ợ chua chức năng được chia thành hai phân nhóm. Nhóm đầu tiên bao gồm những bệnh nhân có mối quan hệ chặt chẽ theo thời gian giữa các triệu chứng ợ nóng và các hiện tượng trào ngược axit, bất chấp mức độ tiếp xúc sinh lý của axit trong thực quản. Phân nhóm này chiếm tới 40% số bệnh nhân bị ợ chua cơ năng và được gọi là thực quản quá mẫn cảm. Bệnh nhân có thực quản quá mẫn cảm có đáp ứng một phần với điều trị PPI. Ngược lại, nhóm nhỏ còn lại cho thấy không có bất kỳ mối tương quan nào giữa các đợt ợ chua và các hiện tượng trào ngược axit. Những bệnh nhân này không có khả năng đáp ứng với bất kỳ can thiệp chống trào ngược nào. Các yếu tố khác ngoài trào ngược axit có khả năng gây ra các triệu chứng của những bệnh nhân này.
Bệnh nhân ợ nóng chức năng có tỷ lệ đáp ứng triệu chứng thấp nhất với PPI một lần mỗi ngày khi so sánh với các bệnh nhân NERD khác. Lind và cộng sự cho thấy chỉ có 45% bệnh nhân ợ chua cơ năng báo cáo đã giảm đủ các triệu chứng ợ chua khi so sánh với các bệnh nhân NERD khác. Do đó, nhóm ợ nóng chức năng có thể gây ra tỷ lệ đáp ứng thấp của bệnh nhân NERD với PPI một lần mỗi ngày so với bệnh nhân bị viêm thực quản ăn mòn. Bệnh nhân ợ chua cơ năng cũng là nguyên nhân dẫn đến thiếu sự khác biệt về tỷ lệ đáp ứng triệu chứng giữa bệnh nhân NERD dùng PPI nửa liều tiêu chuẩn một lần mỗi ngày và những bệnh nhân dùng PPI liều tiêu chuẩn đầy đủ một lần mỗi ngày. Thừa nhận rằng NERD là biểu hiện phổ biến nhất của GERD, ảnh hưởng đến 70% bệnh nhân GERD tại cộng đồng, và trong số đó có tới 50% là bệnh nhân ợ chua chức năng, những người có tỷ lệ đáp ứng thấp nhất với PPI một lần mỗi ngày, sau đó một người có thể kết luận rằng nhiều bệnh nhân suy PPI bắt nguồn từ nhóm NERD, chủ yếu là nhóm ợ chua chức năng.
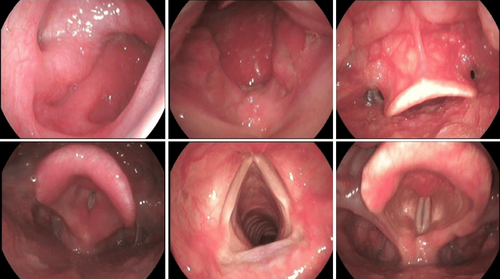
2. Viêm thực quản ăn mòn
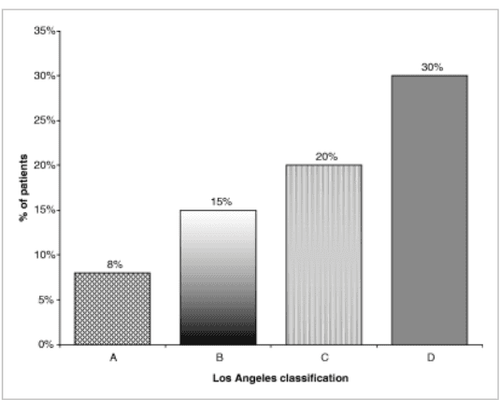
Các nghiên cứu ở những bệnh nhân bị viêm thực quản ăn mòn, được điều trị bằng PPI một lần mỗi ngày cho thấy tỷ lệ lành bệnh 88–96% sau 8 tuần điều trị, bất kể nhãn hiệu của PPI đã được sử dụng và mức độ nghiêm trọng cơ bản của bệnh viêm thực quản ăn mòn. Kết quả là chỉ có 4–12% bệnh nhân bị viêm thực quản ăn mòn không dùng PPI mỗi ngày một lần. Đúng như dự đoán, những bệnh nhân bị viêm thực quản cấp độ nặng hơn có tỷ lệ thất bại PPI cao hơn so với những bệnh nhân ít nghiêm trọng hơn. Trong một nghiên cứu bao gồm 1284 bệnh nhân bị viêm thực quản ăn mòn được điều trị bằng hai PPI khác nhau một lần mỗi ngày, 10,6–11,8% những người bị viêm thực quản cấp 2 không lành sau 4 tuần điều trị, khi so sánh với 26,5–30,2% ở những người có độ 3 và 4. Richter và cộng sự đã chứng minh rằng tỷ lệ thất bại của bệnh nhân bị viêm thực quản ăn mòn dùng omeprazole 20 mg x 1 lần / ngày hoặc esomeprazol 40 mg x 1 lần / ngày là 9,6% và 6,6% đối với Los Angeles loại A; 28,7% và 10,6% đối với loại B; 29,6% và 12,8% cho khối C; và 36,2% và 20% cho hạng D. ( Hình 2 ).
Mặc dù PPI cũng rất hiệu quả trong việc giảm triệu chứng ở bệnh nhân viêm thực quản ăn mòn, nhưng có sự khác biệt 10-15% giữa giải quyết triệu chứng và chữa lành niêm mạc.
Biết rằng viêm thực quản ăn mòn ảnh hưởng đến khoảng 30% bệnh nhân GERD và hầu hết các đối tượng bị bệnh ăn mòn nhẹ đến trung bình thì không chắc rằng bệnh nhân viêm thực quản ăn mòn góp phần hầu hết những người thất bại PPI một lần mỗi ngày.
3. Barrett thực quản (BE)
Tỷ lệ phổ biến của Barrett thực quản là 6-12% trong tổng số bệnh nhân đến nội soi với các triệu chứng liên quan đến GERD, và 0,25–3,9% trong các trường hợp không được lựa chọn trải qua nội soi trên. Theo một nhóm, những bệnh nhân bị Barrett thực quản đã chứng minh mức độ tiếp xúc axit cao nhất ở thực quản xa khi so sánh với những người bị NERD hoặc viêm thực quản ăn mòn, cho thấy cần phải điều trị chống trào ngược tích cực hơn. Hơn nữa, có một mối tương quan chặt chẽ giữa chiều dài của thực quản Barrett và mức độ tiếp xúc với axit thực quản. Mặc dù tỷ lệ giảm triệu chứng ở bệnh nhân Barrett thực quản được điều trị bằng phương pháp PPI là 80%, có sự khác biệt giữa việc giải quyết triệu chứng và kiểm soát axit ở những bệnh nhân này. Nó đã được chứng minh rằng 20–40% bệnh nhân Barrett thực quản có các triệu chứng đã giải quyết trong quá trình điều trị PPI, vẫn tiếp xúc với axit thực quản bất thường, bằng cách theo dõi pH thực quản trong 24 giờ. Hiện tượng này đã được mô tả ngay cả khi sử dụng PPI liều cao (lên đến bốn lần mỗi ngày) và dường như không phụ thuộc vào việc giải quyết triệu chứng của bệnh nhân. Katzka và Castell cho thấy rằng trong số năm bệnh nhân Barrett thực quản (BE) được dùng omeprazole mỗi ngày (20–60 mg) và báo cáo đã giải quyết hoàn toàn các triệu chứng, bốn (80%) tiếp tục tiếp xúc với axit thực quản bất thường. Tương tự, Fass et al chứng minh rằng trong số 25 bệnh nhân BE dùng omeprazole 40 mg hai lần mỗi ngày, gần một phần tư vẫn tiếp xúc với axit bất thường và trong số đó 67% không có triệu chứng. Trong thực hành lâm sàng, các bác sĩ sẽ nhắm mục tiêu giải quyết triệu chứng ở những bệnh nhân bị BE, điều này có thể không đủ để kiểm soát mức độ phơi nhiễm axit thực quản ở một số ít đáng kể. Không rõ liệu việc tiếp tục tiếp xúc với axit bất thường ở bệnh nhân Barrett thực quản khi dùng PPI liều cao có nên được giải quyết thêm về mặt điều trị hay không. Cho đến nay, không có bằng chứng rõ ràng cho thấy việc tăng liều PPI là cần thiết trong tình huống này. Hiện tại không có dữ liệu hỗ trợ lợi ích sống còn với liệu pháp giảm axit và không có sự nhất trí về việc liệu điểm kết thúc điều trị ở bệnh nhân Barrett thực quản có nên kiểm soát axit hoàn toàn hay không. Mặc dù, dữ liệu gần đây cho thấy liệu pháp PPI có thể ngăn chặn sự tiến triển của khối u theo thời gian, nhưng sự thoái triển đáng kể của chiều dài niêm mạc Barrett vẫn chưa được chứng minh. Tuy nhiên, dựa trên các tài liệu hiện tại, có vẻ như cần thận trọng khi xác định thất bại PPI ở bệnh nhân Barrett thực quản là những người không đủ giảm triệu chứng và chữa lành hoàn toàn viêm thực quản liên quan trong khi dùng PPI mỗi ngày một lần.
Hiện tượng thất bại PPI trên bệnh nhân Barrett thực quản hầu như chưa được nghiên cứu. Thật không may, nhiều nghiên cứu đã sử dụng liều cao PPI ở những bệnh nhân này như là chiến lược điều trị ban đầu. Trong một nghiên cứu, tất cả bệnh nhân BE dùng omeprazole 20 mg x 1 lần / ngày đều không có triệu chứng. Tuy nhiên, một số nghiên cứu sử dụng PPIs liều cao (omeprazole 80 mg, lansoprazole 60 mg và omeprazole 60 mg x 1 lần / ngày) đã chứng minh khả năng giải quyết hoàn toàn chứng ợ nóng ở 80–85% bệnh nhân.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Tài liệu tham khảo
- F. Fass , M. Shapiro , Systematic review: proton‐pump inhibitor failure in gastro‐oesophageal reflux disease – where next? Alimentary Pharmacology and Theurapeutics, Volume22, Issue2, July 2005
- Vaezi MF. ‘Refractory GERD’: acid, nonacid, or not GERD? Am J Gastroenterol 2004; 99: 989– 90.
- Richter JE, Bochenek W. Oral pantoprazole for erosive esophagitis: a placebo‐controlled randomized clinical trial. Pantoprazole US GERD Study Group. Am J Gastroenterol 2000; 95: 3071– 80.