Bài viết được tham vấn chuyên môn bởi các bác sĩ làm việc tại Trung tâm Ung bướu - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Hệ miễn dịch được xem như một hàng rào bảo vệ cơ thể khỏi các tác nhân gây bệnh cho cơ thể, đặc biệt trong bệnh lý ung thư. Do đó, việc tận dụng và kích thích hệ miễn dịch của cơ thể là chìa khóa quan trọng trong việc kiểm soát bệnh ung thư và tăng khả năng sống của bệnh nhân. Điều trị miễn dịch sẽ kích thích hệ miễn dịch chống lại tế bào ung thư bằng nhiều cách khác nhau mà không dùng các phương pháp can thiệp khác như phẫu thuật, hóa trị, xạ trị.
1. Vai trò của hệ miễn dịch trong ung thư (The Immune System’s Role in Cancer) và Đa mô thức trong ung thư (Cancer Multidisciplinary Treatment)
1.1. Mối liên hệ chặt chẽ giữa Ung thư và hệ miễn dịch (Cancer and the Immune System: A Dynamic Relationship)
Hệ miễn dịch đóng vai trò quan trọng trong cơ thể con người qua những cơ chế chống lại các tác nhân ngoại lai như virus hoặc vi sinh vật. Hệ miễn dịch được xem như một hàng rào bảo vệ cơ thể khỏi các tác nhân gây bệnh cho cơ thể, đặc biệt trong bệnh lý ung thư. Tuy nhiên, một điều trớ trêu là hầu hết các loại tế bào ung thư đều có khả năng lẩn tránh hệ miễn dịch, do đó các tế bào bướu ngày càng phát triển và có thể di căn đến bất kì cơ quan nào trong cơ thể. Nhiều nghiên cứu khoa học cho thấy khi hệ miễn dịch của cơ thể bệnh nhân yếu đi thì khả năng mắc bệnh ung thư ngày càng cao. Do đó, việc tận dụng và kích thích hệ miễn dịch của cơ thể là một chìa khóa quan trọng trong việc kiểm soát bệnh ung thư, ngăn chặn quá trình phát triển bệnh và tăng khả năng sống còn của bệnh nhân. Việc điều trị bằng hệ miễn dịch tự nhiên của cơ thể (hay Immunotherapy) được xem như một liệu pháp trị liệu ung thư thứ tư sau phẫu thuật, hóa trị, xạ trị.
Điều trị miễn dịch là một phương pháp điều trị bệnh ung thư bằng cách kích thích hệ miễn dịch của cơ thể bệnh nhân có thể chống lại tế bào ung thư bằng nhiều cách khác nhau mà không dùng các phương pháp can thiệp khác như phẫu thuật, hóa trị, xạ trị.3 Phương pháp điều trị miễn dịch (Immunotherapy) đã được nghiên cứu và thử nghiệm lâm sàng trong suốt hơn nửa thế kỉ qua với rất nhiều thành tựu đạt được. Tuy nhiên, hiểu biết về hê miễn dịch của cơ thể con người vẫn còn là một trở ngại lớn trong việc nghiên cứu thuốc và phát triển các liệu pháp có thể ứng dụng trong lâm sàng.
1.2. Đáp ứng miễn dịch tự nhiên và các đặc điểm của một hệ miễn dịch hiệu quả (Native Immune Response and Characteristics of an Effective Immune Response)
Tế bào trình diện kháng nguyên (antigen presenting cells-APC) là những tế bào đặc biệt có thể nhận diện các kháng nguyên ngoại lai và trình diện các kháng nguyên này với lympho tế bào T. Kháng nguyên là những phân tử được tạo ra từ những vi sinh vật ngoại lai tấn công cơ thể, các kháng nguyên này được bám chặt vào tế bào T và các kháng thể. Sự liên kết giữa các tế bào trình diện kháng nguyên và tế bào T giúp hoạt hóa tế bào T. Sau đó, những tế bào T được hoạt hóa sẽ phân chia nhanh và bắt đầu tấn công các tác nhân ngoại lai chứa kháng nguyên.
Có nhiều đặc điểm quan trọng của một hệ miễn dịch hiệu quả để có thể giúp cơ thể chống lại các tác nhân có hại. Những đặc điểm quan trọng đó bao gồm tính đặc hiệu, tính lưu động trong máu, khả năng thích ứng và tính bền (khả năng nhớ các tác nhân gây hại). Trong đó, đặc điểm quan trọng nhất là tính đặc hiệu để chắc chắn rằng đáp ứng miễn dịch sẽ nhắm trúng vào mục tiêu là kháng nguyên của tế bào ung thư. Một ví dụ đơn giản cho tính đặc hiệu trúng đích của hệ miễn dịch là ở bệnh tiểu đường loại 1 (một loại bệnh tự miễn dịch). Khi bệnh nhân mắc bệnh, các tế bào T sẽ nhận diện và phá hủy các tế bào beta có nhiệm vụ sản xuất insulin ngay tại tiểu thùy Langerhans của tuyến tụy, trong khi hiện tượng này khó quan sát được ở các thùy khác.
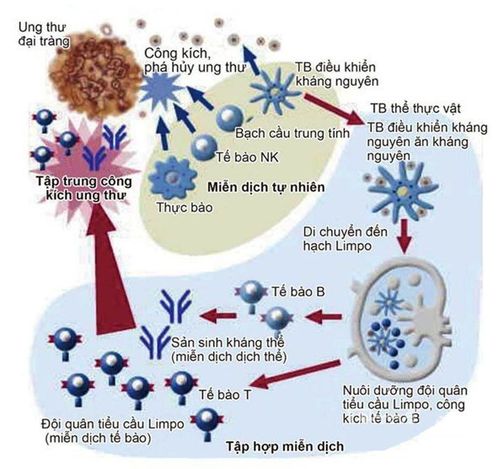
1.3. Vai trò của Miễn dịch trị liệu trong liệu pháp điều trị đa mô thức trong ung thư (Immunotherapy in Cancer Multidisciplinary Treatment)
Liệu pháp điều trị đa mô thức hay Liệu pháp toàn diện lần đầu được nhắc đến bởi nhà ung thư học Pierre Denoix như là một liệu pháp trị liệu phối hợp các phương thức trị liệu chuyên khoa như là phẫu trị, hóa trị, xạ trị được sử dụng trong suốt quá trình diễn tiến bệnh. Việc điều trị đa mô thức được xem là phương thức điều trị toàn diện cho khối bướu có tính sinh học đa dạng và diễn tiến khác nhau để đạt được hiệu quả kiểm soát bướu tối đa và hạn chế được các biến chứng. Tuy nhiên đối với ung thư giai đoạn tiến xa thì việc phối hợp các mô thức truyền thống này cũng không đạt được hiệu quả làm tăng thời gian sống còn. Phương pháp này là sự kết hợp giữa cách xử trí và kinh nghiệm lâm sàng của y bác sĩ, nhà ung thư học cùng với các vũ khí trị liệu chuyên khoa để có thể điều trị căn bệnh ung thư dựa trên đúng quy cách theo các phác đồ đã được nghiên cứu một cách khoa học và được đánh giá là có hiệu quả, phù hợp với giai đoạn và hoàn cảnh của bệnh.
Đến gần đây, với sự xuất hiện của liệu pháp trị liệu thứ 4 là miễn dịch trị liệu mang lại nhiều điểm tích cực. Dường như, miễn dịch trị liệu đã khắc phục được hầu hết các khuyết điểm của các phương pháp trị liệu truyền thống như không gây tác dụng phụ nghiêm trọng, không gây tác dụng phụ, không gây biến chứng, giảm nguy cơ tái phát.
2. Các liệu pháp miễn dịch trong ung thư
2.1. Liệu pháp kháng thể đơn dòng (Liệu pháp miễn dịch thụ động)
Là những loại thuốc được thiết kế có thể bám vào một mục tiêu đặc hiệu trong cơ thể. Những kháng thể đơn dòng này sẽ kích thích hệ miễn dịch sản xuất những tế bào có thể phá hủy tế bào ung thư. Một dạng khác của kháng thể đơn dòng có thể đánh dấu các tế bào ung thư, giúp cho hệ miễn dịch dễ dàng định vị và phá hủy tế bào ung thư. Những loại kháng thể đơn dòng này có thể được xem như là một liệu pháp trúng đích.
Có nhiều loại kháng thể đơn dòng và mỗi loại kháng thể có các chức năng khác nhau thông qua nhiều cơ chế là nguyên nhân dẫn đến sự chết của tế bào. Một số cơ chế bao gồm khóa các con đường tín hiệu cần thiết cho tế bào tăng trưởng, điều khiển hệ miễn dịch đáp ứng với độc tố, ngăn chặn khối bướu phát triển,... Các kháng thể đơn dòng đã được sự dụng trong điều trị ung thư bạch cầu, ung thư vú, ung thư ruột, ung thư đầu và cổ. Các thử nghiệm lâm sàng này vẫn đang được triển khai ờ pha III và hứa hẹn đem lại nhiều kết quả mong đợi cho bệnh nhân trong tương lai.
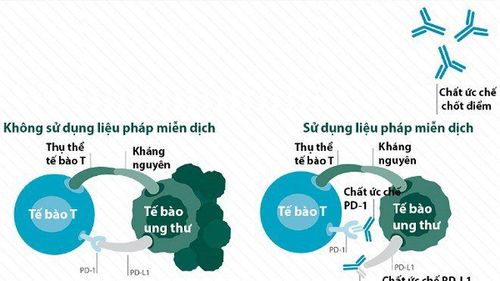
2.2. Thuốc ức chế chốt kiểm soát miễn dịch (Checkpoint Inhibitors)
Khi tế bào ở trạng thái bình thường, hệ miễn dịch của cơ thể chúng ta phụ thuộc vào các “điểm nhận biết” hoặc “điểm dừng miễn dịch” để tránh sự hoạt hóa quá mức hệ miễn dịch. Các tế bào bướu thường tận dụng các điểm nhận biết này để tránh sự phát hiện của hệ miễn dịch của cơ thể. CTLA-4 và PD-1 là những điểm nhận biết đã được nghiên cứu và được đưa vào sử dụng trong lâm sàng như một liệu pháp chống ung thư. CTLA-4 thường có trên bề mặt tế bào T và thường tăng điều hòa bất thường trong một vài loại ung thư chính. PD-1 cũng được nhận thấy làm tăng điều hòa trong một số loại ung thư, PD-1 làm ức chế chức năng của tế bào T và đồng thời, gián tiếp làm cho bướu có thể trốn thoát được sự kiểm soát của hệ miễn dịch. Ức chế các “điểm nhận biết” hay “giải phóng các hàng rào ngăn cản” là một liệu pháp hiệu quả có thể nâng cao khả năng đáp ứng của tế bào T và giúp cho các các tế bào hệ miễn dịch tấn công các tế bào bướu hiệu quả hơn. Hiện đã có các nghiên cứu chuyên sâu ở pha III với các loại thuốc đặc hiệu, một số thuốc đã được chấp thuận của FDA cho sử dụng trên lâm sàng với các kết quả đem lại cho thấy nhiều hứa hẹn trong tương lai.
2.3. Protein điều hòa miễn dịch (Cytokines)
Cytokine là những protein được sản xuất từ chính các tế bào của cơ thể, đóng vai trò quan trọng trong đáp ứng miễn dịch nguyên phát của cơ thể và cũng có khả năng gây đáp ứng miễn dịch với các tế bào ung thư. Có hai loại cytokine được dùng trong điều trị ung thư được gọi là Interferons và Interleukins.
Hai loại cytokine thường gặp nhất là interleukin 2 (IL-2) và interferon α (IFN-α), có tác dụng điều hòa đáp ứng miễn dịch. Ví dụ, IL-2 có nhiều ảnh hưởng lớn đến hệ miễn dịch và hoạt động như là yếu tố tăng trưởng thông thường của tế bào T. Khi đó, IL-2 sẽ bám vào thụ thể trên bề mặt của tế bào T. Liên kết bám này sẽ điều hòa sự sinh trưởng của tế bào T, tiếp tục sản xuất các cytokine và hoạt hóa nhiều loại tế bào miễn dịch khác. Kết quả điều trị với liều cao IL-2 cho thấy IL-2 có thể gây đáp ứng miễn dịch hoàn toàn ở 4% - 6% bệnh nhân ung thư biểu mô tế bào thận và ung thư máu. Điều này cho thấy rằng với nhóm này bệnh nhân này, liệu pháp IL-2 có hiệu quả trong đáp ứng miễn dịch kháng bướu nội sinh.
2.4. Vaccine điều trị ung thư
Vaccine trước đây thường được hiểu là một liệu pháp phòng bệnh nhiễm thông qua cơ chế miễn dịch kháng nguyên kháng thể, cụ thể là một người được tiêm kháng nguyên giảm độc lực của tác nhân gây bệnh để kích thích đáp ứng miễn dịch đặc hiệu và mạnh mẽ của cơ thể chủ trong các lần nhiễm sau . Ngày nay, trong lĩnh vực ung thư, khái niệm vaccine có ý nghĩa và vai trò điều trị, nghĩa là làm tăng đáp ứng của hệ miễn dịch với các tế bào ung thư. Các vaccine có nguồn gốc từ các tế bào miễn dịch, được thiết kế, nuôi dưỡng và huấn luyện ngoài cơ thể và truyền lại cho cơ thể chủ để sao cho có thể điều hòa và làm tăng đáp ứng hệ miễn dịch của bệnh nhân chống lại các kháng nguyên của bướu.
Bằng cách kích hoạt hệ miễn dịch, điều trị ung thư bằng vaccine có thể hoạt hóa một phản ứng kháng bướu, sau đó làm tấn công tế bào bướu và có thể cải thiện thời gian sống còn của bệnh nhân. Cấn lưu ý rằng, liệu pháp vắc-xin trong ung thư khác với các vắc-xin phòng ngừa truyền thống được sử dụng trong nhiều loại bệnh truyền nhiễm. Nói một cách đơn giản, Mục đích chính của vắc-xin trong trị liệu ung thư không phải để ngăn chặn bệnh nhưng để tạo ra một phản ứng miễn dịch chủ động chống lại mầm ung thư đã có. Vắc-xin trị liệu ung thư sẽ được đưa vào cơ thể bằng cách tiêm hoặc truyền qua tĩnh mạch.
3. Chỉ định điều trị và hiệu quả đáp ứng của liệu pháp miễn dịch trong ung thư
3.1. Các chiến lược điều trị
Hiện nay, liệu pháp miễn dịch chưa được sử dụng rộng rãi trong lâm sàng như các liệu pháp truyền thống như phẫu thuật, xạ trị và hóa trị. Tuy nhiên, gần đây nhiều loại thuốc miễn dịch dựa trên kháng thể đơn dòng ( thuốc ức chế chốt kiểm soát miễn dịch) đã được chứng nhận cho phép sử dụng trong nhiều loại bệnh ung thư khác nhau như ung thư máu, ung thư gan, ung thư phổi, ung thư tuyến tiền liệt. Hiện có nhiều liệu pháp miễn dịch bằng tế bào khác vẫn đang trong quá trình thử nghiệm lâm sàng ở pha II và pha III và một số ít thuốc đã được tổ chức FDA cấp phép bán trên thị trường dược phẩm dành cho ung thư hệ tạo huyết, cho thấy có cải thiện đáng kể về mặt lâm sàng.
Đối với các loại ung thư bướu đặc (solid tumor), do đặc điểm đa dạng trong việc biểu hiện kháng nguyên bướu nên việc tìm kiếm một loại vaccin hữu hiệu vẫn còn là một thách thức lớn. Đa phần các thử nghiệm đang thực hiện ở phase II và phase III và chưa được FDA chấp thuận sử dụng trên lâm sàng
Các loại thuốc miễn dịch có thể được đưa vào cơ thể ở nhiều dạng như tiêm qua tĩnh mạch (thuốc được truyền trực tiếp vào tĩnh mạch), qua đường uống (dạng thuốc viên hay viên nang), dạng kem bôi (dạng kem được thoa lên da được dùng để điều trị ung thư da giai đoạn sớm) hoặc bơm trực tiếp vào bàng quang qua bóng đái .(thuốc miễn dịch được truyền trực tiếp vào bóng đái bệnh nhân).
Quá trình điều trị bằng liệu pháp miễn dịch phụ thuộc vào một vài yếu tố sau:
- Loại ung thư bệnh nhân mắc phải và tình trạng tiến triển giai đoạn của bệnh.
- Loại thuốc miễn dịch được sử dụng trong điều trị.
- Phản ứng của cơ thể với thuốc miễn dịch.
Phác đồ điều trị phải được theo dõi nghiêm ngặt hàng ngày, hàng tuần và hàng tháng. Một số loại liệu pháp miễn dịch được chỉ định sử dụng theo chu kì của phác đồ, bên cạnh đó giữa các lần điều trị bệnh nhân cần có những khoảng thời gian nghỉ ngơi phù hợp để cơ thể có thời gian đáp ứng với thuốc, phục hồi và tái tạo tế bào trở lại. Sau đó, để thẩm định hiệu quả mang lại khi sử dụng liệu pháp miễn dịch trong điều trị ung thư, diễn tiến bệnh và tình trạng sức khỏe của bệnh nhân cần được theo dõi thường xuyên, nghiêm ngặt qua các kiểm tra vê sinh lý bệnh, khả năng chống chịu của cơ thể (thể hiện qua cảm nhận và khả năng chống chịu của bệnh nhân trong suốt quá trình điều trị). Bệnh nhân sẽ được kiểm tra các chỉ tiêu xét nghiệm máu, mô và một số các chẩn đoán hình ảnh như CTscan, MRI, hóa mô miễn dịch,...
3.2. Liệu pháp miễn dịch trong liệu pháp điều trị đa mô thức
Hiện nay các liệu pháp miễn dịch trong ung thư chủ yếu dành cho bệnh ở giai đoạn tiến xa, do đó thường được sử dụng như điều trị duy nhất. Tuy nhiên, để ứng phó với tính đa dạng sinh học của bướu, có thể một hay nhiều phương pháp điều trị miễn dịch có thể được sử dụng để tăng cường đáp ứng bướu.
Ngoài ra, gần đây có các thử nghiệm lâm sàng kết hợp giữa hoá trị và điều trị miễn dịch để tăng cường đáp ứng bướu và tăng sống còn.
Hơn nữa, điều trị miễn dịch sau các phương pháp can thiệp lấy đi khối bướu cũng cho thấy làm giảm thời gian bướu tái phát, điều này trước đây rõ ràng là vai trò của xạ trị hỗ trợ.
Một số thử nghiệm lâm sàng hiện cũng đang hướng tới việc phối hợp xạ trị và điều trị miễn dịch để tăng cường đáp ứng bướu dành cho ung thư đầu cổ giai đoạn tiến xa hay ung thư tái phát.
3.3. Một số lưu ý trong điều trị bằng liệu pháp miễn dịch ung thư
Ưu điểm của liệu pháp miễn dịch là tính đặc hiệu và có tác dụng toàn thân, ít gây tác dụng phụ và thường an toàn; tuy nhiên, các liệu pháp miễn dịch trên vẫn còn gặp một số trở ngại như:
- Thường lệ thuộc đáng kể giữa tổng khối tế bào bướu và khả năng đáp ứng miễn dịch của cơ thể.
- Sự biểu hiện của các gen gây ung thư trong các tế bào của một khối bướu là không giống nhau.
- Một số tế bào bướu có khả năng tạo các yếu tố làm suy giảm hoặc ức chế đáp ứng miễn dịch.
Ngoài ra, các tác dụng phụ có thể xảy ra là một điều khó tránh khỏi ở các liệu pháp điều trị ung thư. Tác dụng phụ phụ thuộc vào từng loại liệu pháp miễn dịch sử dụng và phản ứng của cơ thể với từng loại liệu pháp đó. Tác dụng phụ phổ biến nhất là phản ứng của vùng da tại vị trí tiêm như là đau đớn, nổi phồng, nổi mẩn đỏ, gây ngứa hoặc phát ban. Bệnh nhân cũng có thể gặp các triệu chứng cảm cúm như sốt, cảm lạnh, chóng mặt, nôn mửa hoặc đau đầu, nhức mỏi, khó thở, nhịp tim và huyết áp thất thường,... Bên cạnh đó, còn có thể xảy ra ở một số trường hợp như chứng phù nước, tăng cân do trữ nước, nhịp tim cao, viêm dị ứng, tắc nghẽn xoang, tiêu chảy và nguy cơ mắc phải những bệnh nhiễm trùng khác.
Tuy nhiên, các thử nghiệm lâm sàng cho thấy tác dụng phụ khi sử dụng liệu pháp miễn dịch là không đáng kể và an toàn với cơ thể bệnh nhân.

4. Kết luận
Liệu pháp miễn dịch trong điều trị ung thư hứa hẹn mang lại nhiều cải thiện tiên lượng sống còn trong ung thư, được xem là vũ khí điều trị thứ tư của ung thư, sau các vũ khí như phẫu, hoá và xạ trị.
Các phương pháp điều trị miễn dịch dựa vào việc ức chế các chốt kiểm soát miễn dịch đã được FDA chấp thuận sử dụng trên lâm sàng vì đã được chứng minh hiệu quả thông qua nhiều thử nghiệm lâm sàng phase III.
Liệu pháp vaccine điều trị ung thư bằng cách truyền lại tế bào miễn dịch đã được chế tạo, nuôi dưỡng và huấn luyện đã được FDA chấp thuận sử dụng trong ung thư hệ tạo huyết.
Đối với các loại ung thư của hệ bướu đặc, các loại vaccine hiện nay chỉ được thử nghiệm ở các phase II và III và cần nhiều nghiên cứu hơn nữa để có thể chứng minh hiệu quả và cho phép sử dụng trên lâm sàng
Liệu pháp miễn dịch hiện nay chỉ dành cho ung thư giai đoạn tiến xa và hiện đang được thử nghiệm kết hợp với các mô thức điều trị khác như là vũ khí hỗ trợ cho các liệu pháp phẫu thuật, hoá trị và xạ trị.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.