Bài viết được tư vấn chuyên môn bởi Thạc sĩ, Bác sĩ Nguyễn Thị Cẩm Vân - Bác sĩ lab IVF - Trung tâm Hỗ trợ sinh sản - Bệnh viện Đa khoa Quốc tế Vinmec Times City.
Chẩn đoán di truyền tiền làm tổ được thực hiện từ năm 1990, kể từ đó kỹ thuật này đã được sử dụng phổ biến và đã trở thành một trong những kỹ thuật tiên tiến và đạt được nhiều thành tựu trong lĩnh vực HTSS . Mục đích của kỹ thuật sinh thiết phôi thai này nhằm sàng lọc các phôi khỏe mạnh ở những cặp vợ chồng có nguy cơ cao sinh con bị mắc các bệnh di truyền.
1. Chẩn đoán di truyền tiền làm tổ để sinh thiết phôi là gì?
Chẩn đoán di truyền tiền cấy phôi (tên tiếng Anh là Preimplantation genetic diagnosis và tên viết tắt là PGT-M) là công nghệ kỹ thuật hỗ trợ sinh sản được sử dụng cùng với kỹ thuật IVF để tăng khả năng mang thai khỏe mạnh và sinh nở thành công. PGT-M là kỹ thuật xét nghiệm di truyền trên các tế bào được lấy ra từ phôi, nhằm giúp bác sĩ chọn ra phôi tốt nhất để mang thai hoặc để tránh một số bệnh di truyền mà cặp vợ chồng có nguy cơ truyền sang cho con.
PGT-M được sử dụng để xác định khoảng 2.000 rối loạn đơn gen (hay bất thường về gen) và xác định chính xác 98% phôi bị khỏe mạnh hay phôi không khỏe mạnh.
Toàn bộ quá trình PGT- bao gồm nhiều bước khác nhau và mỗi bước được thực hiện bởi nhiều chuyên gia trong lĩnh vực hỗ trợ sinh sản:
- Đầu tiên là bước thụ tinh trong ống nghiệm bằng phương pháp tiêm tinh trùng trực tiếp vào noãn để tạo phôi (ICSI). Phôi thụ tinh được nuôi cấy trong 3 đến 5 ngày.
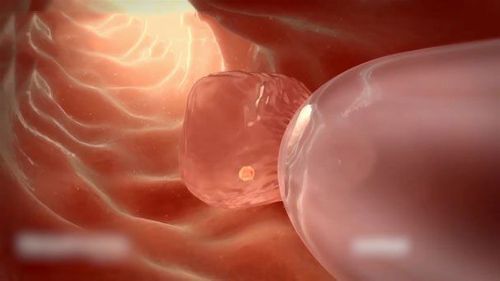
- Tiếp theo là đến bước sinh thiết phôi. Sinh thiết phôi được thực hiện vào ngày thứ ba hoặc ngày thứ 5. Nếu sinh thiết trên phôi ngày 3, sẽ có 1 – 2 tế bào được lấy ra khỏi phôi. Số tế bào lấy đi sẽ nhiều hơn (3 – 5 tế bào) nếu thực hiện sinh thiết trên phôi ngày 5.
Phôi ngày 5 gồm hai khối tế bào riêng biệt: khối nụ phôi (sau này sẽ hình thành thai nhi) và khối tế bào lá nuôi (sau này sẽ phát triển thành rau thai, bánh nhau để nuôi dưỡng thai). Việc sinh thiết lấy đi một vài tế bào của khối tế bào lá nuôi hoàn toàn không ảnh hưởng đến khả năng phát triển và khả năng làm tổ của phôi sau này. Đồng thời, việc thực hiện sinh thiết phôi ở giai đoạn ngày 5 cũng mang lại kết quả chính xác hơn.
2. Ưu điểm của chẩn đoán di truyền tiền làm tổ là gì?
Nếu xét nghiệm trước sinh như xét nghiệm chọc dịch màng ối hoặc xét nghiệm sinh thiết gai được thực hiện để phát hiện các trường hợp thai nhi có bất thường về gen. Trong trường hợp nếu thai nhi có bất thường thì cặp vợ chồng phải lựa chọn (1) là sinh con mắc bệnh di truyền hoặc (2) là thực hiện chấm dứt thai kỳ. Tuy nhiên, đối với kỹ thuật PGD được thực hiện trước khi chuyển phôi vào tử cung và chỉ lựa chọn các phôi khỏe mạnh nên giúp cặp vợ chồng không gặp tình huống phải đưa ra quyết định khó khăn này và trẻ sinh ra khỏe mạnh.
Kỹ thuật PGD mang lại cơ hội mang thai sinh học cho các cặp vợ chồng trước kia không thể mang thai do nguy cơ cao truyền các bệnh cho con cái họ. Với kỹ thuật này, đứa trẻ sinh ra sẽ mang các đặc điểm di truyền của bố mẹ.
Trước đây, nhiều cặp vợ chồng khi biết mình mang mầm bệnh di truyền thì họ thường phải chọn nuôi con nuôi, sử dụng phôi hiến tặng hoặc đẻ thuê hoặc chọn không sinh con để tránh nguy cơ truyền bệnh. Nhưng giờ đây, với kỹ thuật PGD đã cho phép các cặp vợ chồng này sinh những đứa con khỏe mạnh mà không mắc phải các bệnh di truyền giống bố mẹ hoặc người thân trong gia đình.

3. Nhược điểm của chẩn đoán di truyền tiền làm tổ ?
Hầu hết các rủi ro liên quan đến thực hiện kỹ thuật PGD tương tự như rủi ro đối với IVF thông thường:
- Phản ứng thuốc hỗ trợ sinh sản: Phản ứng nhẹ như bốc hỏa, cảm thấy khó chịu hoặc cáu kỉnh, đau đầu và bồn chồn. Các triệu chứng thường biến mất sau một thời gian ngắn.
- Mang đa thai: Đây là biến chứng chính của PGD tuy nhiên với những tiến bộ gần đây của kỹ thuật này đã giảm tỷ lệ mang đa thai xuống còn 1,2%. Đối với hầu hết phụ nữ có thực hiện PGD, các bác sĩ thường khuyên rằng chỉ chuyển một phôi vào tử cung, vì khi mang đa thai thì nguy cơ biến chứng cao cho cả mẹ lẫn con trong thai kỳ.
- Hội chứng quá kích buồng trứng (OHSS): Các triệu chứng bao gồm đau bụng và sưng, khó thở, buồn nôn, nôn và giảm lượng nước tiểu.
- Nhiễm trùng vùng chậu.
- Sảy thai: Nguy cơ sảy thai sau khi thực hiện IVF bằng hoặc thấp hơn so với thụ thai tự nhiên.

Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.