Bài viết của Thạc sĩ, Bác sĩ Trương Văn Trí, Trưởng Đơn nguyên Phẫu thuật thần kinh chức năng, Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
U não di căn là u não ác tính phổ biến nhất, chiếm hơn 50% bệnh nhân bị u não ác tính. Bài viết sẽ đề cập đến các biểu hiện khi bị u não di căn và các phương pháp chẩn đoán bệnh hiệu quả hiện nay.
1. Nguồn gốc thường gặp của u não di căn
Hầu hết tất cả các loại ung thư đều có thể di căn đến não nhưng cao nhất là ung thư phổi và ung thư vú. Các nguồn gốc thông thường dẫn đến di căn não được xếp theo thứ tự dưới đây.
- Ung thư phổi: 40-50%
- Ung thư vú:10-20%
- Ung thư thận:5-10%
- Melanoma: 5-10%
- Ung thư đại trực tràng: 1-5%
Tỷ lệ di căn não được báo cáo rất khác nhau giữa các nghiên cứu. Ở Mỹ, tỷ lệ mắc mới di căn não được chẩn đoán khoảng 170.000 ca mỗi năm. Trong các nghiên cứu khám nghiệm tử thi, tỷ lệ bệnh nhân được phát hiện có di căn não cao hơn so với tỷ lệ được báo cáo trong các nghiên cứu được thực hiện trước khi bệnh nhân chết. Điều này có thể do bệnh nhân chết vì khối u nguyên phát trước khi xuất hiện các triệu chứng từ di căn não. Mặt khác, các nghiên cứu cũng chỉ ra rằng số lượng di căn não được chẩn đoán ngày càng tăng.
Có nhiều lý giải thích cho sự gia tăng này. Một trong những lý do là các bệnh viện sử dụng thường xuyên hơn các phương pháp chẩn đoán có độ nhạy cao như chụp cộng hưởng từ MRI và chụp PET/CT là 1 lý do. Tuy nhiên, lý do chính cho sự gia tăng này có thể là do sự phát triển các phương pháp điều trị ung thư toàn thân có hiệu quả hơn, từ đó giúp bệnh nhân sống lâu hơn. Ví dụ, liệu pháp điều trị đích HER2 cho bệnh nhân ung thư vú có xét nghiệm HER2 dương tính đã giúp thời gian sống trung bình của bệnh nhân tăng lên nhiều tháng. Tuy nhiên, các tác nhân điều trị này có khả năng thâm nhập hệ thần kinh trung ương kém nên không hiệu quả trong điều trị di căn não. Bệnh nhân sống lâu hơn do được điều trị toàn thân tốt hơn, tạo cơ hội cho các di căn não tiếp tục phát triển và gây triệu chứng, và cũng có thêm thời gian để ung thư nguyên phát di căn lên não. Cả hai kịch bản này đều làm tăng đáng kể tỷ lệ bị u di căn não. Các quan sát tương tự cũng được ghi nhận trong nhiều bệnh ung thư khác.
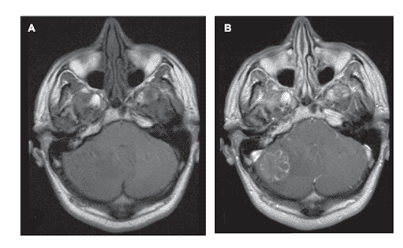
2. Cơ chế hình thành u não di căn
Tế bào u di căn lên não chủ yếu qua đường máu. Các tế bào u đầu tiên tích tụ đủ sự biến đổi gen để phát triển thành u ở vị trí nguyên phát. Sự biến đổi gen tiếp tục diễn ra và thúc đẩy sự tăng sinh mạch và xâm lấn tại chỗ. Cuối cùng, các tế bào u được đưa vào hệ tuần hoàn và đi vào tuần hoàn phổi. Ở đây, một số tế bào khối u bị mắc kẹt trong các giường mao mạch phổi và hình thành các lắng đọng di căn ở phổi. Cuối cùng, các tế bào u này có thể thoát ra khỏi giường mao mạch phổi và đến được não, nơi chúng xâm nhập vào các giường mao mạch cục bộ.
Tế bào u có thể xuyên qua hàng rào máu não và hình thành ổ di căn. Do đó, di căn não có xu hướng xuất hiện ở vị trí giao nhau của chất xám và chất trắng, nơi động mạch có đường kính nhỏ hơn hoạt động như một cái bẫy giữ các tế bào di căn lại. Phù hợp với lý thuyết lan truyền tế bào di căn này, xác suất tìm thấy u não di căn trong bất kỳ khu vực nào của não bộ tỷ lệ thuận với phần trăm tổng lưu lượng máu mà nó nhận được. Như vậy, 80% u di căn xuất hiện ở đại não so với 20% ở hố sau. Lý thuyết này cũng giải thích tại sao phần lớn các trường hợp di căn não thường được chẩn đoán đồng thời hoặc sau khi phát hiện di căn phổi.
Khi đến não, các tế bào u có thể không hoạt động hoặc phân chia và phát triển. Khi u lớn lên sẽ gây triệu chứng do xâm lấn vào nhu mô não bình thường. Cơ chế thứ 2 mà u gây ra các triệu chứng là do phù não xung quanh u. Phù não là do hàng rào máu não bị phá vỡ. Sự phá vỡ này trước hết xảy ra do tác động của các yếu tố tăng trưởng, đặc biệt là yếu tố tăng trưởng nội mô mạch máu lên các tế bào nội mô. Kết quả là dịch bắt đầu chảy vào khoang ngoại bào não qua các vị trí rò rỉ của nội mô các mạch máu xung quanh u di căn.
3. Biểu hiện lâm sàng u não di căn
Bệnh nhân bị u di căn não có thể có các biểu hiện phổ biến dưới đây
- Đau đầu
- Buồn nôn/nôn
- Co giật toàn thân hoặc cục bộ ở tay hoặc chân
- Lú lẫn, ngủ lịm
- Yếu tay/chân/mặt
- Khó nói, hoặc không nói được, nuốt khó
- Nhìn mờ
3.1. Đau đầu là biểu hiện phổ biến nhất
Đau đầu có thể liên quan đến tăng áp lực nội sọ do kích thước khối u hoặc phù não gây ra, tắc nghẽn não thất dẫn đến não úng thủy. Hoặc do tế bào u di căn đến màng cứng kích thích trực tiếp màng não. Đau đầu do tăng áp lực nội sọ có xu hướng thay đổi theo tư thế. Đau nhiều hơn vào ban đêm. Đa số bệnh nhân tăng áp lực nội sọ cho biết các cơn đau đầu tăng dần lên, tiếp theo sẽ thấy buồn nôn và thay đổi tình trạng tâm thần. Vị trí của u di căn ít khi trùng với vị trí của các cơn đau đầu. Tuy nhiên, cũng có trường hợp bệnh nhân không có biểu hiện đau đầu nhưng khi làm xét nghiệm vẫn phát hiện u di căn một cách ngẫu nhiên.
3.2. Buồn nôn và nôn
Buồn nôn và nôn thường đi kèm đau đầu. Ngoài nguyên nhân tăng áp nội sọ, buồn nôn và nôn còn có thể do khối u xấm lấn hoặc gây hiệu ứng choán chỗ lên hành não hoặc trung tâm nôn (area postrema).
3.3. Khiếm khuyết thần kinh
Hiệu ứng choán chỗ trực tiếp do khối u và phù não kèm theo có thể gây ra các triệu chứng thần kinh, thường sẽ tiến triển từ từ hơn là xuất hiện đột ngột. Các triệu chứng thần kinh cụ thể phụ thuộc vào vị trí giải phẫu của u di căn như bảng dưới đây.
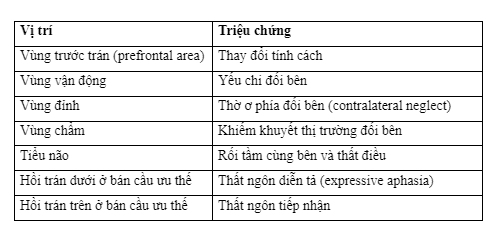
Khiếm khuyết thần kinh xuất hiện đột ngột trong u não di căn thường là do u xuất huyết hoặc di chứng của cơn co giật. Khoảng 10% bệnh nhân bị u não di căn có biểu hiện xuất huyết do u, nhất là những trường hợp u di căn từ melanoma, ung thư thận, ung thư nguyên bào nuôi và ung thư tuyến giáp.
3.4. Co giật
Khoảng 15% bệnh nhân bị u não di căn bị co giật. Có thể co giật khu trú do vỏ não bị kích thích bởi sự xâm lấn cục bộ của u hoặc do phù não, kết quả của sự phá vỡ hàng rào máu não, rối loạn các thành phần ion và phân tử ở khoang ngoại bào. Bệnh nhân có thể xuất hiện cơn động kinh, nhưng ít gặp hơn. Co giật gặp thường xuyên hơn ở bệnh nhân bị di căn ở thùy trán, thùy thái dương và thùy viền (limbic lobes). Co giật hầu như không bao giờ xảy ra ở bệnh nhân bị u di căn đến thân não hoặc tiểu não.
4. Các xét nghiệm, chiếu chụp bệnh nhân u não di căn cần thực hiện
Bệnh nhân bị u não di căn mà không có tiền sử bệnh lý ác tính cần được làm các xét nghiệm trước khi lên kế hoạch điều trị.
4.1. Chẩn đoán hình ảnh
4.1.1. Chụp MRI sọ não
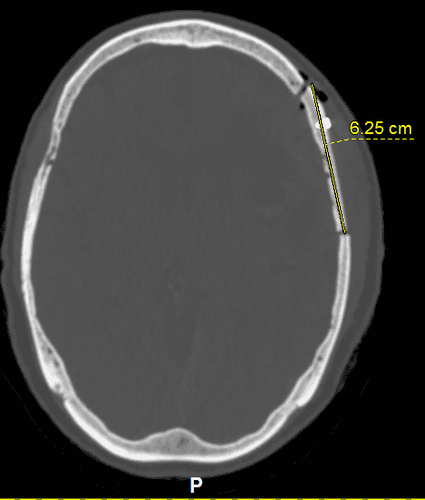
Hầu hết các di căn đầu tiên được phát hiện trên CT sọ não không tiêm thuốc cản quang, được chỉ định khi bệnh nhân có triệu chứng. Tuy nhiên, CT sọ não có độ nhạy thấp đối với di căn não và nhiều di căn bị bỏ sót. Ngoài ra, CT không cản quang có độ đặc hiệu thấp vì nhiều tổn thương khác có thể có hình ảnh tương tự. Do đó hầu hết bệnh nhân sẽ được chụp MRI não. Tuy nhiên, một số bệnh nhân chống chỉ định chụp MRI, lúc đó CT có và không có cản quang thường được chỉ định. Ngay cả với CT sọ não có thuốc cản quang, các u di căn nhỏ có thể bị bỏ sót.
MRI là kỹ thuật chẩn đoán hình ảnh tốt nhất để đánh giá di căn não. MRI não được chụp với mục đích chẩn đoán và cả lập kế hoạch điều trị. MRI có độ phân giải cao được sử dụng cho hệ thống định vị trong quá trình phẫu thuật và xạ trị. MRI chức năng (fMRI) đo sự thay đổi lưu lượng máu khi bệnh nhân thực hiện các động tác và lời nói để xác định vùng não chức năng. Qua đó xác định sự tương quan của u với các vùng não chức năng quan trọng, ví dụ vùng vỏ não chi phối vận động. Đây là thông tin rất cần thiết để hạn chế tối đa các khiếm khuyết thần kinh khi mổ bóc u.
4.1.2. Chụp CT toàn thân và PET Scan
Bệnh nhân có khối u não mới phát hiện và có hình ảnh gợi ý u di căn não thông thường sẽ cần được chụp CT ngực, bụng và khung chậu để tìm bệnh lý ác tính nguyên phát. Nếu các kết quả này âm tính thì vẫn không loại trừ được chẩn đoán u não di căn. PET scan là một công cụ chẩn đoán khác nhạy hơn để phát hiện bệnh lý đang ẩn kín (ví dụ các hạch bạch huyết đang lớn lên). Cho dù đã thực hiện các kỹ thuật chẩn đoán hình ảnh rộng rãi, không phải lúc nào cũng tìm thấy được bệnh ung thư nguyên phát ở những bệnh nhân có u di căn não.
4.1.3. Chụp nhũ ảnh và soi đại tràng
Chụp nhũ ảnh và nội soi đại tràng hiếm khi được sử dụng khi tìm nguồn gốc di căn não mới được phát hiện. Bởi ung thư vú và ung thư đường tiêu hóa thường đã di căn nhiều nơi trước khi đến não. Tuy nhiên, chụp nhũ ảnh va nội soi đại tràng có thể phát hiện một tổn thương có thể sinh thiết trong trường hợp các kỹ thuật chẩn đoán hình ảnh đề cập ở trên không hiệu quả.
4.2. Sinh thiết bệnh phẩm
Ở những bệnh nhân ung thư đã biết trước đó, nếu có nhiều tổn thương não bắt thuốc đối quang thì có thể chẩn đoán là do di căn mà không cần sinh thiết.
Trường hợp chưa có chẩn đoán ung thư trước đó và có một hoặc nhiều khối u não, thì sinh thiết là cần thiết để chẩn đoán xác định và lên kế hoạch điều trị tổng thể. Sinh thiết có thể thực hiện ở bất kỳ khối u nào có thể tiếp cận được để xác định nguồn và loại ung thư nguyên phát. Ví dụ, nếu bệnh nhân có nhiều khối u não hình ảnh phù hợp với di căn và u phổi, bệnh nhân thường sẽ được sinh thiết khối u ở phổi dưới hướng dẫn của CT.
Nếu không có tổn thương nào được phát hiện bằng các xét nghiệm, chiếu chụp đã đề cập ở trên thì sinh thiết u não ở vị trí dễ tiếp cận nhất. Nhiều trường hợp, u não di căn sẽ được mổ bóc toàn bộ chứ không sinh thiết. Đối với u não lớn, lấy bỏ hoàn toàn khối u không chỉ giúp chẩn đoán mà còn nằm trong kế hoạch điều trị tổng thể.
Ở những bệnh nhân đã biết tiền sử ung thư và chỉ có một tổn thương ở não thì tình huống trở nên phức tạp hơn. Khoảng 10% trong số này, tổn thương não là do nhiễm trùng, do trung gian miễn dịch (immune mediated), hoặc u não nguyên phát. Vì vậy, cần xem xét sinh thiết tổn thương ở não nếu có bất cứ nghi ngờ nào về chẩn đoán.
Với đội ngũ chuyên gia nhiều kinh nghiệm, được đào tạo nội trú bài bản tại các nước phát triển như Pháp, Canada, Bỉ... Khoa Ngoại thần kinh, Bệnh viện Đa khoa Quốc tế Vinmec Central Park không ngừng phát triển kỹ năng lâm sàng và cập nhật kiến thức nhằm đem đến chất lượng khám chữa bệnh tốt nhất cho người bệnh, trở thành địa chỉ tin cậy trong các lĩnh vực:
- Chẩn đoán và điều trị co giật nửa mặt
- Chẩn đoán và phẫu thuật điều trị động kinh
- Chẩn đoán và điều trị dị dạng mạch máu não
- Chẩn đoán và vi phẫu thuật điều trị bệnh lý u não, u tuỷ, và u cột sống
- Chẩn đoán và phẫu thuật điều trị đau thần kinh mạn tính, đặc biệt là đau dây thần kinh V
- Chẩn đoán và phẫu thuật điều trị rối loạn vận động (Parkinson, run vô căn...)
- Chẩn đoán và điều trị chấn thương sọ não và cột sống
- Chẩn đoán và điều trị bệnh lý thoái hoá cột sống (thoát vị đĩa đệm, trượt đốt sống, hẹp ống sống...)
- Điều trị đau thần kinh tọa do thoát vị đĩa đệm thắt lưng bằng phương pháp tiêm thấm qua lỗ liên hợp
Bệnh viện Vinmec Central Park áp dụng nghiêm ngặt các tiêu chuẩn an toàn trong gây mê phẫu thuật theo các hướng dẫn quốc tế. Bên cạnh đội ngũ y tế giỏi chuyên môn và giàu kinh nghiệm, khoa Ngoại thần kinh Bệnh viện Vinmec Central Park được trang bị các thiết bị hiện đại như máy theo dõi thần kinh trong mổ, máy bóc u não bằng sóng siêu âm và hệ thống định vị navigation, giúp việc phẫu thuật được thực hiện an toàn và hiệu quả, hướng đến mục tiêu trở thành Trung tâm phẫu thuật thần kinh uy tín tại Việt Nam.
Nguồn:
- J. B. Elder et al. Essential Neurosurgery for Medical Student- Tumor, Operative Neurosurgery, volume 17, number 2, 2019 supplement, S124- S130
- M.S. Greenberg, “Metastatic and Hematopoietic Tumors”, Handbook of Neurosurgery 9th edition, 2020, Thieme Medical Publishers, NewYork, NY, pp 831-842
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.