Phẫu thuật nội soi cắt đoạn đại tràng ngang là kỹ thuật thực hiện cắt bỏ đại tràng ngang và mạc treo tương ứng bằng phương pháp mổ nội soi. Phương pháp này thường được sử dụng trong điều trị u đại tràng ngang.
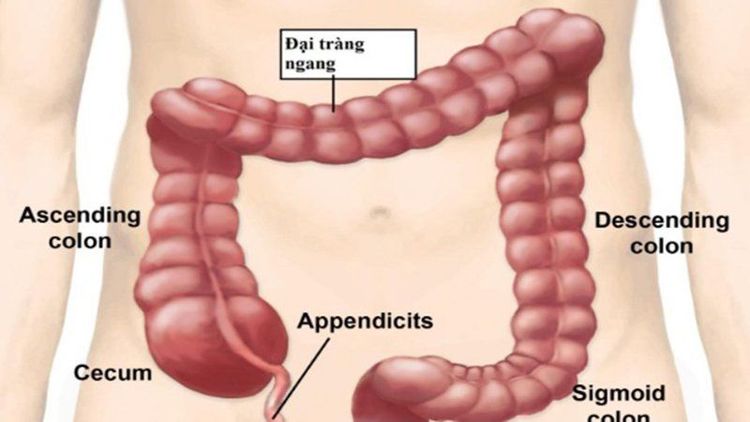
1. Đại tràng ngang nằm ở đâu?
Ruột già là phần thấp của hệ tiêu hóa, nối từ hồi tràng tới hậu môn, là nơi chứa chất thải của quá trình tiêu hóa thức ăn. Ruột già ở người trưởng thành dài khoảng 1,4 - 1,8m, bao gồm manh tràng, đại tràng, trực tràng và ống hậu môn. Đại tràng bao gồm đại tràng lên, đại tràng ngang, đại tràng xuống và đại tràng xích ma. Ruột già có những chức năng quan trọng như: Tái hấp thu nước và giữ cân bằng dịch cho cơ thể; hấp thụ một số loại vitamin; xử lý các chất không tiêu; chứa thất thải trước khi cơ thể đào thải ra ngoài.
Đại tràng ngang có 1⁄3 đầu cố định và 2⁄3 sau di động, nằm ở dưới gan, đi từ góc gan tới góc lách, chiều dài thay đổi trong khoảng 30 - 100cm, trung bình khoảng 50cm. Đại tràng ngang được treo vào thành bụng bởi mạc treo đại tràng ngang - đại tràng xuống. Nó được cố định vào thành bụng sau bởi mạc dính đại tràng trái.
2. Tìm hiểu phương pháp phẫu thuật nội soi cắt đoạn đại tràng ngang
2.1 Chỉ định/chống chỉ định
Chỉ định
- Các trường hợp u đại tràng ngang
Chống chỉ định
- Khối u quá lớn, ung thư đại tràng di căn xa, xâm lấn các tạng lân cận, đặc biệt là phúc mạc và không có khả năng cắt bỏ hoàn toàn;
- Bệnh nhân cao tuổi, sức khỏe yếu, có nhiều bệnh nặng phối hợp như suy tim, suy hô hấp nên không thể thực hiện được phương pháp phẫu thuật nội soi.
2.2 Chuẩn bị phẫu thuật
- Nhân sự thực hiện: Bác sĩ phẫu thuật, bác sĩ gây mê hồi sức;
- Phương tiện kỹ thuật: Dàn máy phẫu thuật nội soi với các phương tiện chuyên dụng và bộ dụng cụ mổ mở đại phẫu tiêu hóa, chỉ khâu,...;
- Bệnh nhân: Được thực hiện các xét nghiệm chẩn đoán cơ bản; soi đại - trực tràng và làm sinh thiết, được nội soi dạ dày - tá tràng nếu có polyp lan tỏa ở đại tràng; xác minh rõ nếu nghi ngờ có thâm nhiễm hoặc rò vào các cơ quan khác; chuẩn bị đại tràng theo quy định; nuôi dưỡng qua đường tĩnh mạch để nâng cao thể trạng bệnh nhân trước phẫu thuật; được trao đổi kỹ về phương pháp phẫu thuật, nguy cơ tai biến;
- Hồ sơ bệnh án: Chuẩn bị đầy đủ theo quy định gồm bệnh án chi tiết, biên bản hội chẩn, biên bản khám trước gây mê và giấy cam đoan đồng ý phẫu thuật của bệnh nhân/thân nhân.

2.3 Tiến hành phẫu thuật
Thời gian dự kiến phẫu thuật khoảng 180 phút. Quy trình thực hiện như sau:
- Kiểm tra hồ sơ đúng theo quy định;
- Kiểm tra người bệnh về các thông tin như tên, tuổi, bệnh lý đang có,...;
- Vô cảm: Gây mê nội khí quản;
- Tư thế: Bệnh nhân nằm ngửa dạng 2 chân, đặt sonde bàng quang và kíp mổ đứng ở vị trí phù hợp thuận tiện cho thao tác;
- Đặt trocar: Trocar 5 ở mạng sườn trái và phải, trocar 10 trên rốn và dưới mũi ức;
- Thăm dò, đánh giá thương tổn và các tạng trong ổ bụng bệnh nhân;
- Giải phóng đại tràng ngang kết hợp cắt đoạn đại tràng: Thực hiện phẫu tích mạc nối lớn khỏi đại tràng ngang, hạ đại tràng góc lách và đại tràng góc gan, sau đó kẹp cắt các cuống mạch sát gốc và nạo vét hạch dọc theo bó mạch mạc treo;
- Thực hiện cắt khối u và phục hồi đường lưu thông tiêu hóa: Mở ổ bụng (mở nhỏ) ở đường trắng giữa trên rốn, cắt đoạn đại tràng ngang trên và dưới khối u theo nguyên tắc triệt căn ung thư. Sau đó, nối đại tràng tận - tận bằng tay hoặc cắt, làm miệng nối đại tràng - đại tràng bằng stapler;
- Kiểm tra, cầm máu và đặt dẫn lưu nếu cần thiết;
- Đóng bụng và các lỗ trocar.

2.4 Theo dõi sau phẫu thuật
- Theo dõi toàn trạng của bệnh nhân gồm các chỉ số sinh tồn như mạch, huyết áp, hô hấp, nhiệt độ,...;
- Theo dõi sát tình trạng chảy máu và nhiễm trùng;
- Sau phẫu thuật cho bệnh nhân sử dụng phối hợp 2 loại kháng sinh từ 5 - 7 ngày, bồi phụ nước - điện giải và năng lượng hằng ngày. Chú ý trong việc bù đủ albumin và protein máu.
2.5 Tai biến và cách xử trí
- Tai biến trong phẫu thuật:
- Chảy máu: Do vết thương mạch máu hoặc mạc treo. Trong trường hợp không cầm máu được bằng phẫu thuật nội soi thì chuyển sang mổ mở;
- U quá lớn, thâm nhiễm xung quanh, không thực hiện được kỹ thuật mổ nội soi thì chuyển sang mổ mở;
- Tai biến sau phẫu thuật:
- Chảy máu: Bệnh nhân chảy máu trong ổ bụng thì cần theo dõi sát. Trường hợp cần thiết phải phẫu thuật lại ngay bằng phương pháp mổ nội soi hoặc mổ mở;
- Tắc ruột sau mổ: Nên kiểm tra xem bệnh nhân bị tắc ruột do giãn ruột cơ năng hay tắc ruột cơ học. Trường hợp tắc ruột cơ học cần mổ kiểm tra và xử trí nguyên nhân gây ra;
- Áp xe hoặc viêm phúc mạc do nguyên nhân bục, rò miệng nối: Tùy chọn điều trị nội khoa hoặc phẫu thuật lại theo mức độ nặng - nhẹ của biến chứng.
Sau phẫu thuật, bệnh nhân có thể đứng dậy, đi lại sớm theo hướng dẫn của bác sĩ để kích thích nhu động ruột, giúp máu lưu thông dễ dàng. Người bệnh cần được nuôi ăn bằng đường tĩnh mạch cho tới khi có thể ăn uống bình thường. Sau phẫu thuật 1 - 2 tuần, bệnh nhân có thể xuất viện và sớm trở lại sinh hoạt bình thường. Để bình phục hẳn, người bệnh cần tránh gắng sức, nâng vật nặng trong 4 - 6 tuần.
Phẫu thuật nội soi cắt đoạn đại tràng ngang là phương pháp giúp phục hồi chức năng đại tràng nhanh chóng, sẹo mổ nhỏ, ít đau, rút ngắn thời gian nằm viện của bệnh nhân, và cho phép người bệnh sớm trở lại sinh hoạt bình thường và sẹo mổ nhỏ hơn so với phương pháp mổ mở truyền thống. Để đảm bảo hiệu quả điều trị bệnh, người bệnh nên tuân thủ tuyệt đối hướng dẫn của bác sĩ trước, trong và sau phẫu thuật.