Bài viết được viết bởi Bác sĩ Lê Văn Quảng - Bác sĩ Tai Mũi Họng - Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Nha Trang
Năm 1836, một bác sĩ người Đức, Wilhelm Friedrich von Ludwig (1790-1865) trong bài xã luận không tên, được đăng trên 2 tạp chí phổ biến thời đó, là Gazette Medicale de Paris và Schmidt’s Jahrbucher, lần đầu tiên mô tả một tình trạng nhiễm trùng tiến triển rất nhanh vùng mô mềm cổ và sàn miệng, gần như gây tử vong nhanh chóng do tắc nghẽn đường thở và sau này được đặt theo tên của ông là Phù Ludwig (Ludwig’s Angina).
Trước thời có kháng sinh, tình trạng này gây tử vong khoảng hơn 50 %. Ngày nay, trong thời đại phát triển của kháng sinh và sự tiến bộ của nhiều phương tiện chẩn đoán về mặt hình ảnh, can thiệp. Tỷ lệ tử vong này đã giảm ấn tượng về khoảng 8 %.
1. Nguyên nhân
Nguyên nhân phổ biến nhất là nhiễm trùng răng hàm dưới, đặc biệt là răng thứ hai và thứ ba, chiếm hơn 90% các trường hợp. Nhiễm trùng bắt đầu trong túi dưới lợi răng và trực tiếp mở rộng nhanh chóng tới hệ cơ của sàn miệng, khoang dưới lưỡi, dưới cằm, và khoang dưới hàm.
Một số nguyên nhân ít gặp hơn, bao gồm chấn thương rách sàn miệng, gãy xương hàm, chấn thương lưỡi, xỏ khuyên ở vùng miệng, viêm tủy xương, chấn thương do đặt nội khí quản, áp xe quanh amidan, sỏi tuyến dưới hàm và viêm nang giáp lưỡi.
Các yếu tố ảnh hưởng bao gồm bệnh tiểu đường, bệnh ác tính ở miệng, sâu răng, nghiện rượu, suy dinh dưỡng và các tình trạng suy giảm miễn dịch khác.
Tác nhân nhiễm trùng liên quan đến hệ vi khuẩn miệng, cả vi khuẩn hiếu khí và kỵ khí. Phổ biến nhất là Staphylococcus, Streptococcus, Peptostreptococcus, Fusobacterium, Bacteroides và Actinomyces. Bệnh nhân suy giảm miễn dịch có nguy cơ cao phù Ludwig.
2. Triệu chứng và những điều chú ý khi thăm khám
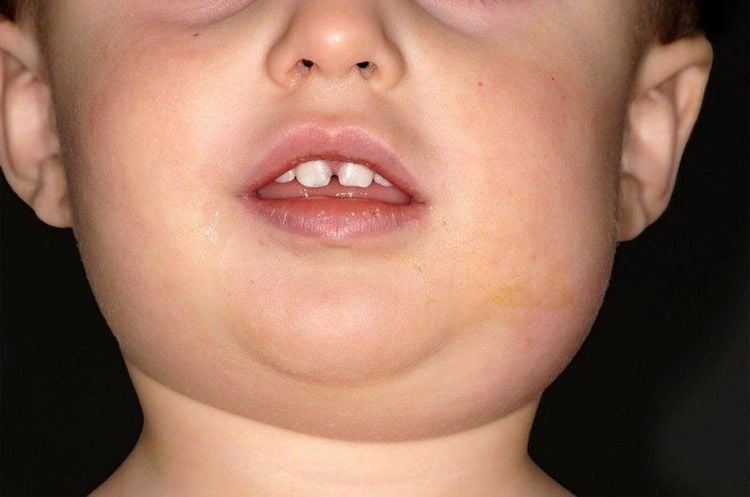
- Sưng đau vùng cổ, hình ảnh giống như “cổ bò/bull neck”
- Cứng hàm hay há miệng hạn chế
- Lưỡi phình cao, rối loạn vận ngôn và khó nuốt thường do ảnh hưởng từ khoang dưới lưỡi
- Thường có sốt và ớn lạnh
- Đau miệng, khàn giọng, chảy nước dãi
- Đôi khi một hình thái đặc biệt hiếm gặp có thể thấy là hình ảnh lưỡi đôi
Chú ý khi có tiếng thở rít (Stridor), nghĩa là sự tắc nghẽn đường thở sắp xảy ra. Bệnh nhân thường sẽ không bị nổi hạch. Nếu có tiếng răng rắc khi chạm nên nghi ngờ các bệnh lý khác, chẳng hạn như viêm cân cơ hoại tử.
3. Chẩn đoán
Chẩn đoán chủ yếu dựa vào các biểu hiện triệu chứng lâm sàng và lịch sử diễn tiến bệnh
Điều quan trọng nhất cần nhớ là việc đánh giá đường thở, để có các bước xử trí kịp thời
Xét nghiệm thường ít có giá trị chẩn đoán trực tiếp. Cấy máu nên được thực hiện xem có nhiễm trùng huyết hay không.

Chẩn đoán hình ảnh không có vai trò đáng kể trong việc đánh giá bệnh nhân ngay lập tức, mà việc quyết định đặt nội khí quản sẽ được cân nhắc dựa vào tất các các thông số lâm sàng ngay khi Phù Ludwig được chẩn đoán.
CT scan cổ mô mềm với thuốc cản quang tĩnh mạch (IV) có thể được sử dụng để đánh giá mức độ nghiêm trọng của nhiễm trùng và đánh giá xem có áp xe nào không, sau khi đường thở đã được đảm bảo.
4. Điều trị
Kiểm soát đường thở là tối quan trọng trong việc điều trị phù Ludwig, vì nguyên nhân tử vong phổ biến nhất là ngạt thở đột ngột do tắc nghẽn đường thở.
Đặt nội khí quản qua ống soi mềm lúc tỉnh (Awake fibroptic Inturbation) là một cách an toàn tối ưu để bảo đảm đường thở, và luôn phải chuẩn bị cho việc mở khí quản khẩn cấp khi tỉnh táo bất kỳ lúc nào, trước khi tiến hành bất kỳ can thiệp nào khác. Như khảo sát vùng răng miệng xác định nguồn lây nhiễm. Dẫn lưu áp xe trong trường hợp có hình thành.
Thông thường nội soi khí quản có thể rất khó khăn vì sưng tấy khoang miệng và phình lưỡi.
Điều quan trọng là quản lý đường thở trước khi có biểu hiện choáng váng hoặc tím tái vì đây là những phát hiện muộn.
Nếu bệnh nhân không thể được đặt nội khí quản, bước tiếp theo sẽ là mở khí quản khẩn cấp.
Kháng sinh IV phổ rộng sớm là lựa chọn điều trị đầu tiên khi đường thở được đảm bảo và đã cấy máu. Đối với những bệnh nhân có suy giảm miễn dịch, lựa chọn hợp lý đầu tiên sẽ là ampicillin-sulbactam hoặc clindamycin.

Thuốc kháng sinh nên bao gồm chống vi khuẩn gram dương, vi khuẩn gram âm và vi khuẩn kỵ khí.
Đối với những bệnh nhân bị suy giảm miễn dịch, nên mở rộng phạm vi với pseudomonads.
Một số lựa chọn bao gồm cefepime, meropenem hoặc piperacillin-tazobactam.
Steroid IV hiện còn nhiều tranh cãi về lợi ích và được cân nhắc dựa vào đánh giá của bác sĩ lâm sàng trong từng trường hợp cụ thể. Một số báo cáo gần đây cho thấy lợi ích giảm can thiệp đường thở khi sử dụng steroid. Tuy nhiên, cần có thêm nhiều nghiên cứu trước khi nó trở thành một tiêu chuẩn chăm sóc.
Thời gian dùng kháng sinh thường là hai tuần cùng với việc theo dõi kỹ lưỡng tình trạng đáp ứng thuốc của bệnh nhân. Nhổ răng nếu nguồn lây nhiễm từ răng.
Đối với những bệnh nhân không đáp ứng với kháng sinh ban đầu hoặc phát triển tụ dịch, có thể thực hiện chọc hút bằng kim hoặc rạch phẫu thuật dẫn lưu, phẫu thuật trong trường hợp điều trị thất bại, vì phẫu thuật sớm không chứng minh được là có hiệu quả hơn. Ngoại trừ những bệnh nhân cần đặt nội khí quản do nhiễm trùng răng miệng.
Chẩn đoán phân biệt
- Áp xe quanh hạnh nhân khẩu cái
- Áp xe thành sau họng
- Áp xe dưới hàm
- Viêm nắp thanh quản
- Ung thư biểu mô miệng
- Phù mạch
- Tụ máu dưới hàm và bệnh bạch hầu
Mặc dù phù Ludwig là một chẩn đoán lâm sàng, ban đầu có thể khó phân biệt với các bệnh khác. Chẩn đoán hình ảnh có thể hữu ích để củng cố khẳng định và loại trừ các nguyên nhân khác gây , nhưng CHỈ phải được chỉ định sau khi đường thở được bảo đảm hoặc ở những bệnh nhân có thể tự thở thoải mái và kiểm soát được dịch tiết khi nằm ngửa.
Tiên lượng
Nên nhớ rằng, một trong những nguyên nhân tử vong hàng đầu của phù Ludwig là tắc nghẽn đường thở. Việc sử dụng kháng sinh và quản lý đường thở nghiêm ngặt phải nên được thực hiện, đồng thời sự phối hợp trong vai trò tiên lượng và theo dõi diễn tiến giữa các chuyên khoa như Tai mũi họng, gây mê cũng như là điều dưỡng theo dõi chăm sóc là rất thiết yếu, để sẵn sàng cho những can thiệp có thể xảy ra bất cứ lúc nào. Tỷ lệ tử vong ước lượng khoảng 8 %.
Hiện nay khoa Răng - Hàm - Mặt của Bệnh viện Đa khoa Quốc tế Vinmec là một chuyên khoa phụ trách điều trị bệnh lý chuyên sâu và thẩm mỹ trên toàn bộ cấu trúc răng (răng, xương răng, tuỷ răng,...), hàm (vòm miệng, quai hàm, khớp hàm,...) và mặt (xương trán, xương gò má, xương thái dương,...).
Khoa Răng - Hàm - Mặt được chia thành các chuyên khoa chính, nhằm phục vụ các nhóm nhu cầu khám chữa của người bệnh như: Nha khoa Phục hình, Chấn thương chỉnh hình hàm mặt, Nha khoa tổng quát, Nha khoa Thẩm mỹ và Nội nha.
Cùng với đó khoa Răng - Hàm - Mặt - Bệnh viện Đa khoa Quốc tế Vinmec sở hữu một đội ngũ bác sĩ uy tín có nhiều năm kinh nghiệm trong các vấn đề về Răng - Hàm - Mặt như: Bác sĩ Hoàng Mai Anh, Bác sĩ Vũ Đức Nhã, Thạc sĩ. Bác sĩ. Lê Ngọc Tuấn , Bác sĩ Vũ Hoàng, Thạc sĩ. Bác sĩ Lại Đỗ Quyên.
Để được thăm khám với các bác sĩ chuyên khoa Răng - Hàm - Mặt có kinh nghiệm tại Vinmec. Quý khách vui lòng đặt lịch tại website để được phục vụ
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Xem thêm:
