Bệnh lý ruột tự miễn (AIE) lần đầu tiên được báo cáo ở một trẻ em vào năm 1982 lần đầu tiên được mô tả ở hai bệnh nhân trưởng thành vào năm 1997.
Bài viết được viết bởi ThS.BS Mai Viễn Phương - Bác sĩ nội soi tiêu hóa, Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Là một bệnh đường ruột rất hiếm gặp, bệnh lý ruột tự miễn xảy ra thường xuyên hơn ở trẻ sơ sinh và trẻ nhỏ so với người lớn, với các biểu hiện lâm sàng điển hình như tiêu chảy kéo dài mãn tính cùng với kém hấp thu nghiêm trọng, sụt cân và không đáp ứng với bất kỳ chế độ ăn kiêng loại trừ nào, ví dụ như chế độ ăn không chứa gluten. Mặc dù tỷ lệ mắc bệnh lý ruột tự miễn khởi phát ở người lớn rất thấp, nhưng tiêu chảy nặng khó chữa và các tình trạng thứ phát không chỉ ảnh hưởng mạnh đến chất lượng cuộc sống của bệnh nhân mà còn gây ra căng thẳng rất lớn cho gia đình bệnh nhân.
Cơ chế bệnh sinh vẫn còn chưa rõ ràng
Kiến thức và sự hiểu biết hiện tại về bệnh lý ruột tự miễn khởi phát ở người lớn còn rất kém. Ví dụ, có báo cáo rằng bệnh lý ruột tự miễn liên quan một phần đến kháng thể kháng tế bào ruột (AE) và kháng tế bào goblet (AG), nhưng vai trò chính xác của các kháng thể này trong cơ chế miễn dịch của bệnh lý ruột tự miễn vẫn chưa rõ rang. Ngoài ra, vẫn còn thiếu các tiêu chuẩn chẩn đoán chuẩn vàng, mặc dù một số tiêu chuẩn đã được báo cáo và cập nhật trong hai thập kỷ qua. Các tiêu chuẩn chẩn đoán được áp dụng rộng rãi đã được đề xuất vào năm 2007 dựa trên bản tóm tắt của 15 bệnh nhân bệnh lý ruột tự miễn trưởng thành, trong đó đề xuất chẩn đoán thông qua các thay đổi bệnh lý mô học đặc trưng ở niêm mạc ruột non, bao gồm teo nhung mao, tăng lympho bào và các thể chết theo chương trình. Tuy nhiên, chẩn đoán phân biệt bệnh lý ruột tự miễn với các bệnh khác liên quan đến teo nhung mao, ví dụ, bệnh celiac (CD) và suy giảm miễn dịch biến đổi chung, vẫn còn nhiều thách thức và có thể dẫn đến chẩn đoán sai và chẩn đoán bỏ sót. Hơn nữa, các loại thuốc được sử dụng không được chuẩn hóa và kiến thức về tiên lượng dài hạn còn hạn chế.
Tiêu chuẩn chẩn đoán bệnh lý ruột tự miễn ở người lớn
Tiêu chuẩn chẩn đoán bệnh lý ruột tự miễn ở người lớn đã có sự phát triển kể từ năm 1985, nhưng vẫn còn thiếu sự xác nhận giữa các tiêu chuẩn cổ điển năm 2007 và các tiêu chuẩn chẩn đoán được cập nhật năm 2018 hoặc 2022. Các phiên bản khác nhau của tiêu chuẩn chẩn đoán đưa ra sức mạnh khác nhau cho từng đặc điểm của bệnh lý ruột tự miễn, khiến cho chẩn đoán không nhất quán. Hơn nữa, nhiều loại thuốc, bao gồm corticosteroid, thuốc ức chế miễn dịch và thậm chí cả thuốc sinh học, đã được báo cáo là giúp gây ra và duy trì sự thuyên giảm của bệnh lý ruột tự miễn dựa trên loạt ca bệnh và báo cáo ca bệnh.
Tiên lượng bệnh lý ruột tự miễn
Tuy nhiên, tiên lượng lâu dài của bệnh lý ruột tự miễn vẫn chưa được xác định rõ ràng, khiến bệnh tái phát trở thành vấn đề đối với bệnh nhân và bác sĩ. Không có biểu hiện đặc trưng nào ở bệnh nhân bệnh lý ruột tự miễn trưởng thành, nhưng nhiều bất thường có thể cung cấp một số manh mối chẩn đoán cho bệnh lý ruột tự miễn. Bệnh nhân mắc bệnh lý ruột tự miễn chủ yếu bị tiêu chảy tiết dịch mãn tính, đặc trưng bởi lượng lớn và tần suất tiêu chảy phân nước cao, và tiêu chảy không thể thuyên giảm sau khi nhịn ăn hoặc ăn chế độ không chứa gluten. Xét nghiệm D-xylose cho thấy tình trạng hấp thụ kém ở ruột non. Giảm cân và thiếu hụt dinh dưỡng có thể đe dọa tính mạng, và các triệu chứng đi kèm như nôn mửa, đau bụng và sốt cũng rất phổ biến. Các biến chứng của tiêu chảy kéo dài, đặc biệt là sốc giảm thể tích máu, tổn thương thận cấp và mất cân bằng điện giải, đòi hỏi phải xử trí lâm sàng cẩn thận và kịp thời. Không giống như hội chứng IPEX (rối loạn miễn dịch, bệnh lý đa nội tiết, bệnh lý ruột, liên kết nhiễm sắc thể X), không có bệnh nhân nào của chúng tôi biểu hiện bệnh lý nội tiết hoặc biểu hiện trên da đặc trưng, điều đó có nghĩa là bệnh lý ruột tự miễn thực sự là một thực thể bệnh khác với hội chứng IPEX.
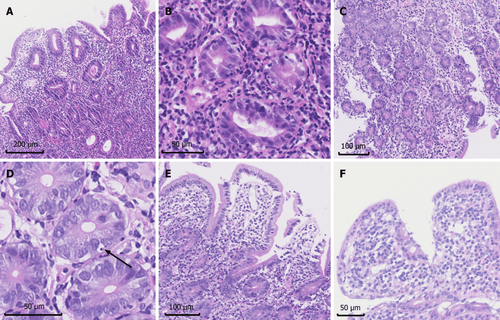
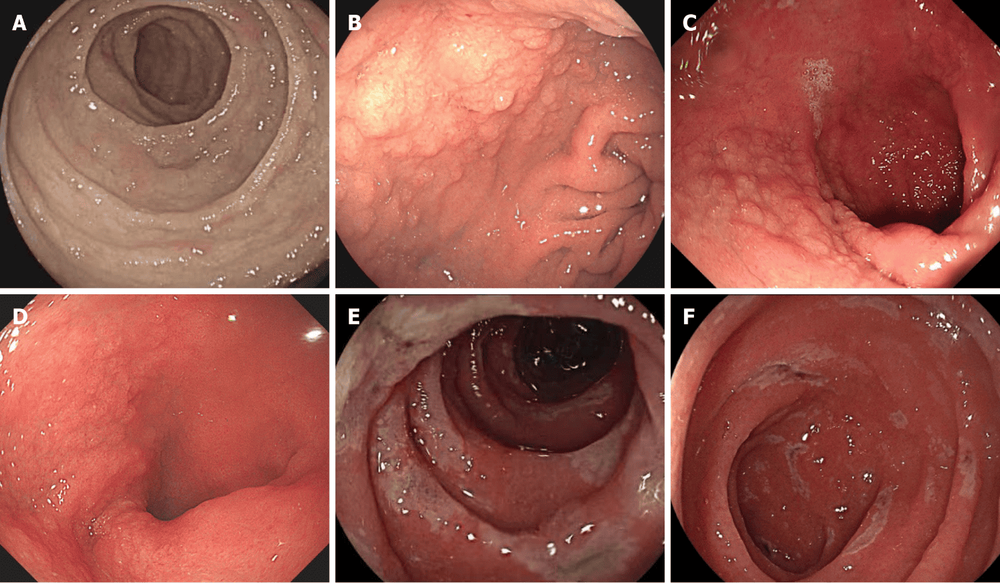
Toàn bộ đường tiêu hóa của bệnh nhân bệnh lý ruột tự miễn đôi khi có thể bị ảnh hưởng
Ngoài ruột non, toàn bộ đường tiêu hóa của bệnh nhân bệnh lý ruột tự miễn đôi khi có thể bị ảnh hưởng ở cả cấp độ vi mô và vĩ mô, bao gồm dạ dày và đại tràng, điều này cũng được phát hiện trong nghiên cứu của chúng tôi. Các đặc điểm chung của tá tràng và hồi tràng cuối bao gồm phù nề, nhung mao tù, xung huyết niêm mạc, thay đổi dạng nốt (niêm mạc hạt), xói mòn, hình sò của nếp gấp và niêm mạc khảm, tương tự như những gì đã được quan sát thấy trong các loạt bệnh lý ruột tự miễn đã báo cáo khác. Trong các nghiên cứu, phù nề và nhung mao tù là những biểu hiện phổ biến nhất ở tá tràng theo kết quả nội soi dạ dày, ở hồi tràng cuối theo kết quả nội soi đại tràng và ở ruột non theo kết quả nội soi ruột rất hạn chế. Các tác giả đề xuất rằng những bệnh nhân bị tiêu chảy tiết dịch khối lượng lớn nên chủ động nội soi và sinh thiết để quan sát cẩn thận tá tràng và hồi tràng cuối để tránh bỏ sót những thay đổi bất thường không rõ ràng.
Điều trị bệnh lý ruột tự miễn
Corticosteroid là lựa chọn điều trị chính, tiếp theo là thuốc ức chế miễn dịch và các tác nhân sinh học được sử dụng trong liệu pháp kháng steroid hoặc phụ thuộc steroid hoặc để điều trị duy trì. Ngay cả khi có các vấn đề như không hiệu quả hoặc phụ thuộc vào glucocorticoid, phản ứng với điều trị điều hòa miễn dịch ở bệnh nhân bệnh lý ruột tự miễn nói chung là tốt do có nhiều lựa chọn điều trị khác nhau. Bắt đầu sớm liệu pháp ức chế miễn dịch có thể làm giảm bệnh tật và biến chứng liên quan đến bệnh lý ruột tự miễn. Do đó, chẩn đoán sớm bệnh lý ruột tự miễn trở nên quan trọng hơn đối với bệnh nhân nhỏcải thiện tiên lượng bệnh nhân đang bị biến chứng và cải thiện tiên lượng bệnh nhân. Tuy nhiên, cách dự đoán và kiểm soát tình trạng tái phát tiêu chảy bằng các loại thuốc này vẫn còn là thách thức. Một số nghiên cứu đã báo cáo các lựa chọn điều trị khác thường hoặc không thông thường cho bệnh lý ruột tự miễn. Một số bệnh nhân tử vong vì nhiều nguyên nhân khác nhau, chẳng hạn như nhồi máu cơ tim, bệnh nấm candida và nhiễm trùng huyết thứ phát do suy giảm miễn dịch và hội chứng rối loạn chức năng đa cơ quan.
Kết luận
Bệnh lý ruột tự miễn ở người lớn là một bệnh quan trọng để chẩn đoán phân biệt bệnh nhân bị tiêu chảy tiết dịch. Giảm hoặc mất tế bào hình đài và Paneth trong sinh thiết ruột có thể là một tiêu chuẩn chẩn đoán tiềm năng. Tiên lượng lâu dài của bệnh nhân AIE ở người lớn vẫn kém do tỷ lệ tái phát bệnh cao mặc dù đã sử dụng corticosteroid và thuốc ức chế miễn dịch, những loại thuốc này đòi hỏi phải chẩn đoán sớm và dùng thuốc mới.
Tài liệu tham khảo
1. Walker-Smith JA, Unsworth DJ, Hutchins P, Phillips AD, Holborow EJ. Autoantibodies against gut epithelium in child with small-intestinal enteropathy. Lancet. 1982;1:566-567
2. Corazza GR, Biagi F, Volta U, Andreani ML, De Franceschi L, Gasbarrini G. Autoimmune enteropathy and villous atrophy in adults. Lancet. 1997;350:106-109. [PubMed] [DOI] [Cited in This Article: 2] [Cited by in Crossref: 114]
3.Li MH, Ruan GC, Zhou WX, Li XQ, Zhang SY, Chen Y, Bai XY, Yang H, Zhang YJ, Zhao PY, Li J, Li JN. Clinical manifestations, diagnosis and long-term prognosis of adult autoimmune enteropathy: Experience from Peking Union Medical College Hospital. World J Gastroenterol 2024; 30(19): 2523
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.