Bài viết được viết bởi bác sĩ ThS.BS Nguyễn Thục Vỹ - Bác sĩ Chẩn đoán hình ảnh, Khoa Chẩn đoán hình ảnh - Bệnh viện Đa khoa Quốc tế Vinmec Nha Trang.
Hội chứng lối ra lồng ngực (TOS) đề cập đến một nhóm các hội chứng lâm sàng gây ra bởi sự chèn ép đám rối thần kinh cánh tay hoặc các mạch dưới đòn khi chúng đi qua khe ngực trên.
1. Giải phẫu học
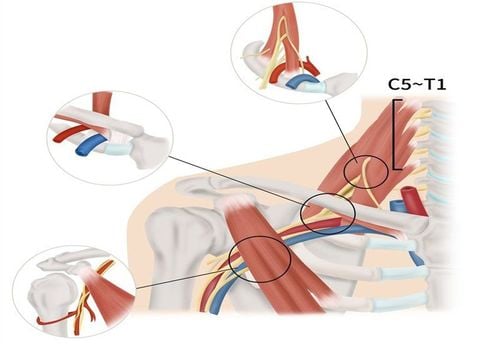
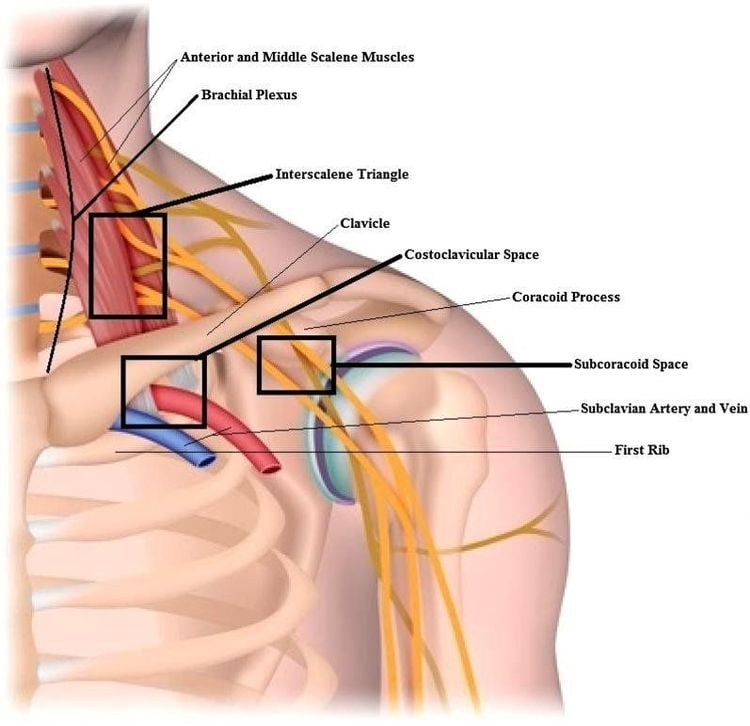
Lối ra lồng ngực là một khu vực giải phẫu ở phần thấp của cổ được xác định là một nhóm ba khoang giữa xương đòn và xương sườn đầu tiên mà một số cấu trúc mạch máu thần kinh quan trọng đi qua. Những cấu trúc này bao gồm đám rối thần kinh cánh tay, động mạch dưới đòn và tĩnh mạch dưới đòn. Sự chèn ép của khu vực này gây ra một loạt các triệu chứng có thể bao gồm xanh xao ở chi trên, dị cảm, yếu, teo cơ và đau.
Phân loại TOS dựa trên sinh lý bệnh của các triệu chứng với các phân nhóm bao gồm nguyên nhân thần kinh (nTOS), tĩnh mạch (vTOS) và động mạch (aTOS). Hơn nữa, mỗi một trong những phân nhóm này có thể liên quan đến các nguyên nhân bẩm sinh, chấn thương hoặc mắc phải. Ví dụ về căn nguyên bẩm sinh bao gồm sự hiện diện của xương sườn cổ hoặc xương sườn thứ nhất bất thường. Các nguyên nhân mắc phải có thể liên quan đến hoạt động mạnh, lặp đi lặp lại liên quan đến thể thao hoặc công việc.
Đường ra lồng ngực bao gồm không gian từ hố thượng đòn đến hố nách. Các triệu chứng của TOS phát sinh do sự chèn ép của các dây thần kinh đám rối cánh tay, động mạch và tĩnh mạch dưới đòn, động mạch và tĩnh mạch nách.
Các khoang giải phẫu của hội chứng lối thoát ngực bao gồm:
- Tam giác gian cơ bậc thang (interscalene triangle): giới hạn là cơ bậc thang trước ở phía trước, cơ bậc thang giữa ở phía sau và xương sườn 1 ở phía dưới, chứa đám rối thần kinh cánh tay và động mạch dưới đòn.
- Khoang sườn đòn (costoclavicular space): giới hạn phía trước là cơ dưới đòn, phía sau dưới là xương sườn 1 và cơ bậc thang trước, phía trên là xương đòn, chứa đám rối cánh tay, động mạch dưới đòn và tĩnh mạch dưới đòn.
- Khoang dưới mỏm quạ (subcoracoid space): giới hạn phía trước là cơ ngực bé, phía sau là xương sườn 2-4, phía trên là mỏm quạ, chứa đám rối thần kinh cánh tay, động mạch nách và tĩnh mạch nách.
2. Nguyên nhân gây hội chứng lối thoát ngực
Nhiều cơ chế tạo ra bệnh lý đặc trưng của TOS, bao gồm chấn thương, chuyển động lặp đi lặp lại và các biến thể giải phẫu.
Chấn thương thường xảy ra nhất trong trường hợp tai nạn xe cơ giới vận tốc cao. Xuất huyết, tụ máu hoặc gãy di lệch có thể chèn ép trực tiếp vào dây thần kinh hoặc mạch máu. Gãy xương đòn là một nguyên nhân đã được công nhận. Ngoài ra xơ sẹo sau các tổn thương ban đầu cũng có thể là nguyên nhân gây ra triệu chứng.
Các chuyển động lặp đi lặp lại có thể dẫn đến phì đại cơ gây chèn ép. TOS tĩnh mạch cũng có thể xảy ra sau chuyển động lặp đi lặp lại. Bệnh Paget – Schroetter, còn được gọi là “huyết khối gắng sức”, liên quan đến huyết khối tĩnh mạch nách hoặc tĩnh mạch dưới đòn sau các hoạt động lặp đi lặp lại với cánh tay.
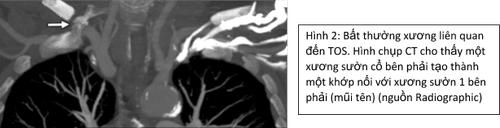
Vô số biến thể giải phẫu có thể gây ra TOS: xương sườn cổ, bất thường xương sườn 1, xương đòn, mỏm ngang C7 kéo dài,.... Tỷ lệ hiện mắc ước tính của xương sườn cổ là 1–2% dân số nói chung, nhưng phần lớn các trường hợp có xương sườn cổ không có triệu chứng. Bệnh nhân có xương sườn cổ có nguy cơ mắc nTOS cao hơn, với 20% trường hợp nTOS chỉ do sự hiện diện của xương sườn cổ. Sự hiện diện của xương sườn cổ cũng là một yếu tố nguy cơ dẫn đến sự phát triển của TOS động mạch vì nó có thể chèn ép động mạch dưới đòn, gây hẹp hoặc phình động mạch. Các biến thể bẩm sinh ở hệ cơ cũng được ghi nhận là nguyên nhân hay gặp, ví dụ cơ bậc thang trước có thể bám bất thường vào xương sườn 1 và gây ra chèn ép bó mạch thần kinh trong tam giác bậc thang.
Các khối u lành hoặc ác tính ở vùng nền cổ, ví dụ như khối u ở thùy trên phổi (u pancoast) có thể xâm lấn và chèn ép đám rối thần kinh cánh tay và các mạch máu.
3. Dịch tễ học
Do có nhiều căn nguyên và thiếu sự đồng thuận của các chuyên gia để chẩn đoán xác định, tỷ lệ mắc bệnh thực sự của TOS rất khó phân biệt. Một số bài báo báo cáo tỷ lệ mắc bệnh là 3–80 / 1000.
TOS thần kinh (nTOS) cho đến nay là phổ biến nhất, chiếm khoảng 95% các trường hợp. TOS tĩnh mạch chiếm 3-5% các trường hợp và TOS động mạch là 1–2%.
TOS thần kinh phổ biến hơn ở phụ nữ. Phụ nữ từ tuổi vị thành niên đến 60 tuổi thường bị ảnh hưởng bởi nTOS, thường ảnh hưởng một bên hơn là hai bên.
TOS động mạch thường ảnh hưởng chủ yếu là một bên, ảnh hưởng đến cả hai giới như nhau và thường ảnh hưởng đến thanh niên.
TOS tĩnh mạch cũng có xu hướng ảnh hưởng một bên và phổ biến ở nam giới hơn nữ giới. Do liên quan đến hoạt động lặp đi lặp lại của chi trên, vTOS phổ biến hơn ở những người trẻ hơn và thường ảnh hưởng đến tay thuận.

4. Biểu hiện lâm sàng
Nhận biết kịp thời các dấu hiệu của TOS là rất quan trọng để ngăn ngừa các biến chứng như hoại tử do thiếu máu, huyết khối gây thuyên tắc phổi, tổn thương thần kinh vĩnh viễn. Biểu hiện lâm sàng phụ thuộc vào cấu trúc chèn ép và mức độ chèn ép.
- TOS thần kinh: phổ biến nhất (90-95%), chèn ép đám rối thần kinh cánh tay dẫn đến đau, dị cảm, tê chi trên.
- TOS tĩnh mạch: phổ biến thứ hai, chèn ép tĩnh mạch dưới đòn gây sưng và đau chi trên và có thể dẫn đến huyết khối tĩnh mạch (hội chứng Paget-Schroetter), có thể xuất hiện với các triệu chứng chèn ép tĩnh mạch không liên tục trong trường hợp không có huyết khối (hội chứng McCleery).
- TOS động mạch: dạng hiếm nhất (ít hơn 3% trường hợp), chèn ép động mạch dưới đòn gây ra thiếu máu cục bộ với cảm giác lạnh, xanh xao, đau, dị cảm và giảm mạch chi trên.
Các triệu chứng tổn thương bó mạch thần kinh có thể kết hợp với nhau và các biểu hiện này trở nên trầm trọng hơn bởi một số vị trí và thao tác của cánh tay, đặc biệt là với thao tác giơ tay cao lên trên đầu.
5. Chẩn đoán
Chẩn đoán bao gồm các thăm khám lâm sàng, điện cơ, điện sinh lý đánh giá dẫn truyền thần kinh và các phương pháp chẩn đoán hình ảnh bao gồm siêu âm Doppler mạch máu, Xquang cổ - lồng ngực đánh giá các biến thể giải phẫu của xương vùng nền cổ, CT và MRI với thuốc tương phản.
CT có tiêm thuốc tương phản hữu ích để đánh giá các bất thường của khung xương lồng ngực và phát hiện bất thường động mạch và tĩnh mạch như hẹp/tắc, huyết khối, phình/giả phình động mạch, đánh giá các bàng hệ.
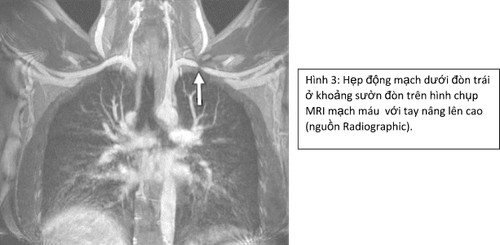
MRI rất hữu ích ở những bệnh nhân có hội chứng TOS thần kinh, đặc biệt trong việc đánh giá đám rối thần kinh cánh tay và các cấu trúc xung quanh. MRI có thể đánh giá các bất thường về xương và mô mềm, mất mỡ quanh đám rối thần kinh cánh tay ở tư thế giơ tay lên cao, phù nề đám rối thần kinh cánh tay.
Ngoài ra chụp cắt lớp vi tính CT hoặc MRI còn cung cấp thêm chi tiết giải phẫu cần thiết để lập kế hoạch phẫu thuật.
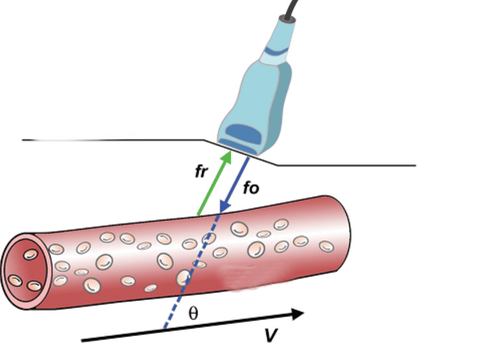
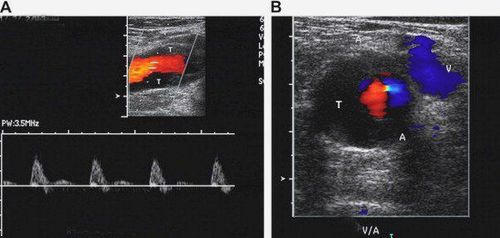
Đối với TOS mạch máu, siêu âm Doppler mạch máu có độ nhạy và độ đặc hiệu cao, không xâm lấn và rẻ tiền, nên là xét nghiệm hình ảnh ban đầu được lựa chọn.
Hình ảnh được thực hiện với cánh tay của bệnh nhân ở cả tư thế nâng lên cao trên đầu và tư thế trung tính với tay duỗi thẳng để so sánh.
6. Điều trị
Chiến lược điều trị phụ thuộc vào căn nguyên của TOS. Điều trị ban đầu của TOS thần kinh bao gồm các biện pháp bảo tồn như sử dụng thuốc và các phương pháp phục hồi chức năng. Điều trị bảo tồn và vật lý trị liệu đối với TOS thần kinh nên kéo dài ít nhất 4–6 tháng trước khi xem xét can thiệp phẫu thuật.
Tuy nhiên, đối với bệnh nhân TOS động mạch hoặc tĩnh mạch, can thiệp ban đầu thường là phẫu thuật để ngăn ngừa các biến cố huyết khối tắc mạch cấp tính. Một thử nghiệm chống đông máu bằng cách làm tan huyết khối qua catheter mạch máu trực tiếp và liệu pháp heparin toàn thân có thể được thử trước tiên cho bệnh nhân TOS động mạch hoặc mạch máu trong trường hợp thiếu máu cục bộ nhẹ ở chi trên.
Đối với người bệnh có xương sườn cổ, điều trị chỉ dành riêng cho những bệnh nhân có triệu chứng, vì sự hiện diện của xương sườn cổ tồn tại trong 0,5% dân số nhưng chỉ một phần nhỏ phát triển các triệu chứng.
Bệnh viện Đa khoa Quốc tế Vinmec là một trong những bệnh viện không những đảm bảo chất lượng chuyên môn với đội ngũ y bác sĩ giàu kinh nghiệm, hệ thống trang thiết bị công nghệ hiện đại. Bệnh viện cung cấp dịch vụ khám, tư vấn và chữa bệnh toàn diện, chuyên nghiệp, không gian khám chữa bệnh văn minh, lịch sự, an toàn và tiệt trùng tối đa.
Tài liệu tham khảo: radiopaedia.org, NCBI, pubs.rsna.org
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.