Một biến chứng nguy hiểm khác thường gặp khi điều trị bệnh tiểu đường với insulin là hạ đường huyết. Nguyên nhân có thể do dùng quá liều insulin, thay đổi chế độ ăn, stress, nhiễm khuẩn hoặc rối loạn tiêu hóa. Vì vậy, trong quá trình sử dụng insulin cần nên theo dõi đường huyết thường xuyên.
1. Vai trò của insulin
Insulin được chỉ định để điều trị đái tháo đường tuýp I (đái tháo đường phụ thuộc insulin), đái tháo đường tuýp II khi các thuốc chống đái tháo đường tổng hợp không còn hiệu quả. Insulin dùng ổn định đường huyết cho những trường hợp cấp cứu của bệnh đái tháo đường.
Trẻ em gầy yếu, kém ăn, suy dinh dưỡng, nôn nhiều và rối loạn chuyển hoá đường cũng được chỉ định truyền glucose kết hợp với insulin. Ngoài ra insulin còn được sử dụng để gây cơn shock insulin trong điều trị bệnh tâm thần (tạo cơn hạ glucose huyết đột ngột và mạnh).
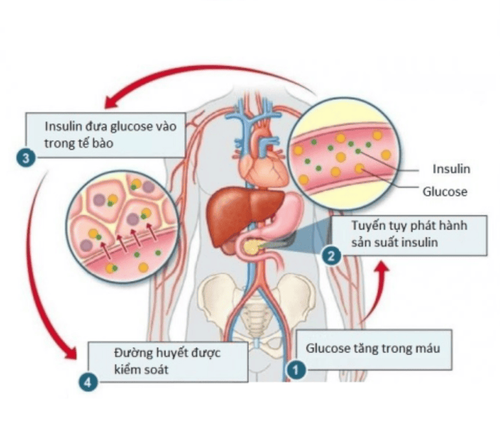
1.1 Vai trò của insulin đối với người không mắc bệnh tiểu đường
Đối với người bình thường, insulin giúp điều chỉnh lượng đường trong máu (glucose). Sau khi ăn, carbohydrate bị phân hủy thành glucose và sau đó glucose đi vào máu. Tuyến tụy phản ứng bằng cách sản xuất insulin, cho phép glucose đi vào tế bào của cơ thể để cung cấp năng lượng.
Glucose được lưu trữ cho năng lượng dư thừa. Glucose sẽ lưu trữ trong gan dưới dạng glycogen khi nồng độ insulin tăng cao lúc mới ăn xong. Khi đói, nồng độ insulin sẽ thấp, gan giải phóng glycogen vào máu dưới dạng glucose. Điều này giữ cho lượng glucose máu trong một phạm vi hẹp.
1.2 Vai trò của Insulin đối với bệnh nhân tiểu đường
Nồng độ glucose sẽ tiếp tục tăng sau khi ăn vì không đủ insulin để di chuyển glucose vào các tế bào của cơ thể. Những bệnh nhân mắc tiểu đường tuýp 2 không sử dụng insulin hiệu quả (kháng insulin) và không sản xuất đủ insulin.
Đối với các bệnh nhân tiểu đường tuýp 1 sẽ không có hoặc tạo ra ít insulin. Nếu đái tháo đường lâu dài chưa phát hiện và không được điều trị, lúc này đường huyết trong máu cao sẽ dẫn đến các biến chứng liên quan đến thị giác, thần kinh, thận, tim,..
Điều trị bệnh tiểu đường bằng insulin là một trong những phương pháp phổ biến kèm theo đó thì người bệnh cũng nên tuân thủ chế độ dinh dưỡng, tập luyện của bác sĩ đưa ra. Để có thể chẩn đoán chính xác bệnh tiểu đường và kết quả về định lượng glucose thì cần xét nghiệm HbA1c kiểm tra.
2. Tác dụng phụ của insulin trong điều trị tiểu đường
2.1 Hạ đường huyết
Tiêm insulin điều trị tiểu đường có thể làm giảm nồng độ đường huyết trong máu nhanh và đột ngột, thậm chí có thể dẫn đến hôn mê. Hạ đường huyết là tác dụng phụ của insulin không mong muốn hay gặp nhất. Khi thấy cơ thể biểu hiện các triệu chứng như: mệt mỏi, nhức đầu, cảm giác đói, rối loạn thị giác, vã mồ hôi nhiều kèm lú lẫn, bệnh nhân nên dùng ngay loại đường phân hủy nhanh (kẹo, viên đường, mứt) để cải thiện nhanh chóng các triệu chứng kể trên.
Trong trường hợp nặng hơn hoặc hôn mê, có thể cần tiêm một liều glucagon (0,5 đến 1mg) (GlucaGen HypoKit) và nhờ ai đó đã biết cách tiêm hoặc nhờ nhân viên y tế tiêm truyền glucose bằng đường tĩnh mạch.
Người bệnh phải được truyền glucose nếu không đáp ứng với Glucagon trong vòng 10-15 phút. Để tránh trường hợp hôn mê trở lại thì khi bệnh nhân tỉnh lại cần cho dùng thức ăn có chứa carbohydrate
2.2 Phản ứng dị ứng
Phản ứng tại chỗ như xuất hiện các vết mẩn đỏ, phù hoặc ngứa tại vị trí tiêm và sẽ hết sau vài ngày đến vài tuần. Dị ứng có thể liên quan đến yếu tố khác như các chất sát khuẩn gây kích ứng, tiêm quá nông hoặc dị ứng với các thành phần là chất bảo quản.
Phản ứng toàn thân hiếm gặp hơn, có thể liên quan đến insulin hoặc metacresol. Hai chất này có thể gây phản ứng toàn thân như lên cơn khó thở, thở khò khè, hạ huyết áp, tăng nhịp tim hoặc vã mồ hôi. Khi xảy ra phản ứng dị ứng thì trong một số trường hợp chỉ cần điều trị bằng thuốc kháng histamin nhưng đa phần cần điều trị bằng adrenalin và glucocorticoid tiêm tĩnh mạch.
2.3 Loạn dưỡng lipid
Khi thấy xuất hiện một vùng da lõm xuống, nặng hơn có thể mất hoàn toàn tổ chức mỡ dưới da ở một diện tích rộng tại chỗ tiêm thì đó là tình trạng loạn dưỡng lipid.
Đây là một trong những biến chứng nặng hay gặp ở trẻ em và phụ nữ có thể xuất hiện từ 1 - 6 tháng sau khi tiêm, gây teo lớp mỡ dưới da tại chỗ tiêm. Thường xuyên linh hoạt thay đổi vị trí tiêm như tiêm dưới da quanh rốn cách rốn 5cm, hoặc tiêm mông, tay, đùi có thể hạn chế nguy cơ loạn dưỡng lipid (tăng sinh hoặc teo lớp mỡ dưới da)..

2.4 Tăng cân
Tiêm insulin cho người đang điều trị đái tháo đường có chỉ định cũng có thể gây tăng cân do tác dụng kích thích quá trình đồng hóa. Mục tiêu khi tiêm insulin là glucose sẽ được đưa vào tế bào và làm giảm lượng đường trong máu. Tuy nhiên, nếu chế độ ăn của bệnh nhân thừa calorie khiến lượng glucose mà tế bào sử dụng không hết sẽ được tích lũy dưới dạng mỡ và làm cho người bệnh tăng cân một cách nhanh chóng.
2.5 Quá liều insulin
Quá liều insulin có thể xảy ra nếu người bệnh dùng nhiều insulin hơn mức độ cần của cơ thể hoặc tự điều chỉnh insulin không theo chỉ dẫn. Cũng có lúc bỏ ăn hoặc ăn uống thất thường cũng sẽ gây ảnh hưởng rất nghiêm trọng đến việc điều chỉnh liều insulin của bác sĩ điều trị và có thể dẫn đến hạ đường huyết. Những trường hợp xấu nhất có thể dẫn đến co giật thậm chí tử vong

3. Thận trọng khi dùng insulin điều trị đái tháo đường
Liều insulin không được điều chỉnh thích hợp hoặc điều trị không liên tục, đặc biệt ở bệnh đái tháo đường tuýp 1, có thể dẫn đến tăng đường huyết và nhiễm toan ceton do đái tháo đường.
Những triệu chứng đầu tiên của tăng đường huyết thường khó nhận biết hoặc xuất hiện từ từ, kéo dài nhiều ngày, nhiều giờ như khát nhiều, tiểu nhiều, buồn nôn, nôn, lơ mơ, da khô và đỏ, khô miệng, ăn không ngon miệng, hơi thở có mùi aceton.
Tăng đường huyết không được điều trị cuối cùng sẽ dẫn đến nhiễm toan ceton do đái tháo đường thường xảy ra ở bệnh đái tháo đường tuýp 1 và rất dễ dẫn đến tử vong. Các bệnh đi kèm gồm tình trạng nhiễm trùng và sốt nhẹ thường sẽ làm tăng nhu cầu insulin của người bệnh.
Những người bị suy gan, suy thận có thể làm giảm nhu cầu insulin. Việc điều chỉnh liều cũng cần thiết nếu bệnh nhân tăng hoạt động thể lực, vận động viên hay những người thay đổi chế độ ăn uống hàng ngày.

Khi chuyển sang sử dụng loại insulin khác hay sang nhãn hiệu insulin khác tuyệt đối cần sự hướng dẫn chỉ định của bác sĩ. Cần thay đổi liều dùng insulin ở liều đầu tiên hoặc trong vài tuần đầu hoặc vài tháng đầu khi có những thay đổi về nồng độ, nhãn hiệu (nhà sản xuất), loại (insulin tác động nhanh, insulin tác dụng vừa, insulin tác dụng kéo dài...), chủng loại (insulin động vật, insulin người) hay phương pháp sản xuất tái kết hợp ADN so với insulin có nguồn gốc động vật.
So với khi dùng loại insulin trước đây thì một số bệnh nhân từng có phản ứng hạ đường huyết sau khi chuyển từ insulin nguồn gốc động vật sang insulin người đã ghi nhận rằng những triệu chứng báo hiệu sớm của hạ đường huyết ít mạnh bằng hoặc có biểu hiện khác biệt về những triệu chứng hạ đường huyết.
Bệnh nhân mà có mức glucose huyết cải thiện rõ do liệu pháp insulin tích cực thì có thể có sự thay đổi những triệu chứng báo trước thường gặp của hạ đường huyết và những bệnh nhân này nên được bác sĩ điều trị thông báo trước.
Không nên dùng thuốc trong bơm insulin để truyền insulin dưới da liên tục (CSII) do có nguy cơ kết tủa trong một số ống thông bơm insulin.
Hạ đường huyết có thể khiến khả năng tập trung và phản ứng của bệnh nhân suy giảm gây nguy hiểm trong những tình huống như đang lái xe hay đang vận hành máy móc cần phải thận trọng.
Đặc biệt những bệnh nhân không nhận biết những dấu hiệu báo trước của hạ đường huyết cần hạn chế không được lái xe.

Do insulin không qua hàng rào nhau thai nên không có sự hạn chế về việc điều trị đái tháo đường bằng insulin trong giai đoạn mang thai. Sự kiểm soát tích cực glucose khi theo dõi hoặc điều trị insulin cho những phụ nữ có thai bị đái tháo đường được khuyến khích trong suốt quá trình mang thai và khi dự định chuẩn bị có thai.
Nhu cầu về insulin trong 3 tháng đầu thai kỳ thường ít và sẽ tăng dần trong 3 tháng giữa và 3 tháng cuối thai kỳ. Sau khi sinh thì nhu cầu insulin nhanh chóng trở lại mức độ như trước khi có thai.
Ngoài ra, vì insulin điều trị cho người mẹ đang nuôi con không gây hại cho em bé nên cũng không có sự hạn chế về việc điều trị bệnh đái tháo đường bằng insulin trong giai đoạn cho con bú. Tuy nhiên, bác sĩ cần điều chỉnh liều insulin có thể giảm đi.
Nhìn chung, khi gặp phải bất kỳ tác dụng phụ nào thì người bệnh cũng cần thông báo ngay với bác sĩ để có được những điều chỉnh phù hợp. Nếu gặp phản ứng dị ứng với insulin thì người bệnh cần phải ngừng thuốc ngay lập tức.
Thận trọng và tuân thủ cũng như tái khám định kỳ theo lịch hẹn của bác sĩ điều trị để kiểm soát đường huyết tránh những biến chứng không mong muốn do bệnh đái tháo đường.

Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.