Bài viết được viết bởi Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội Khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Viêm túi thừa đại tràng không phải là một bệnh quá hiếm tại Việt Nam hiện nay và tần số mắc bệnh đang ngày càng tăng. Đặc điểm túi thừa đại tràng ở nước ta tương tự như các nước châu Á khác với túi thừa ở ĐT phải chiếm ưu thế.
1. Phương pháp mổ
Hầu hết những khuyến cáo và phác đồ điều trị hiện nay chỉ tập trung giải quyết viêm túi thừa đại tràng (VTTĐT) trái theo kinh nghiệm phương Tây. Sự đồng thuận về điều trị viêm túi thừa đại tràng ở châu Á vẫn chưa được thực hiện. Hầu hết các nghiên cứu cho rằng điều trị nội khoa ở những bệnh nhân viêm túi thừa đại tràng phải đơn giản giống như khuyến cáo ở đại tràng trái vẫn phù hợp.
Tuy nhiên với những trường hợp có chỉ định mổ hoặc phát hiện viêm túi thừa đại tràng phải trong mổ (với chẩn đoán nhầm là viêm ruột thừa (VRT), lựa chọn phương pháp mổ thích hợp vẫn còn nhiều bàn cãi.
Cắt đại tràng (ĐT) phải thì quá lớn, nếu chỉ cắt ruột thừa và/hoặc dẫn lưu và điều trị nội khoa thì bệnh nhân vẫn đã phải chịu một cuộc mổ mà chưa giải quyết được tổn thương, khả năng tái phát về sau là 4,3% với tỉ lệ viêm túi thừa đại tràng biến chứng của lần 2 là 60%.
Tác giả Fang cho rằng cắt ĐT phải là một điều trị hợp lý vì theo nghiên cứu của ông, những bệnh nhân chỉ cắt túi thừa có tỉ lệ tái phát cao. Tuy nhiên theo xu hướng ngày nay, các phẫu thuật viên hướng đến những phương pháp phẫu thuật ít xâm lấn và an toàn.
Nhiều tác giả đề nghị xem phẫu thuật chỉ cắt túi thừa là phương pháp điều trị đúng mức với VTTĐT phải, đồng ý với quan điểm trên trong nước có tác giả Lê Huy Lưu, ở châu Á có tác giả Lee, Ngoi, Tan và ở châu Âu có tác giả Hildebrand , Lane. Các nghiên cứu của các tác giả trên có giới hạn là chỉ thực hiện ở những trường hợp VTTĐT không biến chứng.
2. Điều trị viêm túi thừa ở đại tràng phải
Tuy nhiên, do đặc điểm túi thừa đại tràng phải là xuất hiện ở những người trẻ tuổi, thời gian sống còn lại dài làm tăng khả năng tái phát trong tương lai. Đặc biệt ở những bệnh nhân đa túi thừa, thương tổn vẫn còn sau khi phẫu thuật.
Do đó, tác giả Lane, Lee và Tan cho rằng phương pháp cắt túi thừa và cắt ruột thừa kèm theo chỉ nên thực hiện ở những bệnh nhân có túi thừa đơn độc. Tác giả Lee qua các nghiên cứu cũng kết luận đây là một phẫu thuật thích hợp trong cấp cứu hoặc trong trường hợp chẩn đoán lầm là VRT vì là một phẫu thuật khá đơn giản, ít tai biến và biến chứng, tỉ lệ viêm túi thừa đại tràng tái phát cũng không cao hơn so với cắt đại tràng phải.
Tác giả khuyến cáo không áp dụng phương pháp phẫu thuật này trong trường hợp nghi ngờ tổn thương là khối u ác tính, VTTĐT có biến chứng nặng và có nhiều túi thừa viêm cùng lúc. Những trường hợp viêm nhiều túi thừa đều được phẫu thuật cắt đoạn đại tràng (ĐT).
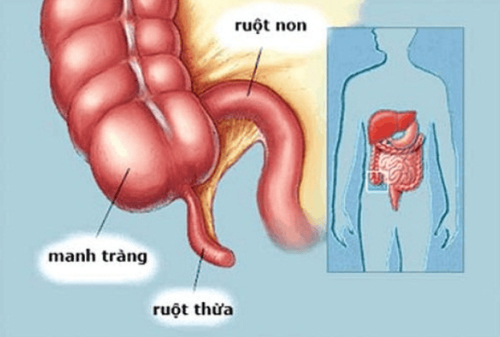
3. Cắt hồi manh tràng hoặc đại tràng phải
Phương pháp phẫu thuật thứ hai áp dụng cho VTTĐT phải là cắt hồi manh tràng hoặc cắt đại tràng phải. Cắt đại tràng ở những ca VTTĐT vỡ và những ca viêm đa túi thừa được xem là một phẫu thuật thích hợp. Các khuyến cáo cũng cho rằng nên nối thì đầu nếu ổ phúc mạc không quá dơ. Dù được đánh giá không khó về mặt kỹ thuật nhưng tỉ lệ biến chứng trong thời kỳ hậu phẫu cao, vào khoảng 44%. Những bệnh nhân bị cắt ĐT phải còn có những khó chịu khác như thời gian sử dụng nhiều thuốc giảm đau, thời gian phục hồi nhu động ruột lâu, thời gian nằm viện kéo dài và rối loạn đi.
Các nghiên cứu ở các nước châu Á đều cho kết quả tốt và đều cho rằng phẫu thuật cắt ĐT phải là một phẫu thuật an toàn, ít biến chứng. Phương pháp áp dụng cho những bệnh nhân viêm đa túi thừa, VTTĐT có biến chứng nặng hoặc trong trường hợp không loại trừ được khối u ác tính. Thời gian mổ, thời gian nằm viện và tỉ lệ tái phát không khác biệt nhau khi so sánh mổ mở và phẫu thuật nội soi (PTNS) cắt ĐT phải trong VTTĐT. Tuy nhiên lợi ích khi thực hiện PTNS là bệnh nhân ít đau và giảm nguy cơ nhiễm trùng vết mổ.
4. Phẫu thuật cắt đoạn đại tràng xích ma
Cắt ĐT xích ma được xem là điều trị tốt nhất cho những bệnh nhân có VTTĐT tại vị trí này. Phẫu thuật Hartmann từng được xem là tiêu chuẩn vàng trong điều trị nhưng hiện nay ít được ưa chuộng vì ngoài tỉ lệ tử vong và biến chứng cao, bệnh nhân còn phải chịu 2 cuộc phẫu thuật mà lần phẫu thuật thứ hai gặp nhiều khó khăn và tỉ lệ nối thất bại lên đến 30%.
Xu hướng điều trị hiện nay là cố gắng nối thì đầu nếu đánh giá tình trạng nhiễm trùng ổ bụng không nghiêm trọng và tình trạng bệnh nhân cho phép. Thậm chí, nhiều nghiên cứu còn thực hiện rửa ruột trong mổ, rửa bụng, nối 2 lớp, mở hồi tràng ra da để bảo vệ miệng nối trong những trường hợp lựa chọn cụ thể để tăng cao khả năng nối thì đầu.
Xu hướng của thế giới hiện nay là PTNS. Ưu điểm không tranh cãi của PTNS so với mổ mở là ít đau, giảm tỷ lệ nhiễm trùng vết mổ, thời gian phục hồi nhanh hơn. Tỉ lệ tái phát, biến chứng và tử vong ngang bằng hoặc thấp hơn. PTNS cắt ĐT cấp cứu trong VTTĐT phù hợp với phân độ Hinchey I và II.
Kết luận
Do triệu chứng tương tự nhau nên VTTĐT phải dễ chẩn đoán lầm với VRT cấp.
- Siêu âm có độ nhạy thấp trong khi CT có độ nhạy cao trong chẩn đoán VTTĐT. Độ chính xác của CT cũng cao hơn của siêu âm trong đánh giá VTTĐT.
- Điều trị phẫu thuật VTTĐT rất đa dạng tùy theo vị trí túi thừa và mức độ tổn thương. Phương pháp cắt túi thừa kèm ruột thừa trong VTTĐT đơn độc là một điều trị an toàn, vừa đủ và có thể thực hiện thành công ở phần lớn trường hợp qua ngã nội soi ổ bụng.
Tài liệu tham khảo:
- Lê Huy Lưu, Nguyễn Văn Hải (2010), "Kết quả phẫu thuật túi thừa đại tràng phải bằng phẫu thuật nội soi", Y học Thành phố Hồ Chí Minh, tập 14 (phụ bản của số 4), p.12-15.
- Lý Minh tùng, Nguyễn Văn Hài (2011), Đặc điểm lâm sàng, hình ảnh, và kết quả phẫu thuật viêm túi thừa đại tràng.
- Aldoori W.H., Giovannucci E.L., Rockett H.R., et al. (1998), "A prospective study of dietary fiber types and symptomatic diverticular disease in men", J Nutr, Vol.128 (4), p.714-719.
- Ambrosetti P., Robert J.H., Witzig J.A., et al. (1994), "Acute left colonic diverticulitis: a prospective analysis of 226 consecutive cases", Surgery, Vol.115 (5), p.546-550.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.