Bệnh thoát vị đĩa đệm cột sống thắt lưng đa tầng thường xuất hiện ở những người cao tuổi hoặc phải làm việc nặng trong thời gian dài. Trong đó, một số tầng đĩa đệm bị thoát vị có chèn ép thần kinh, trong khi một số khác thì không. Nếu không được điều trị kịp thời, người bệnh thoát vị đĩa đệm thắt lưng sẽ gặp phải một số triệu chứng như bí tiểu, liệt chân…
Bài viết bởi Bác sĩ chấn thương chỉnh hình - Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
1. Bệnh thoát vị đĩa đệm đa tầng cột sống thắt lưng là gì?
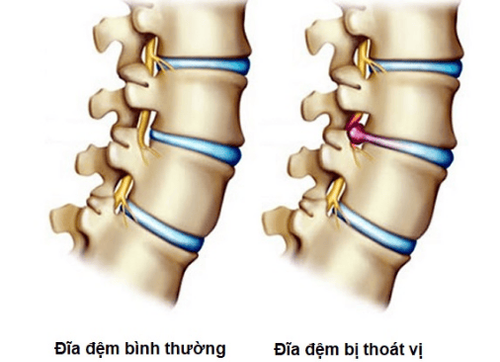
Nằm giữa hai thân đốt sống liền kề, đĩa đệm cột sống là phần mô mềm có tính đàn hồi. Nhân nhầy ở trung tâm đĩa đệm có đặc điểm mềm nhão và hấp thụ nước. Bao quanh nhân nhầy là các vòng sợi mô bền chắc đan xen vào nhau. Mặt trên và dưới của đĩa đệm là lớp mô sụn giòn, cứng tiếp xúc với bề mặt thân các đốt sống.
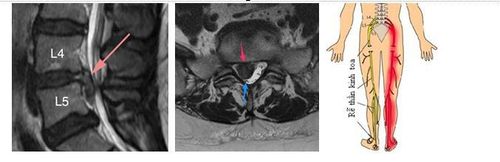
Thoát vị đĩa đệm xảy ra khi đĩa đệm cột sống bị tổn thương làm cho một hoặc các phần của đĩa đệm như nhân nhầy, vòng sợi hay tấm sụn bị đẩy lệch khỏi vị trí bình thường do áp lực lớn.
Tình trạng lệch này thường hướng ra phía sau, ra hai bên, trung tâm hoặc chèn ép lên rễ thần kinh tọa. Hậu quả là gây đau thắt lưng lan tỏa xuống chân theo đường đi của rễ thần kinh bị chèn ép - được gọi là chứng đau thần kinh tọa.
Nếu không điều trị kịp thời, tình trạng bệnh diễn tiến nặng sẽ dẫn đến một số triệu chứng thoát vị đĩa đệm thắt lưng như tê hoặc mất cảm giác trên đường đi của dây thần kinh tọa, liệt chân, bí tiểu, khó đại tiện và mất cảm giác sinh dục.
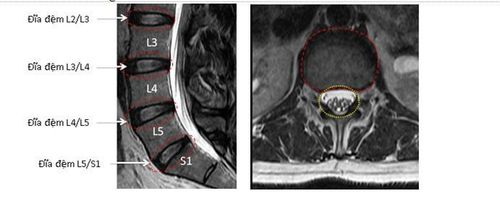
2. Điều trị bệnh thoát vị đĩa đệm cột sống thắt lưng đa tầng
2.1 Điều trị bảo tồn
Khoảng 80% trường hợp thoát vị đĩa đệm thắt lưng được điều trị khỏi bằng phương pháp bảo tồn. Trong đó, các cách điều trị bao gồm: nghỉ ngơi, tránh những tư thế gây đau, hạn chế không cúi lưng, tránh khiêng vác nặng, không ngồi hoặc đứng liên tục quá 40 phút kết hợp sử dụng thuốc điều trị theo toa chỉ định của bác sĩ, tùy theo từng cá nhân, chức năng gan thận.
Trong đó, các loại thuốc kháng viêm giảm đau, giảm co thắt cơ, ức chế xung động thần kinh gây đau và bổ trợ thần kinh… thường được phối hợp sử dụng. Bác sĩ sẽ quyết định phối hợp thuốc và điều chỉnh liều lượng tùy theo mức độ đau, chức năng gan thận và các bệnh lý đi kèm.
Bệnh nhân sẽ được kiểm tra lại mỗi tháng sau khi trải qua 6-8 tuần điều trị bảo tồn tích cực và đạt được kết quả tiến triển khả quan như giảm đau và có khả năng quay lại công việc. Liều thuốc sẽ được giảm từ từ và duy trì trong 6 tháng đến 1 năm kết hợp với các bài tập vật lý trị liệu để hỗ trợ phục hồi chức năng. Nhờ đó, nhiều bệnh nhân sau 1 năm điều trị tốt không còn đau hay tê và kết quả MRI cho thấy khối thoát vị đã biến mất hoàn toàn.
2.2 Điều trị phẫu thuật (mổ)
Đối với bệnh nhân chỉ mới bị đau thần kinh tọa trong 1-2 tuần, khi đi khám và chụp MRI phát hiện thoát vị đĩa đệm thắt lưng, việc thực hiện phẫu thuật ngay sẽ bỏ qua cơ hội điều trị bảo tồn cho bệnh nhân. Do đó, người bệnh thoát vị đĩa đệm cột sống thắt lưng đa tầng chỉ nên mổ trong một số trường hợp sau đây:
- Hội chứng chùm đuôi ngựa: Tình trạng tê, mất cảm giác ở vùng hậu môn, sinh dục cùng với rối loạn cơ vòng như bí tiểu và khó đi cầu… ở người bệnh là biến chứng nguy hiểm của thoát vị đĩa đệm thắt lưng với nguy cơ mất cảm giác tình dục kéo dài đòi hỏi phải thực hiện phẫu thuật khẩn cấp.
- Liệt chân: Liệt một phần chân như liệt cơ duỗi hay cơ gấp làm bàn chân không ngóc lên được hoặc không thể đạp mạnh xuống là triệu chứng thường gặp của thoát vị đĩa đệm, bệnh nhân hiếm khi liệt hoàn toàn. Để chữa trị thần kinh tọa, phẫu thuật cần được thực hiện sớm. Nếu trì hoãn và để tình trạng liệt kéo dài, quá trình phục hồi sẽ khó khăn dẫn đến liệt vĩnh viễn, teo cơ và mất cảm giác ở chân.
- Bệnh nhân bị thoát vị đĩa đệm cấp tính với cơn đau dữ dội, không thể kiểm soát được dù đã dùng thuốc giảm đau cần được phẫu thuật để giải quyết cơn đau do họ không thể chịu nổi.
- Nếu sau 6-8 tuần điều trị bảo tồn tích cực mà tình trạng thoát vị đĩa đệm không có dấu hiệu thuyên giảm, thậm chí đau ngày càng tăng kèm theo tê hoặc mất cảm giác dọc theo đường đi của thần kinh tọa và teo cơ thì đây là dấu hiệu cho thấy phương pháp điều trị bảo tồn không hiệu quả.
- Thông thường, khi thoát vị đĩa đệm tái phát sau phẫu thuật, việc mổ lại là giải pháp được lựa chọn vì những ca bệnh này không dễ điều trị bảo tồn. Bác sĩ sẽ phải xem xét đến phương pháp phẫu thuật lấy nhân đệm hay cấy dụng cụ cố định cột sống.
2.3 Các kỹ thuật mổ thoát vị đĩa đệm
- Mổ mở kinh điển: Phẫu thuật mổ mở kinh điển cho thoát vị đĩa đệm thắt lưng 1 tầng ngày nay được thực hiện qua một vết rạch da dọc thắt lưng dài 3-4cm được gọi là phẫu thuật Mini-COD (Mini-Conventional Open Discectomy). Trong quá trình này, bác sĩ tiến hành bóc tách cơ cạnh sống, cắt một phần bản sống và lấy dây chằng vàng một bên. Sau đó, bác sĩ vào trong ống sống, vén rễ thần kinh và màng cứng để lấy khối thoát vị ra giải phóng rễ thần kinh. Trong kỹ thuật này, lượng máu bị mất thường dao động từ 10 đến 50ml tùy vào tay nghề bác sĩ thực hiện. Sau khi phẫu thuật, bệnh nhân thường đau nặng nên phải sử dụng nhiều thuốc giảm đau mạnh và nằm viện từ 5 đến 7 ngày. Nếu tác động nhiều lên thần kinh tọa có thể dẫn đến tình trạng tê thần kinh tọa kéo dài. Trong trường hợp nặng, tổn thương thần kinh tọa còn gây liệt chân. Ngoài ra, nếu màng cứng không được vá lại một cách cẩn thận sẽ dẫn đến rò rỉ dịch não tủy sau khi mổ.
- Mổ lấy thoát vị đĩa đệm thắt lưng qua ống banh dưới kính hiển vi: Phẫu thuật lấy thoát vị đĩa đệm thắt lưng qua ống banh dưới kính hiển vi hay phẫu thuật TMD (Tubular Microscopic Discectomy) là một kỹ thuật phức tạp, yêu cầu bác sĩ có tay nghề cao, kiên nhẫn và khéo léo vì bác sĩ không thể nhìn trực tiếp vào vết mổ mà phải quan sát qua kính hiển vi phẫu thuật. Trong kỹ thuật này, bác sĩ sẽ rạch một vết mổ dài 2cm trên da, bóc tách cơ cạnh sống, sau đó cắt một phần của bản sống và lấy dây chằng vàng một bên. Tiếp theo, bác sĩ vào trong ống sống, vén rễ thần kinh và màng cứng để lấy khối thoát vị, từ đó giải phóng rễ thần kinh. Đường rạch da và tách cơ thường ít xâm lấn hơn mổ mini-COD một chút (2cm so với 3cm) và lượng máu mất thường tương tự. Tuy nhiên, nếu bác sĩ không thành thạo sử dụng kính hiển vi, nguy cơ tai biến cho bệnh nhân sẽ cao hơn. Sau phẫu thuật, bệnh nhân thường cảm thấy đau ở vết mổ khá nhiều. Hiện nay, nhiều bác sĩ tiến hành phẫu thuật mở với vết rạch da dài 3-4cm, sau đó sử dụng kính hiển vi để quan sát. Tuy nhiên, thực tế đây chỉ là một cuộc mổ mở thông thường kết hợp với việc sử dụng kính hiển vi chứ không phải là phẫu thuật TMD chính thống. Vì vậy, kết quả thu được gần giống với phẫu thuật mở Mini-COD.
- Nội soi lấy thoát vị đĩa đệm: Phẫu thuật lấy thoát vị đĩa đệm qua nội soi hay FED (Full Endoscopic Discectomy) được coi là một nghệ thuật y khoa trong điều trị thoát vị đĩa đệm cột sống với một vết rạch nhỏ bằng hoặc dưới 1cm qua mô mỡ, nong tách cơ, cắt 1 phần dây chằng vàng (nếu đi đường sau) hoặc hoàn toàn không cắt dây chằng vàng (nếu đi đường bên). Sau đó, bác sĩ sẽ đưa ống nội soi vào cơ thể cùng camera ghi lại hình ảnh và truyền lên màn hình TV để phóng đại các chi tiết cấu trúc bên trong. Nhờ đó, bác sĩ sẽ lấy hết thoát vị và giải ép rễ thần kinh. Trong hơn 10 năm qua, kỹ thuật này đã được phát triển mạnh mẽ ở nhiều quốc gia trên thế giới. Tuy nhiên, tại Việt Nam hiện nay có rất ít bác sĩ thực hiện vì tính phức tạp của kỹ thuật. Do đó, bác sĩ cần phải có sự luyện tập kỹ lưỡng, khéo léo và kiên trì. Ngược lại, khi đã thành thạo thì phương pháp phẫu thuật này lại rất an toàn cho bệnh nhân thoát vị đĩa đệm thắt lưng, mất máu rất ít và gần như không có cảm giác đau đớn sau mổ. Bệnh nhân có thể ra viện trong vòng 24 giờ và nhanh chóng quay lại với công việc.

Tóm lại, bệnh thoát vị đĩa đệm cột sống thắt lưng đa tầng cột sống thắt lưng thường xuất hiện ở những bệnh nhân cao tuổi hoặc những người phải làm việc nặng trong thời gian dài. Trong đó, một số tầng đĩa đệm có thể gây chèn ép thần kinh, trong khi một số khác lại không.
Vì vậy, bác sĩ cần tiến hành khám bệnh cẩn thận để xác định tầng nào cần phẫu thuật giải ép và tầng nào điều trị bảo tồn vì phẫu thuật rộng rãi có thể tác động đến nhiều cấu trúc, dẫn đến khả năng phát sinh đau thắt lưng mãn tính do thoái hóa, mất vững cột sống sau này.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.