Bài viết được viết bởi Thạc sĩ, Bác sĩ Đào Kim Phượng - Bác sĩ tim mạch và siêu âm tim - Khoa Khám bệnh - Bệnh viện Đa khoa Quốc tế Vinmec Times City
Trẻ sơ sinh bị tím cần được đánh giá ngay lập tức, chăm sóc hỗ trợ chung để duy trì tưới máu mô và oxy đầy đủ, và điều trị cụ thể khi biết nguyên nhân cơ bản. Các can thiệp cụ thể cho bệnh tim bẩm sinh tím tái ở trẻ sơ sinh (TBS) bao gồm sử dụng prostaglandin E1 (PGE1; còn được gọi là alprostadil) và các thủ thuật điều chỉnh hoặc giảm nhẹ bằng ống thông tim.
3. Quản lý ban đầu
Chăm sóc hỗ trợ chung: Xử trí ban đầu bắt đầu với chăm sóc tổng quát bao gồm hỗ trợ và theo dõi tim mạch để đảm bảo cung cấp đủ oxy và tưới máu cho cơ quan/ mô. Nếu có tổn thương đường hô hấp, cần thiết lập ngay một đường thở thích hợp và tiến hành liệu pháp hỗ trợ (ví dụ: Oxy bổ sung và hoặc thở máy) khi cần thiết. Bệnh nhân tụt huyết áp hoặc tưới máu kém cần hồi sức tim phổi.
Cần theo dõi các dấu hiệu quan trọng và thiết lập khả năng tiếp cận mạch máu để lấy mẫu máu và sử dụng thuốc. Đặt catheter tĩnh mạch và động mạch an toàn được thực hiện dễ dàng nhất qua các mạch rốn. Điều này sẽ cho phép hiệu chỉnh và theo dõi hiệu quả cân bằng axit-bazơ, sự thay đổi chuyển hóa (ví dụ: Hạ đường huyết, hạ calci huyết) và huyết áp. Các tác nhân gây co mạch như dopamine hoặc dobutamine có thể cần thiết để điều chỉnh hạ huyết áp.
Thuốc kháng sinh: Nhiễm trùng huyết có thể dẫn đến tím tái và rối loạn chức năng thất trái hoặc bệnh phổi. Kết quả là, trừ khi căn nguyên cụ thể khác được xác định kịp thời, thì nên bắt đầu sử dụng kháng sinh phổ rộng (ampicillin và gentamicin) sau khi lấy mẫu cấy.
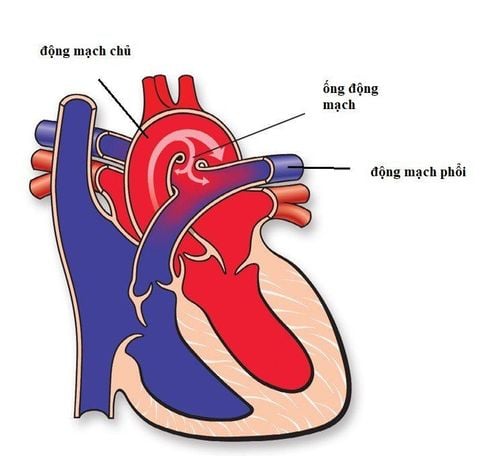
Các biện pháp cụ thể đối với bệnh tim bẩm sinh: Trong hầu hết các trường hợp, TBS tím phụ thuộc vào ống động mạch (PDA) cho lưu lượng máu ở phổi hoặc toàn thân. Việc đóng ống động mạch có thể dẫn đến tình trạng xấu đi nhanh chóng về mặt lâm sàng với những thay đổi nghiêm trọng đe dọa tính mạng (tức là nhiễm toan chuyển hóa nặng, co giật, sốc tim, ngừng tim hoặc chấn thương nội tạng). Do đó, trẻ sơ sinh bị tổn thương phụ thuộc ống động mạch có nguy cơ tử vong và tỷ lệ mắc bệnh cao hơn trừ khi bắt đầu can thiệp để duy trì sự thông của ống động mạch đối với các tổn thương phụ thuộc ống động mạch, đảm bảo trộn đủ máu đã khử oxy và oxy hoặc làm giảm lưu lượng máu bị tắc nghẽn.
Prostaglandin E1: Ở trẻ sơ sinh có hoặc có nghi ngờ lâm sàng về khuyết tật tim bẩm sinh phụ thuộc ống động mạch, nên dùng PGE1 (alprostadil) cho đến khi chẩn đoán hoặc điều trị xác định được.
Liều lượng - Liều ban đầu phụ thuộc vào tình trạng lâm sàng:
- Nếu được biết là ống động mạch lớn, ban đầu có thể bắt đầu điều trị PGE1 với liều thấp (0,01 mcg / kg mỗi phút). Tình huống này thường thấy ở những bệnh nhân được siêu âm tim xác nhận PDA lớn được chăm sóc tại một trung tâm cấp ba chuyên điều trị cho trẻ sơ sinh bị bệnh tim tím tái.
- Nếu ống động mạch bị hạn chế hoặc tình trạng của ống dẫn lưu không rõ, liều khởi đầu là 0,05 mcg / kg mỗi phút. Đây là liều tiêu chuẩn được sử dụng ở những bệnh nhân cần vận chuyển đến trung tâm có chuyên môn về chăm sóc trẻ sơ sinh bị bệnh tim tím.
Có thể tăng liều prostaglandin khi cần đến liều tối đa 0,1 mcg / kg mỗi phút. Nguy cơ ngừng thở tăng khi tăng liều truyền PGE1.
Hiệu quả: PGE1 là một loại thuốc cần thiết trong điều trị TBS trẻ sơ sinh. Mặc dù không có thử nghiệm ngẫu nhiên có đối chứng, các dữ liệu quan sát sẵn có hỗ trợ rất nhiều cho hiệu quả của truyền PGE1 trong việc duy trì sự thông thương của ống dẫn sữa ở trẻ sơ sinh có tuần hoàn phụ thuộc ống động mạch.
Tác dụng ngoại ý: Các tác dụng phụ nghiêm trọng của truyền PGE1 bao gồm:
- Ngưng thở:Cần có ngay dụng cụ đặt nội khí quản vì có thể xảy ra ngưng thở bất cứ lúc nào trong khi truyền dịch. Nguy cơ ngừng thở tăng khi tăng liều PGE1.
- Hạ huyết áp và nhịp tim nhanh: Cần có một đường truyền tĩnh mạch riêng biệt, đáng tin cậy để cung cấp dịch cho quá trình hồi sức.
- Viêm ruột hoại tử (NEC): Trẻ sơ sinh có các tổn thương tím tái phụ thuộc vào ống động mạch được quản lý bằng truyền PGE1 có nguy cơ phát triển NEC. Cơ chế này có thể liên quan đến việc tưới máu mạc treo bị tổn thương do tác động tổng hợp của chứng xanh tím và huyết áp tâm trương thấp. Do đó, NEC không phải là tác động bất lợi của PGE1 mà là hậu quả của việc duy trì ống động mạch. Trẻ sơ sinh nhận PGE1 cần được theo dõi để tìm bằng chứng lâm sàng của NEC (ví dụ: Chướng bụng, nôn nhiều lần, phân có máu). Chúng tôi không thường xuyên giữ lại thức ăn qua đường ruột như một biện pháp phòng ngừa ở trẻ đủ tháng nhận PGE1, vì nguy cơ NEC dường như không tăng lên khi cho ăn qua đường ruột. Tuy nhiên, trong một số trường hợp, có thể thận trọng từ chối bú nếu trẻ sẽ được vận chuyển hoặc nếu đường thở không được đảm bảo, do có thể cần đặt nội khí quản nếu xảy ra ngưng thở. Đối với trẻ đang bú đường ruột và có dấu hiệu NEC, nên ngừng cho ăn.
Suy giảm sau khi bắt đầu PGE1: Tình trạng lâm sàng suy giảm sau khi bắt đầu PGE1 thường cho thấy sự hiện diện của các dị tật tim bẩm sinh hiếm gặp liên quan đến tắc nghẽn tĩnh mạch phổi hoặc tâm nhĩ trái. Chúng bao gồm tắc nghẽn toàn bộ (thường là kết nối tĩnh mạch phổi bất thường dưới cơ hoành) hoặc các tình trạng khác nhau liên quan đến vách ngăn tâm nhĩ hạn chế (ví dụ, hội chứng giảm sản tim trái [HLHS], tim ba buồng nhĩ, hẹp van hai lá nghiêm trọng hoặc thiểu sản, hoặc chuyển vị D của động mạch lớn [ D-TGA] kết hợp với tạo luồng thông tâm nhĩ hạn chế). Những bệnh nhân này cần được siêu âm tim khẩn cấp, sau đó là thông tim can thiệp hoặc phẫu thuật.
Vận chuyển bằng PGE1: Khi cần chuyển một trẻ sơ sinh đang nhận PGE1 từ bệnh viện sinh đến cơ sở y tế khác có chuyên môn về tim mạch nhi khoa, nhóm chăm sóc nên lường trước khả năng ngưng thở trong quá trình vận chuyển. Chúng tôi thường là đặt nội khí quản và thông khí cơ học cho trẻ sơ sinh trước khi vận chuyển nếu trẻ đang nhận PGE1 vì nguy cơ ngừng thở. Tuy nhiên, thực hành khác nhau và việc đặt nội khí quản không được thực hiện thường xuyên bởi tất cả các đội vận chuyển chăm sóc cấp ba.
Trong một nghiên cứu hồi cứu trên 300 trẻ mắc TBS phụ thuộc ống động mạch đã trải qua quá trình vận chuyển với PGE1, 3/4 đã được đặt nội khí quản trước khi vận chuyển (42% tự chọn, 27% do suy hô hấp xảy ra trước khi bắt đầu PGE1 và 5% vì ngưng thở xảy ra sau khi khởi động PGE1). Trong số 78 trẻ được vận chuyển mà không được đặt nội khí quản trước, 3% bị ngưng thở có ý nghĩa lâm sàng trong quá trình vận chuyển. Ngưng thở có nhiều khả năng xảy ra hơn ở trẻ dùng liều PGE1 ≥ 0,015 mcg / kg mỗi phút.
Thông tim: Các can thiệp thông tim có thể làm giảm nhẹ bằng cách cải thiện tình trạng tím hoặc khắc phục bằng cách giảm bớt tắc nghẽn dòng chảy.
Cắt vách liên nhĩ bằng bóng có thể làm giảm chứng xanh tím rõ rệt ở bệnh nhân D-TGA liên quan đến luồng thông tầng nhĩ hạn chế và ở bệnh nhân có vách liên nhĩ hạn chế liên quan đến bệnh tắc nghẽn tim trái. Ở bệnh nhân D-TGA, thủ thuật này có thể được thực hiện tại giường bệnh dưới sự hướng dẫn của siêu âm tim.
Phương pháp nong van bằng bóng có thể có hiệu quả ở những bệnh nhân bị hẹp phổi hoặc hẹp eo động mạch chủ nguy kịch. Những bệnh nhân được lựa chọn mắc chứng thiểu sản động mạch phổi cũng là những ứng cử viên cho nong van bằng bóng nếu tắc nghẽn là màng, vòng van ba lá và kích thước thất phải đủ để hỗ trợ việc sửa chữa hai tâm thất, và tuần hoàn mạch vành không phụ thuộc vào thất phải.
Cũng có thể thực hiện đóng dị dạng thông động tĩnh mạch phổi qua thông tim.
4. Tóm tắt và kiến nghị
Tổn thương tim tím chiếm khoảng một phần ba số ca bệnh tim bẩm sinh (CHD) có khả năng gây tử vong.
Siêu âm trước khi sinh xác định nhiều dạng TBS. Tuy nhiên, một số trường hợp TBS tím không được phát hiện trước khi giải phẫu, vì độ nhạy của xét nghiệm rất thay đổi và phụ thuộc vào chuyên môn của người thực hiện, tuổi thai, vị trí thai nhi và loại khuyết tật.
Ở trẻ sơ sinh bị TBS tím không được xác định trước khi giải phẫu, chẩn đoán lâm sàng có thể được nghi ngờ dựa trên bệnh sử, các phát hiện thực thể, kiểm tra đo oxy trong mạch, chụp X quang ngực và hoặc phát hiện điện tâm đồ (ECG). Chẩn đoán được xác định bằng siêu âm tim.
- Tiền sử có thể xác định các tình trạng của bà mẹ hoặc chu sinh và tiền sử gia đình mắc TBS là các yếu tố nguy cơ của TBS.
- Khám sức khỏe có thể cung cấp thông tin giúp phân biệt TBS với các rối loạn tím tái khác như bệnh hô hấp hoặc nhiễm trùng huyết và cũng có thể gợi ý các dị tật tim cụ thể. Các phát hiện thể chất liên quan đến TBS bao gồm nhịp tim bất thường, tiếng tim, tiếng thổi bệnh lý, độ chênh huyết áp giữa chi trên và chi dưới, và gan to.
- Việc sử dụng định kỳ đo oxy trong mạch trong giai đoạn sơ sinh để sàng lọc TBS quan trọng đã được chứng minh là có hiệu quả để xác định trẻ sơ sinh không được phát hiện trước khi sinh.
- X quang phổi có thể giúp phân biệt căn nguyên tim và phổi đối với chứng tím ở trẻ sơ sinh. Những phát hiện bất thường trong trường phổi là dấu hiệu của một nguyên nhân phổi, trong khi kích thước tim tăng lên, hình dạng tim bất thường và cung động mạch chủ bên phải là dấu hiệu của TBS.
- Điện tâm đồ có thể bình thường trong nhiều trường hợp tổn thương tim tím trong thời kỳ sơ sinh, mặc dù một số tổn thương có liên quan đến các mô hình cụ thể.
- Với sự ra đời của kiểm tra đo SpO2 thường quy và khả năng tiếp cận siêu âm tim được cải thiện, xét nghiệm tăng oxy máu thường không cần thiết. Thử nghiệm tăng oxy máu có thể hữu ích nếu siêu âm tim không có sẵn.
- Siêu âm tim cung cấp chẩn đoán xác định về TBS và thông tin về giải phẫu và chức năng tim. Siêu âm tim nên được thực hiện nếu đánh giá ban đầu không cho thấy một nguyên nhân rõ ràng khác gây ra mức oxy thấp (ví dụ, bệnh phổi). Các chỉ định khác cho siêu âm tim bao gồm huyết áp hoặc chênh lệch mạch giữa chi trên và chi dưới, tim to hoặc tiếng thổi bệnh lý.
● Xử trí ban đầu đối với trẻ sơ sinh tím tái bao gồm chăm sóc hỗ trợ chung để đảm bảo cung cấp đủ oxy và tưới máu mô.
- Đối với trẻ sơ sinh mắc bệnh TBS phụ thuộc vào ống động mạch, chúng tôi khuyên bạn nên sử dụng prostaglandin E1 (PGE1; alprostadil) cho đến khi thực hiện điều trị chính (Độ 1A). PGE1 nên được bắt đầu theo kinh nghiệm (tức là trước khi siêu âm tim xác nhận chẩn đoán) nếu có nghi ngờ lâm sàng mạnh đối với TBS phụ thuộc ống động mạch dựa trên đánh giá ban đầu. Nếu cần chuyển một trẻ sơ sinh bị TBS tím đang được truyền prostaglandin, nhóm chăm sóc nên lường trước khả năng ngưng thở trong quá trình vận chuyển. Chúng tôi thường đặt nội khí quản và thông khí cơ học cho trẻ sơ sinh trước khi vận chuyển trong môi trường này.
- Một số trẻ sơ sinh bị TBS tím có thể cần can thiệp bằng ống thông tim. Chúng bao gồm các thủ thuật giảm nhẹ làm giảm tình trạng tím bằng cách cải thiện sự trộn lẫn máu được oxy hóa và khử oxy (ví dụ: cắt lỗ thông liên nhĩ bằng bóng) hoặc các thủ thuật điều chỉnh làm giảm lưu lượng máu tắc nghẽn (nong van bằng bóng).
- Vì nhiễm trùng huyết do vi khuẩn là một nguyên nhân quan trọng khác gây tím ở trẻ sơ sinh, nên cần lấy mẫu cấy thích hợp và bắt đầu điều trị kháng sinh theo kinh nghiệm cho đến khi chẩn đoán xác định được.
Tài liệu tham khảo
- Duff DF, McNamara DG. History and physical examination of the cardiovascular system. In: The science and practice of pediatric cardiology, Garson A Jr, Bricker TM, Fisher DJ, Neish SR (Eds), Williams and Wilkins, Baltimore 1998. p.693.
- Report of the New England Regional Infant Cardiac Program. Pediatrics 1980; 65:375.
- Donofrio MT, Moon-Grady AJ, Hornberger LK, et al. Diagnosis and treatment of fetal cardiac disease: a scientific statement from the American Heart Association. Circulation 2014; 129:2183.
- Akkinapally S, Hundalani SG, Kulkarni M, et al. Prostaglandin E1 for maintaining ductal patency in neonates with ductal-dependent cardiac lesions. Cochrane Database Syst Rev 2018; 2:CD011417.
- Lewis AB, Freed MD, Heymann MA, et al. Side effects of therapy with prostaglandin E1 in infants with critical congenital heart disease. Circulation 1981; 64:893.
- Giannone PJ, Luce WA, Nankervis CA, et al. Necrotizing enterocolitis in neonates with congenital heart disease. Life Sci 2008; 82:341.
- Bubberman JM, van Zoonen A, Bruggink JLM, et al. Necrotizing Enterocolitis Associated with Congenital Heart Disease: a Different Entity? J Pediatr Surg 2019; 54:1755.
- Day TG, Dionisio D, Zannino D, et al. Enteral feeding in duct-dependent congenital heart disease. J Neonatal Perinatal Med 2019; 12:9.
- Willis L, Thureen P, Kaufman J, et al. Enteral feeding in prostaglandin-dependent neonates: is it a safe practice? J Pediatr 2008; 153:867.
- Browning Carmo KA, Barr P, West M, et al. Transporting newborn infants with suspected duct dependent congenital heart disease on low-dose prostaglandin E1 without routine mechanical ventilation. Arch Dis Child Fetal Neonatal Ed 2007; 92:F117.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.