Bài viết được viết bởi ThS, BS. Mai Viễn Phương, Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Viêm thực quản bạch cầu ái toan không quá phổ biến nên rất ít được người bệnh quan tâm, hơn nữa các triệu chứng bệnh lý gần giống với nhiều căn bệnh thông thường khác nên bệnh thường được phát hiện muộn, gây ảnh hưởng nghiêm trọng đến sức khỏe người bệnh. Dưới đây là một số phương pháp chẩn đoán bệnh sớm và hiệu quả.
Eosinophils là một trong những thành phần của bạch cầu được sản sinh từ tủy xương và là một trong những tế bào có vai trò thúc đẩy tiến trình viêm, đặc biệt các phản ứng viêm dị ứng. Viêm thực quản do bạch cầu ái toan (VTQDBCAT) là tình trạng thâm nhiễm bạch cầu ái toan tại thực quản gây ra các triệu chứng lâm sàng.
1. Triệu chứng lâm sàng
Ở trẻ em, triệu chứng hay gặp giống như các biểu hiện của trào ngược dạ dày thực quản, bao gồm nôn, đau bụng, không muốn ăn, tăng cân chậm... trong khi đó ở người lớn ba triệu chứng chính là nuốt khó, nuốt nghẹn với thức ăn và đau ngực. Triệu chứng nuốt khó có thể gặp ở 70 - 80% bệnh nhân trong khi nuốt nghẹn với thức ăn gặp ở 33 - 54% bệnh nhân. Tiếp theo là các triệu chứng như nóng rát, trào ngược, nặng ngực và đau ngực khi vận động. Một nghiên cứu tổng quan bao gồm 24 nghiên cứu ở bệnh nhân châu Á ghi nhận triệu chứng hay gặp nhất là nuốt khó (55%), tiếp theo là nóng rát (>20%).
Các triệu chứng khác bao gồm đau thượng vị, nôn, đau ngực, nghẹn thức ăn, trào ngược, đau bụng, đau lưng.... Khi đánh giá mức độ hoạt động của bệnh, không thể chỉ dựa vào các triệu chứng lâm sàng. Một số thang điểm đã ra đời để đánh giá mức độ hoạt động bệnh ở bệnh nhân VTQDBCAT như chỉ số EesAI, bộ câu hỏi PEESS dựa vào triệu chứng nuốt khó với các loại thức ăn khác nhau tuy nhiên cho đến nay, người ta vẫn chưa chứng minh được mối liên quan giữa mức độ nặng trên nội soi với mô bệnh học.
Tỉ lệ bệnh nhân VTQDBCAT có các bệnh lý dị ứng khác như viêm műi dị ứng, hen, chàm cao hơn so với trong cộng đồng. VTQDBCAT được coi là một dạng riêng biệt của dị ứng thức ăn do tình trạng viêm thực quản có thâm nhiễm bạch cầu ái toan (BCAT) hồi phục trong những trường hợp áp dụng chế độ ăn kiêng nghiêm ngặt trong đó dị ứng qua trung gian IgE hay gặp với tỉ lệ 15-43%.
Theo tiến triển tự nhiên của bệnh, nếu không điều trị, các triệu chứng sẽ dai dẳng và tình trạng viêm mạn tính sẽ dẫn đến hình thành các vòng xơ hóa hoặc gây hẹp thực quản từ đó gây ra các rối loạn chức năng. Điều này ảnh hưởng đến chất lượng cuộc sống cũng như sinh hoạt xã hội và tâm sinh lý của người bệnh. Cho đến nay, chưa có bằng chứng cho thấy VTQDBCAT là yếu tố nguy cơ của bệnh lý ác tính thực quản.
2. Cận lâm sàng
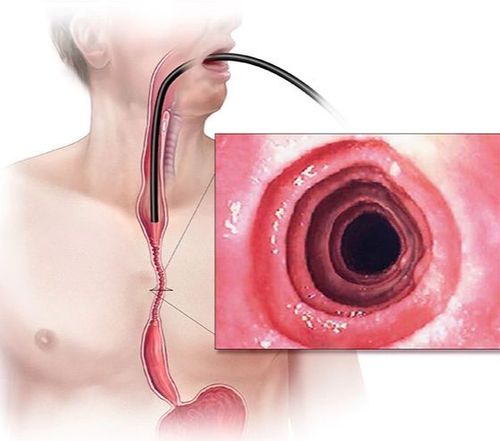
2.1. Nội soi đường tiêu hóa trên
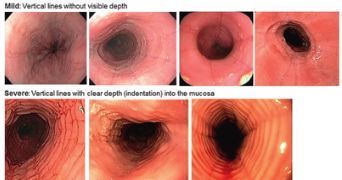
Hình ảnh nội soi của VTQDBCAT khá đa dạng bao gồm các mảng trắng xuất tiết, vòng đồng tâm, hẹp, niêm mạc mất mạng lưới mao mạch, thực quản mỏng như giấy, vòng Schatzki, giả túi thừa và trên siêu âm nội soi có thể thấy thành thực quản dày. Nội soi giúp đánh giá mức độ hoạt động của bệnh thông qua xác định tình trạng viêm (các dấu hiệu phù nề, xuất tiết, rãnh dọc thực quản) và tình trạng hẹp (vòng thực quản, hẹp) từ đó quyết định điều trị can thiệp nong thực quản khi có chỉ định cũng như theo dõi trong đáp ứng điều trị.
Tuy nhiên, phương pháp nội soi cũng có một số hạn chế như độ nhạy và độ đặc hiệu của hình ảnh nội soi thay đổi dựa trên mức độ nặng và số tổn thương ghi nhận được, bên cạnh đó có từ 10 - 25% bệnh nhân hình ảnh nội soi bình thường. Ngoài ra hầu hết các nghiên cứu đánh giá lợi ích của nội soi đối với VTQDBCAT không loại trừ nhóm bệnh nhân GERD và nhóm bệnh nhân tăng BCAT ở thực quản đáp ứng với PPI. Do vậy, nếu chỉ dựa vào hình ảnh nội soi sẽ không thể chẩn đoán được VTQDBCAT cũng như đánh giá mức độ bệnh.
2.2. Các phương pháp chẩn đoán hình ảnh
Trong số các phương pháp chẩn đoán hình ảnh, chụp Baryt thực quản là kĩ thuật được sử dụng phổ biến hơn cả, đặc biệt khi bệnh nhân có các triệu chứng nuốt khó hoặc nghẹn. Hình ảnh thường gặp trên chụp Baryt của VTQTCAT là các vòng hoặc hẹp thực quản tuy nhiên khi so sánh với nội soi, kỹ thuật này không thể đánh giá được các tổn thương ở niêm mạc thực quản.
Các nguyên nhân khác gây hẹp ở đoạn thực quản trên hoặc giữa bao gồm thực quản Barrett, xạ trị vùng trung thất, sử dụng một số loại thuốc như NSAID, quinidine, trong khi hẹp ở đoạn dưới thực quản có thể do viêm thực quản trào ngược. Cần chú ý những bệnh nhân có hình ảnh hẹp thực quản trên chụp Baryt thường có triệu chứng nuốt khó và đây chỉ là một dấu hiệu gợi ý, cần kết hợp nhiều yếu tố liên quan đến bệnh sử, triệu chứng lâm sàng, hình ảnh nội soi và mô bệnh học.
Vòng thực quản cũng là hình ảnh hay gặp với nhiều thuật ngữ được sử dụng như “khí quản hóa thực quản” hay “thực quản dạng vòng”. Vị trí và sự phân bố của các vòng thực quản rất khác nhau trên nội soi, có thể ở các đoạn của thực quản hoặc phân bổ lan tỏa nhiều chỗ. Đôi khi những vòng này có thể gây hẹp khiến dây soi khổ qua. Trên chụp Baryt, các vòng này thường nhiều, hay xuất hiện gần nhau, có dạng đồng tâm dọc theo lòng thực quản.
2.3. Các phương pháp chẩn đoán hình ảnh khác
Trong những năm gần đây, có thêm một số nghiên cứu ứng dụng chụp cắt lớp vi tính hoặc siêu âm nội soi trong đánh giá VTQDBCAT. Trên chụp cắt lớp vi tính có thể thấy dày thành thực quản. Một số hình ảnh trên siêu âm nội soi bao gồm mất các lớp thông thường của thành thực quản hoặc dày lan tỏa thành thực quản do tình trạng viêm và xơ hóa xuyên các lớp hoặc dày khu trú lớp cơ niêm hoặc dưới niêm mạc.
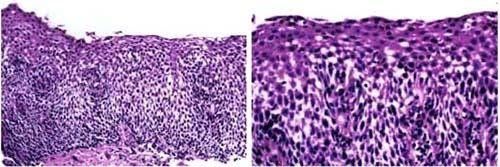
2.4. Mô bệnh học
Chẩn đoán bệnh lý VTQDBCAT nhìn chung là phải dựa trên kết quả sinh thiết thực quản, có sự thâm nhiễm bạch cầu ái toan trong mô thực quản. Sinh thiết thông qua quá trình nội soi tiêu hóa (đưa một camera nhỏ vào trong thực quản rồi cần bấm sinh thiết điểm nào), thường được thực hiện bởi các nhà tiêu hóa. Có nhiều bệnh khác cũng gây ra tăng eosin trong mô thực quản, bao gồm bệnh lý trào ngược dạ dày thực quản (GERD_gastroesopheal reflux disease), nhiễm ký sinh trùng, nhiễm nấm, viêm ruột, ung thư, nhiều đợt nôn tái đi tái lại và một số bệnh khác. Các bệnh lý như thế cần phải loại trừ trước khi nghĩ đến và chẩn đoán EE.
Theo định nghĩa về VQDBCAT ra đời năm 2011 và được thống nhất sử dụng cho đến nay, đây là bệnh lý được chẩn đoán không chỉ dựa trên kết quả mô bệnh học đơn thuần mà cần sự phối hợp chặt chẽ với triệu chứng lâm sàng và đánh giá rối loạn chức năng của thực quản.
3. Chẩn đoán
3.1. Chẩn đoán xác định
Trong khuyến cáo của Hội Tiêu hóa Mỹ năm 2011 và 2013 chẩn đoán VTQDBCAT cần phối hợp các đặc điểm lâm sàng và giải phẫu bệnh (không thể tách rời bất kỳ tiêu chí nào) bao gồm:
- Các triệu chứng liên quan đến rối loạn chức năng của thực quản. Tình trạng viêm với sự chiếm ưu thế của BC ái toan trong mảnh sinh thiết thực quản (215 BC ái toan/1 quang trường).
- BC ái toan ở niêm mạc chỉ khu trú ở thực quản và vẫn tồn tại sau khi điều trị thử PPI (Thuốc kháng tiết a xít).
- Loại trừ hết các nguyên nhân gây tăng bạch cầu ái toan thứ phát ở thực quản. Đáp ứng với các phương pháp điều trị (thay đổi chế độ ăn, corticosteroid tại chỗ) là một dấu hiệu gợi ý nhưng không bắt buộc trong tiêu chuẩn chẩn đoán.
3.2. Chẩn đoán phân biệt
Khuyến cáo của Hội Tiêu hóa Mỹ năm 2013 đã nhấn mạnh nếu tăng bạch cầu ái toan tìm thấy ở thực quản cần đặt ra 3 khả năng:VTQTCAT, GERD và tăng bạch cầu ái toan thực quản đáp ứng với thuốc kháng tiết a xít PPI (viết tắt là PPI-REE, là bệnh lý vẫn chưa được biết rõ cơ chế).
Rất nhiều nghiên cứu đã cố gắng tìm ra cách để chẩn đoán phân biệt giữa PPI-REE và VTQDBCAT. Cả hai bệnh lý đều có những đặc điểm lâm sàng, nội soi, mô bệnh học khá tương đồng. Bản thân PPI cũng có tác dụng chống viêm và một số nghiên cứu gần đây cho thấy điều trị PPI giúp làm giảm tình trạng viêm do Cơ chế miễn dịch qua Th2 ở bệnh nhân PPI-REE tương tự như sự thuyên giảm của bệnh nhân VTQDBCAT khi điều trị steroid tại chỗ.
Có một số đặc điểm có thể giúp phân biệt GERD và VTQTBCAAT, tuy nhiên cần lưu ý cả GERD và VTQDBCAT đều hay gặp ở bệnh nhân trẻ và đôi khi có thể cùng xuất hiện trên cùng một bệnh nhân. Ở bệnh nhân có rối loạn chức năng thực quản đã được thiết lập chẩn đoán GERD bằng nội soi hoặc đo pH, vẫn chưa thể loại trừ hoàn toàn VTQDBCAT. Mối quan hệ giữa GERD và VTQDBCAT khá phức tạp và có thể là tác động qua lại hai chiều. Giả thuyết được đặt ra là khi bệnh nhân mắc GERD, tính thẩm của niêm mạc thực quản thay đổi dẫn đến dễ bị tác động bởi các dị nguyên và hoạt hóa phản ứng miễn dịch hơn. Ngược lại, ở bệnh nhân VTQDBCAT, có tình trạng tăng nhạy cảm với sự xuất hiện của acid trên niêm mạc thực quản so với những người khỏe mạnh. Do vậy,VTQDBCAT cũng có thể tạo ra các thay đổi về cấu trúc và chức năng ở thực quản và gây ra GERD thứ phát.
Kết luận
Bệnh lí VTQBCAT vẫn chưa được quan tâm chẩn đoán do tần suất bệnh còn ít, triệu chứng đôi khi trùng lặp với các bệnh lý khác ở thực quản, nên dễ dẫn đến bỏ sót bệnh. Bệnh nhân có các triệu chứng nuốt khó, nuốt nghẹn, đau ngực...cần đến khám và tư vấn các bác sĩ chuyên khoa để được chẩn đoán và điều trị kịp thời.
Để bảo vệ sức khỏe, bạn nên kiểm tra sức khỏe tổng quát thường xuyên. Hiện nay, Bệnh viện Đa khoa Quốc tế Vinmec có các gói Khám sức khỏe tổng quát phù hợp với từng độ tuổi, giới tính và nhu cầu riêng của quý khách hàng với chính sách giá hợp lý, bao gồm:
- Gói khám sức khỏe tổng quát Vip
- Gói khám sức khỏe tổng quát tiêu chuẩn
Kết quả khám của người bệnh sẽ được trả về tận nhà. Sau khi nhận được kết quả khám sức khỏe tổng quát, nếu phát hiện các bệnh lý cần khám và điều trị chuyên sâu, Quý khách có thể sử dụng dịch vụ từ các chuyên khoa khác ngay tại Bệnh viện với chất lượng điều trị và dịch vụ khách hàng vượt trội.
Tài liệu tham khảo
- Landres RT, Kuster GG, Strum WB (1978). Eosinophilic esophagitis in a patient with vigorous achalasia. Gastroenterology, 74(6): 1298 - 1301.
2. Lucendo AJ và cộng sự (2017). Guidelines on Esophageal eosinophiliaevidence based statements and recommendations for diagnosis and management in children and adults. United European Gastroenterol J, 5(3): 335-58.
3. Straumann A, Spichtin HP, Bernoulli Rvà cộng sự (1994). Idiopathic
eosinophilic esophagitis: a frequently overlooked disease with typical clinical aspects and discrete endoscopic findings. Schweiz Med Wochenschr, 124: 1419 -29. - Hirano I, Moy N và cộng sự (2013). Endoscopic assessment of the esophagus features of eosinophilic oesophagitis: validation of a novel classification and grading system. Gut, 62(4),: 489 -95
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.