Bài viết bởi Thạc sĩ, Bác sĩ Trần Quỳnh Trang - Bác sĩ Xét nghiệm Hóa sinh - Khoa Xét nghiệm - Bệnh viện Đa khoa Quốc tế Vinmec Times City
Khi hệ thống miễn dịch của bạn tấn công tuyến giáp, nó thường nhắm vào thyroglobulin. Điều này khiến nó tạo ra kháng thể antithyroglobulin (anti - TG). Từ đó, bác sĩ có thể yêu cầu xét nghiệm kháng thể antithyroglobulin (Xét nghiệm anti – TG) để kiểm tra mức độ của các kháng thể này trong máu. Mức độ cao có thể cho thấy tình trạng tự miễn dịch.
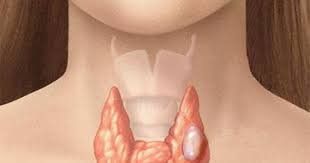
Tuyến giáp là một tuyến nội tiết quan trọng, có hình móng ngựa, nằm ở trước cổ tiết ra các chất nội tiết có vai trò điều hòa sự phát triển của các cơ quan, thúc đẩy sự hoạt động, trưởng thành của mọi tế bào. Khi có rối loạn chức năng tuyến giáp có thể gây ra các bệnh cường tuyến giáp trạng, bướu lành tuyến giáp trạng và ung thư tuyến giáp trạng. Tuyến giáp tạo ra một số loại protein khác nhau, bao gồm thyroglobulin, sử dụng thyroglobulin để tạo ra các hormone tuyến giáp hoạt động. Khi có tình trạng tự miễn dịch, dẫn đến tình trạng gián đoạn quá trình sản xuất thyroglobulin. Tình trạng tự miễn dịch xảy ra khi hệ thống miễn dịch của bạn tạo ra các kháng thể tấn công các tế bào khỏe mạnh của chính cơ thể bạn. Khi hệ thống miễn dịch của bạn tấn công tuyến giáp, nó thường nhắm vào thyroglobulin. Điều này khiến nó tạo ra kháng thể antithyroglobulin (anti - TG). Bác sĩ có thể yêu cầu xét nghiệm kháng thể antithyroglobulin (Xét nghiệm anti – TG) để kiểm tra mức độ của các kháng thể này trong máu của bạn. Mức độ cao có thể cho thấy tình trạng tự miễn dịch.
Kháng thể thyroglobulin (anti - TG) là một globulin miễn dịch loại G và là một chất đánh dấu thông thường cho quá trình tự miễn của tuyến giáp. Thực tế lâm sàng cho thấy anti – TG không hữu ích bằng anti – TPO trong dự đoán rối loạn chức năng tuyến giáp, tuy nhiên anti – TG được tìm thấy thường xuyên hơn trong ung thư tuyến giáp biệt hóa (DTC: Differentiated thyroid cancer) và có thể định lượng, được sử dụng để theo dõi sự tái phát hoặc kéo dài của DTC. Các nghiên cứu gần đây cho thấy vai trò của anti – TG trước phẫu thuật trong việc dự đoán DTC ở nhân giáp và phản ánh các đặc điểm bất lợi hoặc tiên lượng của khối u, bao gồm cả di căn hạch, nhưng điều này vẫn còn nhiều tranh cãi. Anti –TG sau phẫu thuật có thể đóng vai trò như một dấu ấn sinh học cho các mô tuyến giáp còn sót lại, vì vậy việc theo dõi nồng độ anti – TG rất hữu ích để dự đoán sự tái phát ung thư ở bệnh nhân DTC.
Ung thư tuyến giáp biệt hóa (DTC: Differentiated thyroid cancer) là bệnh ung thư nội tiết phổ biến nhất, tỷ lệ mắc bệnh ngày càng tăng trên toàn thế giới. DTC được tìm thấy ở 7% đến 15% bệnh nhân có nhân giáp và nó có tiên lượng tốt. Loại DTC phổ biến nhất là ung thư tuyến giáp thể nhú (PTC: Papillary thyroid prognosis), chiếm hơn 90% các loại ung thư tuyến giáp, trong khi ung thư tuyến giáp thể nang ít phổ biến hơn, chiếm 7% đến 8% các trường hợp ung thư tuyến giáp ( Hàn Quốc). Cắt bỏ một phần tuyến giáp hay cắt toàn bộ tuyến giáp nói chung là phương pháp điều trị được lựa chọn.
Thyroglonulin huyết thanh (TG) là dấu ấn sinh học nhạy cảm nhất của TDC sau khi cắt toàn bộ tuyến giáp và iod phóng xạ (RI: ). Nồng độ TG có thể bị ảnh hưởng bởi sự xuất hiện của kháng thể Anti – TG, kháng thể này có thể làm giảm giả nồng độ TG. Do đó, các hướng dẫn quản lý ung thư hiện hành yêu cầu xét nghiệm TG đồng thời anti – TG.
Có nhiều kháng thể liên quan đến tuyến giáp nằm ở trong nang hoặc xung quanh các tế bào nang giáp bao gồm TPO (Thyroid peroxidase)), TSH (Thyroid – stimulating hormone), TG...Các kháng thể liên quan đến tuyến giáp thường liên quan đến các bệnh tự miễn tuyến giáp như : anti TPO, anti TG chỉ ra bệnh viêm tuyến giáp Hashimoto, kháng thể thụ thể TSH chỉ ra bệnh Graves.
Kháng thể anti – TG là kháng thể đầu tiên được tìm thấy ở bệnh nhân mắc bệnh tuyến giáp tự miễn AITD ( autoimmune thyroid disease) được mô tả bởi Doniach và Roitt năm 1956. Hầu hết anti - TG được phân loại là immunoglobulin G (IgG), mặc dù một số là IgA. Nó là một kháng thể nội nang có thể liên kết với các tế bào miễn dịch và kháng nguyên có hoặc không có sự phá hủy mô. Sự phá hủy hàng loạt của tuyến giáp gây ra những thay đổi cấu trúc trong TG, dẫn đến sản xuất kháng thể chống lại TG. Các biểu mô tế bào T chính trên TG yêu cầu i-ốt hóa để các tế bào T tự hoạt động nhận biết . Điều này giải thích tỷ lệ cao hơn mức anti - TG dương tính ở những bệnh nhân hấp thụ quá nhiều i-ốt . Tuy nhiên, nồng độ TG cao trong máu không nhất thiết tạo ra kháng thể. Mức anti - TG phụ thuộc vào thời gian tiếp xúc với kháng nguyên. Có gần 40 biểu mô TG, trong đó chỉ có một số ít có khả năng sinh miễn dịch. Bản thân anti - TG không gây phá hủy tế bào tuyến giáp và nó không cố định bổ thể vì các biểu mô có khoảng cách quá rộng để cho phép liên kết chéo.
Nhiều nghiên cứu đã chỉ ra rằng anti – TG đóng một vai trò trong mối quan hệ giữa viêm tuyến giáp tự miễn và ung thư tuyến giáp. Tỷ lệ lưu hành anti – TG ở bệnh nhân DTC cao hơn xấp xỉ 1,5 lần so với dân số chung có bướu lành tính.
Một nghiên cứu đánh giá hồi cứu tổng số 2088 bệnh nhân có nhân giáp được chọc hút bằng kim nhỏ (FNA) và phát hiện ra rằng ung thư tuyến giáp có liên quan đáng kể với anti –TG dương tính. Một kết quả tương tự được nghiên cứu bởi Vasileiadis et al, người phát hiện ra rằng ở những bệnh nhân được phẫu thuật cắt toàn bộ tuyến giáp vì bất kỳ lý do gì, xét nghiệm định lượng trước phẫu thuật cho thấy anti - TG ở bệnh nhân ác tính tăng cao hơn ở những bệnh nhân lành tính (38,2% so với 19,8%). Trong một nghiên cứu khác trên 2.562 bệnh nhân đã được mô bệnh học FNA (FNAC), tế bào học nghi ngờ được phát hiện ở những bệnh nhân dương tính với anti - TG tăng cao hơn ở những bệnh nhân không có anti -TG (9,4% so với 5,7%), và anti -TG là một yếu tố nguy cơ của ung thư tuyến giáp. Hosseini và cộng sự phân nhóm bệnh nhân theo mức độ anti - TG và phát hiện ra rằng tỷ lệ mắc bệnh ác tính cao hơn ở nhóm anti - TG dương tính (65,38% so với 50,42%). Qin el al cũng phân nhóm bệnh nhân theo mức anti - TG (0, 4, 11, 40, 100 và 500 IU / mL), và nhận thấy rằng tần suất DTC cao hơn đáng kể ở các nhóm TgAb cao (≥ 100 IU / mL) so với các nhóm TgAb thấp (<100 IU / mL). Ngoài vai trò trong việc theo dõi và điều trị ung thư, xét nghiệm anti – TG có thể được chỉ định khi có các triệu chứng sau:
- Mệt mỏi
- Tăng cân không giải thích được
- Táo bón
- Da khô
- Bướu cổ
- Hoặc trong trường hợp theo dõi ung thư tái phát.
- Bệnh nhân suy giáp
Xét nghiệm anti –TG hữu ích trong việc chẩn đoán các bệnh tuyến giáp tự miễn: bệnh Hashimoto, viêm tuyến giáp sau sinh, suy giáp ở trẻ sơ sinh và bệnh Grave.
Giá trị tham khảo: < 115 IU/mL
Giá trị tham chiếu áp dụng cho mọi lứa tuổi. Giá trị tham chiếu có thể khác nhau tùy theo từng phòng xét nghiệm.

Tg không được tiết vào hệ tuần hoàn trong những trường hợp bình thường. Tuy nhiên, sự phá hủy nang do viêm (viêm tuyến giáp và suy giáp tự miễn), xuất huyết (bướu cổ dạng nốt), hoặc sự phát triển nhanh chóng của mô tuyến giáp bị rối loạn như có thể thấy trong bệnh Graves hoặc u tuyến giáp có nguồn gốc từ tế bào nang, có thể dẫn đến rò rỉ Tg vào dòng máu. Điều này dẫn đến việc hình thành các tự kháng thể đối với Tg (anti-Tg) ở một số cá nhân. Quá trình tương tự cũng có thể dẫn đến việc tiếp xúc với các kháng nguyên tuyến giáp "ẩn" khác với hệ thống miễn dịch, dẫn đến việc hình thành các tự kháng thể đối với các kháng nguyên tuyến giáp khác, đặc biệt là peroxidase tuyến giáp (TPO) (anti-TPO).
Vì các tự kháng thể kháng Tg và chống TPO được quan sát thấy thường xuyên nhất trong bệnh viêm tuyến giáp tự miễn (bệnh Hashimoto), chúng ban đầu được coi là có thể có ý nghĩa gây bệnh trong rối loạn này. Tuy nhiên, ý kiến đồng thuận ngày nay cho rằng chúng chỉ đơn thuần là dấu hiệu bệnh. Người ta cảm thấy rằng sự hiện diện của các tế bào miễn dịch có thẩm quyền tại vị trí phá hủy mô tuyến giáp trong bệnh viêm tuyến giáp tự miễn dịch đơn giản khiến bệnh nhân hình thành các tự kháng thể đối với các kháng nguyên tuyến giáp ẩn.
Ở những người bị suy giáp tự miễn dịch, 30% đến 50% sẽ có tự kháng thể kháng Tg có thể phát hiện được, trong khi 50% đến 90% sẽ có tự kháng thể kháng TPO có thể phát hiện được. Trong bệnh Graves, cả hai loại tự kháng thể đều được quan sát thấy ở tỷ lệ xấp xỉ một nửa.
Xét nghiệm định lương antithyroperoxidase (TPO) có độ nhạy cao hơn và độ đặc hiệu ngang bằng với xét nghiệm định lượng antithyroglobulin (anti-Tg) trong chẩn đoán bệnh tuyến giáp tự miễn. Do đó, chỉ nên đo nồng độ Anti-Tg nếu kết quả đo anti-TPO âm tính, nhưng nghi ngờ lâm sàng về bệnh tuyến giáp tự miễn dịch cao. Việc phát hiện hiệu giá đáng kể của các tự kháng thể kháng Tg hoặc chống TPO là bằng chứng hỗ trợ chẩn đoán bệnh Graves ở bệnh nhân nhiễm độc giáp. Tuy nhiên, việc đo lường kháng thể thụ thể kháng thể antithyrotropin (hormone kích thích tuyến giáp)) gây bệnh bằng xét nghiệm liên kết (THYRO / Thyrotropin Receptor Antibody, Serum) hoặc xét nghiệm miễn dịch (TSI / Thyroid-Stimulating Immunoglobulin, Serum) là phương pháp được ưa thích để xác nhận bệnh Graves ở các trường hợp không điển hình và trong các trường hợp lâm sàng đặc biệt.
Mức độ tự kháng thể tuyến giáp dương tính ở những bệnh nhân có nồng độ thyrotropin huyết thanh cao bình thường hoặc hơi cao dự đoán sự phát triển trong tương lai của bệnh suy giáp sâu hơn.
Bệnh nhân bị viêm tuyến giáp sau sinh với nồng độ tự kháng thể tuyến giáp tăng cao liên tục có khả năng bị suy giáp vĩnh viễn.
Trong trường hợp suy giáp ở trẻ sơ sinh, việc phát hiện anti-TPO hoặc anti-Tg ở trẻ gợi ý chuyển kháng thể qua nhau thai, đặc biệt nếu người mẹ có tiền sử viêm tuyến giáp tự miễn hoặc các tự kháng thể tuyến giáp có thể phát hiện được. Suy giáp ở trẻ sơ sinh có thể chỉ thoáng qua trong những trường hợp này.
Giá trị antithyroglobulin (anti-Tg) và antithyroid peroxidase (anti-TPO) được xác định bằng các phương pháp khác nhau có thể khác nhau đáng kể và không thể so sánh trực tiếp với nhau. So sánh giá trị anti-Tg và anti-TPO từ các phương pháp khác nhau có thể dẫn đến giải thích lâm sàng không hợp lý.
Xem thêm: Hướng dẫn chẩn đoán ung thư tuyến giáp
Tài liệu tham khảo:
1. Hori M, Katanoda K. Morphological distribution of thyroid cancer from Cancer Incidence in Five Continents Vol. X. Jpn J Clin Oncol. 2015;45:1182. [PubMed] [Google Scholar]
2. Cho BY, Choi HS, Park YJ, et al. Changes in the clinicopathological characteristics and outcomes of thyroid cancer in Korea over the past four decades. Thyroid. 2013;23:797–804. [PMC free article] [PubMed] [Google Scholar]
3. Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer: the American Thyroid Association Guidelines task force on thyroid nodules and differentiated thyroid cancer. Thyroid. 2016;26:1–133. [PMC free article] [PubMed] [Google Scholar]
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.