Hội chứng ruột kích thích (IBS) là một vấn đề phổ biến trong hệ tiêu hóa có thể gây ra những triệu chứng khó chịu như đau bụng, tiêu chảy, táo bón và đầy hơi. Việc quản lý tình trạng này thường đòi hỏi sự điều chỉnh lối sống và ăn uống, cùng với sự hỗ trợ từ các chuyên gia y tế.
Bài viết được tư vấn chuyên môn bởi Bác sĩ Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng.
1. Hội chứng ruột kích thích là gì?
Hội chứng ruột kích thích (IBS) là một trong những vấn đề phổ biến nhất về đường ruột, ảnh hưởng đến khoảng từ 5 đến 20% dân số trên toàn thế giới.
IBS là một hiện tượng ruột bị rối loạn chức năng tái đi tái lại nhiều lần nhưng không tìm thấy tổn thương thực thể ở ruột khi đi khám hoặc làm xét nghiệm. Hội chứng này được phân thành bốn loại dựa trên các triệu chứng và có các phương pháp điều trị tương ứng:
- IBS thể táo bón (IBS-C)
- IBS thể tiêu chảy (IBS-D)
- IBS thể hỗn hợp, có cả tiêu chảy và táo bón (IBS-M)
- IBS không xác định (IBS)
Đáng chú ý là trong vòng 1 năm, có 75% bệnh nhân trải qua sự thay đổi về loại triệu chứng, và 29% chuyển đổi giữa IBS-C và IBS-D.

Mặc dù không gây nguy hiểm đến tính mạng, nhưng IBS lại có tác động đáng kể đến chất lượng cuộc sống của người bệnh.
2. Triệu chứng và dấu hiệu
Đau bụng tái phát là triệu chứng đặc trưng của hội chứng ruột kích thích cùng các tình trạng liên quan đến việc đi tiêu, thay đổi thói quen đi tiêu và tính chất của phân. Những dấu hiệu lâm sàng này ảnh hưởng đến sinh hoạt hàng ngày, gây bất tiện trong ăn uống và suy giảm sức khỏe.
Các triệu chứng có thể tái phát theo chu kỳ không đều, thường trở nên nặng hơn khi người bệnh ở trong tình trạng căng thẳng hoặc tiêu thụ thực phẩm không an toàn.
2.1 Đau bụng
- Cơn đau không đặc điểm rõ ràng, xuất hiện ở dọc khung đại tràng, mức độ cơn đau tăng lên sau khi ăn hoặc khi tiêu thụ thực phẩm lạ, ôi thiu.
- Cơn đau có thể giảm sau khi đi tiêu.
- Tần suất tái phát ít nhất 1 lần mỗi tuần trong 3 tháng gần nhất.
2.2 Táo bón hoặc tiêu chảy
- Táo bón: đi tiêu ít hơn 3 lần/tuần.
- Tiêu chảy: đi tiêu hơn hoặc bằng 3 lần/ngày, phân thay đổi từ cứng đến nhão.
2.3 Dấu hiệu khác
- Chướng bụng, đầy hơi
- Chuột rút
- Mệt mỏi
- Đau mỏi cơ
- Rối loạn giấc ngủ
- Cảm giác đi nặng không hết phân
- Tiểu tiện nhiều
2.4 Dấu hiệu báo động
- Triệu chứng bắt đầu sau 50 tuổi
- Có máu trong phân
- Sút cân không rõ nguyên nhân
- Phát hiện u bụng hay trực tràng
- Triệu chứng nặng hơn khi gần chu kỳ kinh nguyệt
- Thiếu máu
- Sốt
- Báng bụng
- Tiền sử gia đình về ung thư đại tràng hoặc viêm ruột mạn.
3. Tiêu chuẩn chẩn đoán hội chứng ruột kích thích
Các tiêu chuẩn Rome III (2006) để chẩn đoán hội chứng ruột kích thích yêu cầu bệnh nhân phải gặp phải đau bụng thường xuyên hoặc khó chịu ít nhất 1 ngày/tuần trong 3 tháng trước đó và kết hợp với 2 hoặc nhiều hơn các điểm sau đây:
- Giảm đau sau khi đi tiêu
- Khởi phát đau liên quan đến thay đổi về số lần đi tiêu
- Khởi phát đau liên quan đến thay đổi về hình thức và dạng của phân (rắn, lỏng...)
Các triệu chứng hỗ trợ chẩn đoán IBS bao gồm:
- Thay đổi về số lần đi tiêu
- Thay đổi về hình thức của phân
- Thay đổi về kiểu cách đi tiêu (mót đi tiêu và/hoặc mót rặn)
- Tiêu phân có dịch nhầy
- Cảm giác đầy bụng hoặc khó chịu
4. Nguyên nhân gây bệnh
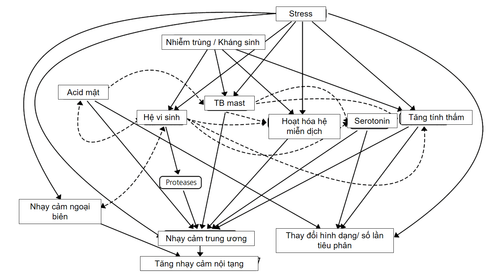
Nguyên nhân của hội chứng ruột kích thích vẫn chưa được xác định rõ ràng. Tuy nhiên, có thể nói, IBS là kết quả của sự tương tác giữa các yếu tố sinh lý và tâm lý xã hội. Những yếu tố này cũng có thể kích thích sự tái phát hoặc làm cho bệnh trở nên nghiêm trọng hơn.
- Căng thẳng: Căng thẳng thường là một nguyên nhân phổ biến ở các bệnh liên quan đến tiêu hóa như hội chứng ruột kích thích. Khi cảm thấy căng thẳng, hệ thần kinh trung ương sẽ thông qua hệ thần kinh thực vật để làm giảm chức năng của dạ dày và ruột. Do đó, căng thẳng được xem là một yếu tố có thể làm tăng nguy cơ mắc IBS.
- Rối loạn nội tiết tố: Rối loạn nội tiết tố là nguyên nhân của IB, liên quan đến sự thay đổi không bình thường của hormone. Rối loạn nội tiết tố ảnh hưởng đến sự cân bằng hormone, từ đó gây ra rối loạn chức năng của hệ tiêu hóa và làm tăng nguy cơ mắc IBS.
- Thực phẩm: Thực phẩm được coi là một trong những nguyên nhân chính gây ra hội chứng ruột kích thích. Thực phẩm không phù hợp hoặc bị ôi thiu có thể kích thích dạ dày và ruột già. Những kích thích này gây ra tăng nhu động của ruột, dẫn đến sự phát triển của IBS.
- Tiền sử gia đình: Tiền sử gia đình có người mắc các bệnh liên quan đến tiêu hóa cũng là một yếu tố làm tăng nguy cơ mắc IBS. Mặc dù không phải là nguyên nhân trực tiếp gây ra IBS nhưng nếu trong gia đình có người mắc bệnh này, bạn cần phải chú ý đến sức khỏe tiêu hóa của mình.
5. Hội chứng ruột kích thích có nguy hiểm không?
Hội chứng ruột kích thích không được coi là một bệnh nguy hiểm. Phần lớn các trường hợp IBS thường đều ở mức độ nhẹ với những triệu chứng như đau bụng tái phát và rối loạn tiêu hóa, hiếm khi ảnh hưởng nghiêm trọng đến sức khỏe vật lý.
Ở những trường hợp nhẹ, bệnh có thể tự điều trị với chế độ dinh dưỡng hợp lý. Vì vậy, khi có nghi ngờ hoặc đã được chẩn đoán mắc IBS, người bệnh không nên lo lắng, căng thẳng quá mức vì có thể làm triệu chứng trở nặng.
Tuy nhiên, bệnh nhân không nên coi thường và điều trị một cách nghiêm túc để tránh làm cho các triệu chứng trở nên nặng hơn và kéo dài, gây ảnh hưởng đến các cơ quan tiêu hóa khác.
Ngoài ra, mọi người cũng cần tham khảo ý kiến của bác sĩ để loại trừ các bệnh lý thực thể nguy hiểm trong hệ tiêu hóa trước khi chắc chắn rằng đó là IBS - một bệnh lý không nguy hiểm.
6. Đối tượng dễ mắc phải IBS
Hội chứng ruột kích thích có thể phát sinh ở mọi nhóm đối tượng và mọi độ tuổi. Tuy nhiên, bệnh thường xuất hiện phổ biến hơn ở người trong độ tuổi từ 20 đến 50. Đặc biệt, phụ nữ có khả năng mắc IBS gấp đôi so với nam giới.
Có nhiều nguyên nhân làm tăng nguy cơ mắc IBS:
- Thường xuyên gặp căng thẳng và lo lắng.
- Họ gặp các vấn đề về tâm thần như trầm cảm, rối loạn lo âu.
- Có bệnh sử hoặc đang mắc các bệnh nhiễm trùng đường tiêu hóa nặng.
- Chế độ ăn uống không điều độ, không khoa học hoặc có thói quen bỏ bữa, nhịn ăn.
- Có người trong gia đình từng mắc bệnh.

7. Cách chẩn đoán
Vì hội chứng ruột kích thích thường được chẩn đoán dựa trên phương pháp loại trừ nên quá trình chẩn đoán thường bao gồm một loạt các xét nghiệm để loại trừ các bệnh lý khác kèm bệnh sử được khai thác để đưa ra kết luận cuối cùng:
7.1 Xét nghiệm
Xét nghiệm công thức máu: Để phát hiện thiếu máu và viêm nhiễm.
Xét nghiệm chuyển hóa: Đánh giá chức năng chuyển hóa và loại trừ tình trạng mất nước/điện giải ở bệnh nhân tiêu chảy.
Xét nghiệm máu ẩn trong phân: Loại trừ chảy máu đường tiêu hóa.
Xét nghiệm phân tìm kháng nguyên Giardia: Phát hiện các ký sinh trùng và trứng.
Xét nghiệm vi sinh: Kiểm tra phân để tìm vi sinh vật gây bệnh đường ruột.
Xét nghiệm chức năng tuyến giáp: Đánh giá cường giáp hoặc suy giáp.
Xét nghiệm canxi huyết thanh: Tầm soát cường cận giáp.
Xét nghiệm không đặc hiệu cho tình trạng viêm nhiễm: Như tốc độ lắng hồng cầu hoặc CRP.
Xét nghiệm huyết thanh hoặc sinh thiết ruột non: Để loại trừ bệnh celiac, đặc biệt là trong các trường hợp hội chứng ruột kích thích thể tiêu chảy chiếm ưu thế.
Xét nghiệm H2 hơi thở: Loại trừ tình trạng vi khuẩn phát triển quá mức ở bệnh nhân tiêu chảy.
7.2 Chẩn đoán hình ảnh
- Chụp dạ dày ruột non: Để tầm soát khối u, viêm nhiễm, tắc nghẽn và bệnh Crohn.
- Chụp đại tràng cản quang kép: Tầm soát khối u và viêm.
- Siêu âm túi mật: Khi bệnh nhân gặp khó tiêu tái diễn hoặc đau sau ăn.
7.3 Các xét nghiệm khác
- Áp dụng chế độ ăn không chứa lactose trong 1 tuần kèm theo bổ sung lactase. Nếu triệu chứng cải thiện, có thể kết luận rằng, bệnh nhân không dung nạp lactose dù tiền sử bệnh và phản ứng với thử nghiệm này có thể không hoàn toàn chính xác. Vì vậy, một số bác sĩ chuyên khoa tiêu hóa thường khuyến cáo thực hiện xét nghiệm hydrogen (H2) trong hơi thở.
- Ngoài ra, cần kiểm tra khả năng không dung nạp fructose.
- Thực hiện nhịn ăn trong 48-giờ: Tình trạng tiêu chảy vẫn tiếp tục chứng tỏ có nguyên nhân tăng tiết dịch.
- Đo áp lực hậu môn có thể nhận biết các cơn co thắt cùng tình trạng chướng trực tràng hoặc các vấn đề khác.
7.4 Thủ thuật chẩn đoán khác
- Nội soi đại tràng sigmoid (sigma) bằng ống mềm: Để xác định tình trạng viêm hoặc tắc nghẽn xa.
- Nội soi thực quản dạ dày tá tràng kèm sinh thiết: Đối với các bệnh nhân có triệu chứng kéo dài, sụt cân hoặc nghi ngờ bệnh celiac.
- Nội soi đại tràng: Đối với bệnh nhân có dấu hiệu cảnh báo như chảy máu, thiếu máu, tiêu chảy mãn tính và các yếu tố rủi ro khác.
Quá trình chẩn đoán này giúp loại trừ các nguyên nhân và xác định chính xác bệnh hội chứng ruột kích thích.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.