Sốc nhiễm khuẩn là tình trạng sốc xảy ra khi cơ thể bị nhiễm khuẩn nặng, đã chuyển sang nhiễm trùng huyết và có rối loạn chức năng tim mạch. Chẩn đoán nhiễm khuẩn huyết cần phải tìm ra ổ nhiễm khuẩn cũng như đánh giá chức năng của các hệ cơ quan để có hướng xử trí kịp thời.
1. Sốc nhiễm khuẩn là gì?
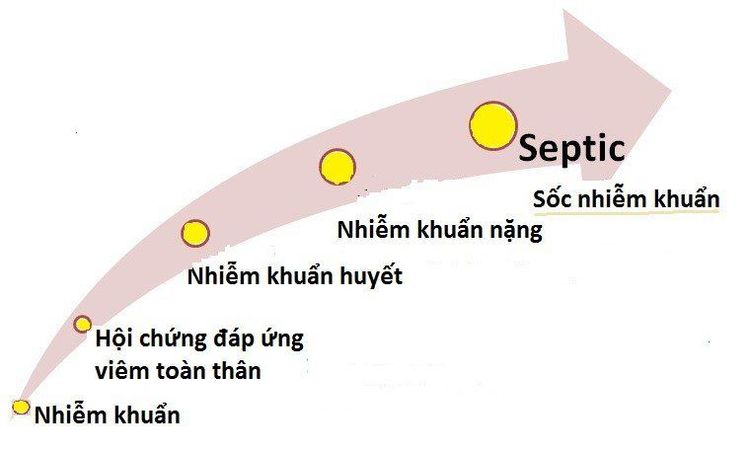
Sốc nhiễm khuẩn (hay sốc nhiễm trùng) là giai đoạn nặng nhất của quá trình liên tục bắt đầu từ đáp ứng viêm hệ thống do nhiễm khuẩn, nhiễm khuẩn nặng, sốc nhiễm khuẩn và suy đa tạng.
Khi chuyển sang giai đoạn sốc nhiễm khuẩn, bệnh nhân đã bị nhiễm trùng huyết kèm theo tụt huyết áp và rối loạn chức năng tim mạch. Ở giai đoạn này, tiên lượng bệnh đã khá nặng, nguy cơ tử vong có thể lên tới 40 - 60%.
Hội chứng đáp ứng viêm toàn thân (SIRS): Khi có 2 hay nhiều yếu tố:
- Nhiệt độ cơ thể > 38 độ C hoặc < 36 độ C
- Nhịp tim > 90l/ph
- Thở nhanh > 20 l/p hoặc PaCO2< 32 mmHg
- Bạch cầu trong máu > 12.000/mm3 hoặc < 4.000/mm3 hoặc có sự hiện diện > 10% bạch cầu non.
Nhiễm khuẩn huyết (sepsis): Bệnh nhân có ổ nhiễm trùng và đã xuất hiện hội chứng đáp ứng viêm toàn thân (SIRS).
Nhiễm khuẩn huyết nặng (severe sepsis): Khi nhiễm trùng huyết có kèm theo rối loạn chức năng cơ quan đích.
Các chức năng bị rối loạn thường gặp trên hệ tim mạch, hô hấp, thần kinh, huyết học, gan và thận như: Hội chứng suy hô hấp cấp (ARDS), hoại tử ống thận cấp, rối loạn tri giác, Hội chứng đông máu rải rác nội mạch (DIC), viêm gan cấp, dãn dạ dày, liệt ruột,...
Sốc nhiễm khuẩn (septic shock)
Bệnh nhân khi đã chuyển sang giai đoạn sốc nhiễm khuẩn thường đã nhiễm khuẩn huyết rất nặng có kèm theo tụt huyết áp (HA tâm trương < 90mmHg hoặc giảm 40mmHg so với giá trị bình thường trước đó), mặc dù đã bù đủ dịch, kèm với bất thường tưới máu (toan máu nhiễm acid lactic, thiểu niệu, rối loạn tri giác...).
2. Chẩn đoán sốc nhiễm khuẩn
2.1. Trên lâm sàng
Hỏi bệnh: Nếu bệnh nhân không còn tỉnh táo, thì bác sĩ có thể yêu cầu người thân cung cấp thông tin để hỗ trợ cấp cứu như:
- Tiền sử: Tiêm phòng, suy giảm miễn dịch, bệnh mãn tính...
- Các yếu tố nguy cơ: Sơ sinh thiếu tháng, suy dinh dưỡng, có các dẫn lưu hoặc thủ thuật can thiệp....
- Triệu chứng khởi phát: giúp xác định ổ nhiễm trùng nguyên phát và định hướng tác nhân: nhiễm trùng hô hấp, tiêu hóa, tiết niệu, da...
Khám lâm sàng
- Phát hiện các dấu hiệu của hội chứng đáp ứng viêm toàn thân: Nhiệt độ, mạch, huyết áp, nhịp thở.
- Dấu hiệu sốc: Các dấu hiệu sớm của sốc (sốc còn bù): thay đổi về tinh thần (kích thích quấy khóc, mệt mỏi nhưng vẫn tỉnh), mạch nhanh nhẹ hoặc bình thường, huyết áp tăng nhẹ hoặc trong giới hạn bình thường, tiểu giảm < 1 ml/kg/h, refill < 2 giây).
- Phát hiện các ổ nhiễm khuẩn: Da, vết mổ, tai mũi họng, phổi, nước tiểu.
- Ban chỉ điểm của nhiễm khuẩn: ban xuất huyết hoại tử, bầm máu, hồng ban.
2.2. Cận lâm sàng
Các xét nghiệm và kỹ thuật cần thực hiện để chẩn đoán sốc nhiễm khuẩn:
- Xét nghiệm máu: Công thức máu (công thức bạch cầu, Hb, tiểu cầu), các chỉ số đánh giá chức năng gan thận, chức năng đông máu, Đường máu, lactat, điện giải đồ, khí máu,...
- Cấy mẫu bệnh phẩm ổ nhiễm khuẩn nghi ngờ: mủ, đờm, nước tiểu, phân,...tốt nhất là trước khi dùng kháng sinh.
- Cấy máu: Làm trước khi tiêm kháng sinh. Lấy tối thiểu 2 mẫu máu để gửi cấy máu, trong đó: 1 mẫu qua đường tĩnh mạch đã lưu trên 48 giờ và 1 mẫu qua đường ngoại vi.
- CRP/ procalcitonin: C- Reactive Protein (CRP) và Procalcitonin (PCT) là những marker sinh học. Xét nghiệm định lượng nồng độ CRP và Procalcitonin trong máu có thể giúp chẩn đoán và theo dõi tình trạng viêm do nhiễm khuẩn. Xét nghiệm CRP cho phép xác định tình trạng viêm sớm hơn rất nhiều so với việc sử dụng tốc độ máu lắng.
- Xét nghiệm và siêu âm thăm dò giúp phát hiện tổn thương, ổ nhiễm trùng hoặc áp xe bằng: Chụp X-quang phổi, siêu âm ổ bụng, CT Scan...
2.3 Chẩn đoán xác định
Khi có đủ 3 tiêu chuẩn sau:
- Nhiễm khuẩn nặng có nguồn gốc nhiễm khuẩn.
- Rối loạn chức năng của ít nhất một cơ quan.
- Hạ huyết áp không đáp ứng với bù dịch.
Chẩn đoán phân biệt
- Sốc giảm thể tích:Mất nước hoặc mất máu, áp lực tĩnh mạch trung tâm thấp, sốc đáp ứng tốt với bù dịch hoặc máu.
- Sốc tim: Xảy ra sau nhồi máu cơ tim cấp với EF thấp.
- Sốc phản vệ.
Chẩn đoán mức độ nặng
- Nếu có tiến triển thành suy đa tạng là yếu tố tiên lượng nặng.
- Lactat máu tăng dần và tụt huyết áp không đáp ứng với thuốc vận mạch là biểu hiện nặng của sốc nhiễm khuẩn.
3. Lọc máu liên tục cấp cứu cho người bệnh sốc nhiễm khuẩn/ Suy đa tạng

Lọc máu cấp cứu là kỹ thuật lọc máu nước và các chất hòa tan cho phép đào thải ra khỏi máu người bệnh một cách liên tục (> 12 giờ/ ngày), đặc biệt là các chất hòa tan có trọng lượng phân dưới 50.000 dalton.
Với thể tích dịch thay thế lớn (≥ 35ml/kg/giờ) thông qua cơ chế đối lưu, lọc máu liên tục cấp cứu giúp đào thải tốt các chất hòa tan có trọng lượng phân tử trung bình tương tự với trọng lượng của các chất tiền viêm, mặt khác điều chỉnh các rối loạn nước, điện giải, thăng bằng toan kiềm và an toàn cho người bệnh có huyết động không ổn định thông qua cơ chế đối lưu và siêu lọc.
Lọc máu sớm nhất nếu có thể ngay sau khi có chẩn đoán sốc nhiễm khuẩn, lưu ý chỉ thực hiện khi ổ nhiễm khuẩn đã được giải quyết bằng chọc hút, dẫn lưu hoặc phẫu thuật ngoại khoa nếu có chỉ định.
Lọc máu liên tục cấp cứu hiện tại đang được áp dụng tại hầu hết các bệnh viện trong Hệ thống Y tế Vinmec. Hệ thống cấp cứu tuân thủ nghiêm ngặt về quy trình cũng như đảm bảo cân bằng nội mô hiệu quả. Cùng với hệ thống máy móc và trang thiết bị hiện đại, các bệnh viện đã và đang điều trị hiệu quả cho người có sốc nhiễm khuẩn cả về huyết động, thay đổi PH và lactat máu với tỷ lệ thành công cao, nếu được cấp cứu kịp thời thì có thể hạn chế đến mức thấp nhất khả năng xảy ra biến chứng về sau.
Bệnh viện Vinmec hiện đang sử dụng máy lọc máu liên tục multiFiltrate của hãng Fresenius với nhiều ưu điểm vượt trội như:
- Thuận tiện và trực quan.
- An toàn và dễ sử dụng.
- Đầy đủ các liệu pháp điều trị thay thế thận.
- Tự động giúp người dùng tìm ra nguyên nhân có thể cũng như đề xuất hợp lý cách giải quyết sự cố nhanh nhất có thể khi có cảnh báo.
- Hệ thống có thể lưu tới 3.500 thông số và sự cố liên quan đến điều trị trong quá trình điều trị.
Trong đó, các bác sĩ trực tiếp thực hiện lọc máu cấp cứu cho bệnh nhân tại khoa Hồi sức cấp cứu của các bệnh viện:
- Bệnh viện Vinmec Hải Phòng: BS Đặng Xuân Cường
- Bệnh viện Vinmec Đà Nẵng: BS Nguyễn Thái Trí và BS Tống văn Hoàn
- Vinmec Nha Trang: BS Lê Viết Cường , BS Lê Hiếu Hải
- Vinmec Phú Quốc: BS Trần Quốc Tuấn, BS Phạm Minh Quân, BS Lương Võ Quang Đăng, BS Lê Nguyễn Trí Dũng. Đặc biệt, đến thời điểm hiện tại, chỉ có duy nhất Vinmec Phú Quốc thực hiện được trên đảo. Áp dụng cho bệnh nhân ICU có chỉ định lọc máu.
- Vinmec Times City: Lọc máu cấp cứu được tiến hành bởi các bác sĩ hồi sức tích cực (ICU).
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.