Bài viết được viết bởi Bác sĩ Chuyên khoa II Trần Văn Trọng - Bác sĩ chuyên khoa Ngoại Nhi, phẫu thuật Tạo hình - Thẩm mỹ, Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng.
Những bệnh lý ở trẻ thường xuất hiện khá phổ biến và sẽ biến mất khi trưởng thành. Nhưng ở một số trường hợp lại xảy ra các dấu hiệu sưng, đỏ, viêm nhiễm nghiêm trọng. Sớm nhận biết các dấu hiệu bệnh lý ở trẻ sơ sinh sẽ giúp các bậc phụ huynh có phương án xử lý kịp thời hơn.
1. Hẹp da bao quy đầu
Những hiểu biết cơ bản về hẹp da quy đầu:
- Đa số là sinh lý ở trẻ trai sau sinh: khoảng 96% ở sơ sinh, đến 1 tuổi, còn lại 50%, 3 tuổi còn 10%. Đến 16 tuổi, tỷ lệ này còn 1%.
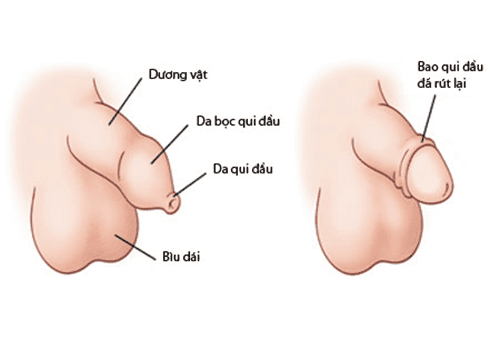
- Nhận định hẹp da quy đầu: da quy đầu hẹp không thể kéo lộn da quy đầu để lộ được quy đầu.

- Trong vòng ba năm đầu tiên của cuộc sống, với sự cương dương vật sinh lý của trẻ, da bao quy đầu thường dãn ra đủ để có thể lộn về phía gốc mà không có bất kỳ vấn đề hoặc đau đớn.
- Cha mẹ không nên quá cố gắng lộn da quy đầu. Điều này có thể gây đau đớn cho trẻ và làm tổn thương bao quy đầu gây xơ hẹp bao quy đầu về sau. Chỉ cần vệ sinh sạch sẽ, rửa dương vật từ bên ngoài bằng cách sử dụng nước ấm và xà phòng trung tính (xà phòng tắm).
- Nếu da bao quy đầu không đủ rộng để lộ được quy đầu thì điều trị bảo tồn bằng cách thoa kem Steroid vào da bao quy đầu 2 lần / ngày trong 4 - 8 tuần. Sau 2 tuần cha mẹ có thể kéo bao quy đầu trở lại một cách rất nhẹ nhàng để nong rộng dần da bao quy đầu. Mỗi ngày có thể tập 2 lần, mỗi lần nong nhẹ 20 lượt. Chú ý không làm tổn thương da. Nếu bao quy đầu lộ ra, kem cũng có thể được thoa lên một phần của quy đầu được tiếp xúc. Sau đó, bao quy đầu được trả về vị trí bình thường của nó. Cách điều trị này thành công ở hầu hết các trẻ em. Nhưng nó thường phải được lặp đi lặp lại sau một thời gian (khuyến cáo trên 1 năm) để có hiệu quả lâu dài hơn .
Phẫu thuật cần được thực hiện khi da bao quy đầu hẹp gây biến chứng nhiễm trùng tại chỗ tái diễn, đã điều trị bảo tồn không thành công, trẻ có nguy cơ bị thắt nghẹt quy đầu (hẹp bán phần).
Cấp cứu khi thắt nghẹt quy đầu.
2. Dị dạng lỗ tiểu lệch thấp
2.1 Lỗ tiểu thấp là gì?
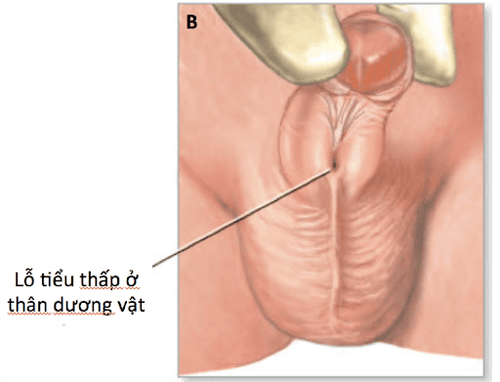
Lỗ tiểu thấp (lỗ tiểu đóng thấp) là lỗ tiểu nằm thấp so với vị trí bình thường ở đỉnh quy đầu. Vị trí lỗ tiểu càng xa đỉnh quy đầu thì bệnh càng nặng, phẫu thuật càng khó khăn.
Lỗ tiểu thấp là một dị tật thường gặp ở trẻ trai (tỉ lệ 1/300).
2.2. Những biểu hiện của lỗ tiểu thấp
Lỗ tiểu nằm thấp so với vị trí bình thường ở đỉnh quy đầu. Lỗ tiểu thấp làm cho trẻ khi đái tia nước tiểu không thẳng về phía trước mà thường lệch xuống phía dưới chân hoặc ra phía sau.

Phân loại lỗ tiểu thấp dựa vào vị trí lỗ tiểu sau khi đã sửa cho dương vật thẳng gồm 3 thể: thể trước (thể nhẹ) chiếm khoảng 50%, thể giữa (thể trung bình) chiếm khoảng 20% và thể sau (thể nặng) chiếm khoảng 30%.

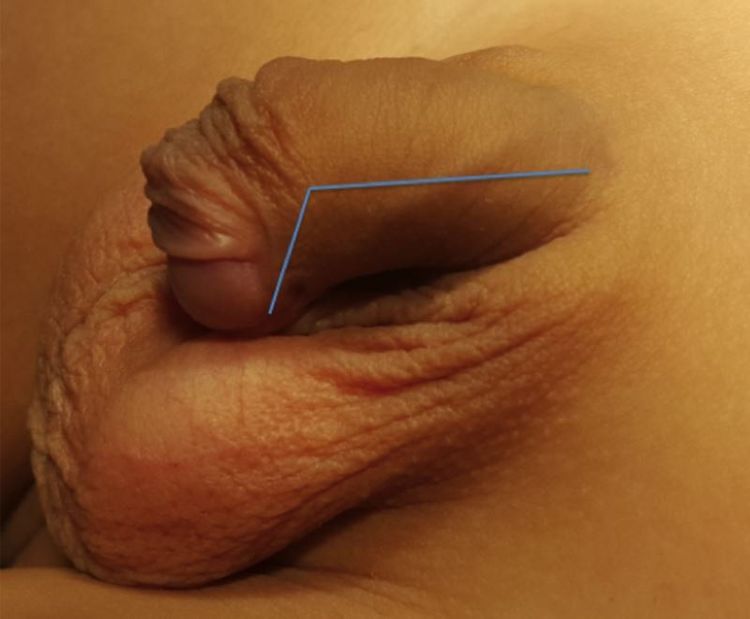

Lỗ tiểu thấp hay đi kèm theo một số bệnh cũng ở bộ phận sinh dục như tinh hoàn ẩn, thoát vị bẹn. Ngoài ra lỗ tiểu thấp thể nặng (lỗ tiểu nằm ở gần bìu) thì có thể kèm theo dị tật dương vật nằm thấp so với bìu (chuyển vị dương vật bìu), bìu chẻ đôi. Trong một số trường hợp đây còn là một biểu hiện của rối loạn phát triển giới tính (intersex).

2.3 Tật lỗ tiểu thấp gây ảnh hưởng như thế nào?
Tật lỗ tiểu thấp không gây ra khó tiểu nhưng đường dẫn nước tiểu (niệu đạo) có thể phát triển kém. Khi lỗ tiểu thấp thể nặng bé trai phải ngồi tiểu như phụ nữ. Vì vậy mức độ ảnh hưởng nặng hay nhẹ dựa trên vị trí lỗ tiểu.
Đối với tật cong dương vật nếu không điều trị thì về sau ở tuổi trưởng thành gây khó khăn trong giao hợp. Những trường hợp cong nặng cần phẫu thuật nhiều lần để chỉnh sửa.
Trong lỗ tiểu thấp, vị trí lỗ tiểu bất thường kết hợp với cong dương vật có thể dẫn tới vô sinh về sau.
2.4 Lứa tuổi thích hợp để chỉnh sửa dị tật lỗ tiểu thấp
Lứa tuổi phẫu thuật thích hợp nhất là từ 6 tháng tuổi cho đến trước 18 tháng. Nên mổ trước 18 tháng tuổi vì đứa trẻ khi lớn lên sẽ không nhớ những gì xảy ra trước lứa tuổi này, như vậy sẽ tránh mặc cảm cho bé trai về sau. Theo kết quả thống kê của nhiều nghiên cứu, đây là độ tuổi phẫu thuật cũng có tỷ lệ thành công tốt hơn so với mổ trễ. Đối với những trường hợp đặc biệt như dương vật nhỏ thì bé trai được mổ trễ hơn. Việc quyết định thời điểm phẫu thuật ở những trường hợp này là do bác sĩ chuyên khoa.
2.5 Phẫu thuật chỉnh sửa được thực hiện như thế nào?
Phẫu thuật điều trị lỗ trị lỗ tiểu thấp là cần thiết nhằm đưa lỗ tiểu về vị trí ở đỉnh quy đầu và tạo hình dáng thẳng cho dương vật, giúp bé trai không mặc cảm khi lớn lên và quan trọng nhất là nếu lỗ tiểu ở vị trí bình thường thì khả năng có con cao hơn khi lập gia đình sau này.
Phương pháp phẫu thuật điều trị bệnh được thực hiện tùy theo mức độ nặng nhẹ của dị tật. Đa số các trường hợp là chỉ cần phẫu thuật chỉnh sửa trong một lần mổ. Những trường hợp nặng cần 2 lần mổ.
Phẫu thuật lỗ tiểu thấp là phẫu thuật tạo hình khó nên có thể xảy ra biến chứng như rò, hẹp niệu đạo (đường tiểu), túi thừa niệu đạo... sau mổ. Rò niệu đạo hay gặp nhất (10 - 30%). Khi có rò xảy ra, cần chờ 6 tháng sau mổ lại để vá lỗ rò.
Thời gian nằm viện: tùy theo bệnh thuộc dạng nhẹ hay nặng mà thời gian nằm viện dài hay ngắn, dạng nhẹ từ 5-7 ngày, dạng nặng 12-14 ngày.
Trẻ cần được tái khám định kỳ theo hẹn của bác sỹ, thời gian khám lại tuỳ thuộc vào thể bệnh, phương pháp phẫu thuật của từng trường hợp cụ thể.
3. Thoát vị bẹn, Tràn dịch màng tinh hoàn, Nang thừng tinh
Thoát vị bẹn trẻ em, nang thừng tinh hay tràn dịch màng tinh hoàn là các biểu hiện bệnh khác nhau của cùng một tình trạng “còn ống phúc tinh mạc”. Cả 3 bệnh này đều có cùng cơ chế bệnh sinh, nguyên nhân, tuy nhiên về dịch tễ học, tỷ lệ mắc, và những nguy cơ lại khác nhau.
Tràn dịch màng tinh hoàn hay nang nước thừng tinh là tình trạng xuất hiện nước ở trong ống phúc tinh mạc làm cho vùng bẹn bìu bị phồng lên.
Hiện nay, cơ chế của việc ống phúc tinh mạc không được đóng lại hoàn toàn được giải thích theo nhiều cách khác nhau và vẫn chưa rõ ràng.
Nguy cơ lớn nhất là tình trạng thoát vị bẹn nghẹt, dẫn đến hoại tử ruột và thủng, viêm phúc mạc, nhiễm trùng huyết, có thể đe dọa đến tính mạng, nhất là ở trẻ em. Thoát vị bẹn nghẹt được coi như là tình trạng cấp cứu. Nếu được phẫu thuật giải phóng kịp thời, sự tưới máu sẽ được hồi phục, ruột sẽ trở lại như bình thường, không phải cắt đi đoạn ruột hoại tử. Chính vì vậy, các gia đình phát hiện ra trẻ có triệu chứng đau liên tục vùng bẹn bìu, cần phải đề phòng thoát vị bẹn nghẹt và đưa ngay đến cơ sở cấp cứu.
Ở trẻ trai, áp lực trong thừng tinh gây ra bởi bao thoát vị nghẹt còn làm giảm lượng máu đến tinh hoàn.
Ở trẻ gái, buồng trứng hoặc vòi trứng có thể chui xuống bao thoát vị và bị nghẹt ở đây. Nghẹt buồng trứng cũng là 1 trường hợp cấp cứu, gây ra đau vùng bẹn và thiếu máu nuôi buồng trứng. Tuy nhiên nó không gây ra tình trạng nhiễm trùng nguy hiểm như là hoại tử thủng ruột.
Tỉ lệ gặp phải thoát vị bẹn là khoảng 10-20 trường hợp trên 1000 trẻ sinh đủ tháng, những trẻ sinh non dễ bị hơn. Bên phải thường gặp hơn bên trái, khoảng 10% là bị cả 2 bên.
Thoát vị bẹn gặp ở trẻ trai nhiều gấp 6 lần ở trẻ gái. Ở trẻ gái, nghẹt buồng trứng và vòi trứng thường gặp hơn nghẹt ruột. Chính vì thế, tỉ lệ chung nghẹt ruột ở trẻ trai cao hơn trẻ gái.
Tỷ lệ phát hiện còn ống phúc tinh mạc giảm dần theo tuổi. Ở trẻ sơ sinh, 80-90% trẻ đẻ ra vẫn còn ống phúc tinh mạc. Thoát vị bẹn gặp nhiều hơn gấp 20 lần ở trẻ đẻ non có cân nặng dưới 1500g so với trẻ đủ tháng. Khi mổ tử thi, người ta thấy khoảng 30% người lớn vẫn còn ống phúc tinh mạc. Nguyên nhân vì sao mà chỉ có 1 số ít ống phúc tinh mạc phát triển thành thoát vị bẹn hay tràn dịch màng tinh hoàn, nang thừng tinh vẫn chưa được hiểu rõ.
Cách nhận biết: Bẹn bìu to hơn bình thường, không cân đối, có thể đau hoặc không, thay đổi thể tích khi nằm, khi tăng áp lực ổ bụng (rặn, khóc, chạy nhảy,...).
Thời điểm phẫu thuật: Tràn dịch màng tinh hoàn và nang thừng tinh: sau 1 tuổi. Thoát vị bẹn: Mổ càng sớm càng tốt để phòng ngừa nguy cơ nghẹt ruột, đối với trẻ gái thì càng phải mổ sớm vì nếu thoát vị là loa vòi hặc buồng trứng thì dễ nghẹt vì không có nhu động.
Tái khám sau 1 tuần, 1 tháng, 3 tháng, 6 tháng và 12 tháng sau mổ.
4. Tinh hoàn ẩn (tinh hoàn không sờ thấy)
4.1. Tinh hoàn ẩn là gì ?
Tinh hoàn không sờ thấy ở vị trí bình thường (bìu).
Là bất thường bẩm sinh hệ sinh dục phổ biến nhất ở trẻ em. Việc hiểu được quá trình di chuyển của tinh hoàn cũng như biến chứng của tinh hoàn ẩn sẽ giúp bố mẹ trẻ có được quyết định đúng đắn khi điều trị.
Cùng với sự phát triển của thai nhi, tinh hoàn di chuyển từ trong ổ bụng xuống bìu tại thời điểm ngay trước khi sinh ra. Nhưng vì một số nguyên nhân, quá trình này bị ảnh hưởng, dẫn đến tình trạng đứa trẻ đẻ ra bị ẩn tinh hoàn, hay nói chính xác hơn đó là tinh hoàn chưa xuống bìu.

Ẩn tinh hoàn là bất thường bẩm sinh phổ biến nhất ở hệ sinh dục của trẻ em, xảy ra ở 30% số trẻ trai đẻ non và khoảng 4% trẻ đủ tháng.
Trong vòng 6 tháng sau sinh, tinh hoàn có thể tiếp tục quá trình di chuyển và xuống đến đúng vị trí trong bìu. Tuy nhiên, chỉ một nửa trong số tinh hoàn bị ẩn tinh hoàn có thể tự di chuyển trong thời kì này. Nếu sau 6 tháng mà tinh hoàn chưa đúng vị trí của nó, trẻ cần phải được điều trị.
Nếu không, sự phát triển của tinh hoàn sẽ bị giới hạn, về lâu về dài có thể ảnh hưởng đến khả năng sinh sản, thậm chí tinh hoàn có thể bị ác tính hóa.
4.2 Chẩn đoán
Bố mẹ thường thấy bìu 2 bên của trẻ không đều. Nếu nghi ngờ, cần đến ngay cơ sở y tế chuyên khoa ngoại nhi để khám. Cần lưu ý là, 70% số tinh hoàn không ở trong bìu có thể được sờ thấy bởi các bác sĩ chuyên khoa ngoại nhi chỉ cần bằng cách khám lâm sàng. 30% còn lại, không thể xác định được vị trí của tinh hoàn, nó có thể có – ở rất sâu, thậm chí ở trong ổ bụng hoặc cũng có thể không có tinh hoàn.
- Một trường hợp bệnh lý khác, đó là tinh hoàn lúc sờ thấy ở bìu, có lúc lại không sờ thấy. Trường hợp này người ta gọi là “tinh hoàn lò xo”, tinh hoàn di động lên lên xuống xuống giữa bìu và bẹn. Thông thường, “tinh hoàn lò xo” không cần phải điều trị, nhưng cần phải được khám và theo dõi thường xuyên vì khi trẻ lớn lên, độ co dãn của “lò xo” không phát triển theo, dẫn đến ẩn tinh hoàn thực sự.
4.3. Điều trị
Nếu tinh hoàn của trẻ không thể sờ thấy ở bìu sau 6 tháng, cần phải đưa trẻ đến các cơ sở chuyên khoa ngoại nhi khám và điều trị. Phương pháp điều trị cơ bản và hiệu quả nhất đó là phẫu thuật hạ tinh hoàn xuống bìu.
4.4. Vì sao phải phẫu thuật
Việc phẫu thuật là rất cần thiết, vì các lý do như sau:
- Nhiệt độ cơ thể cao có thể hạn chế sự phát triển của tinh hoàn, ảnh hưởng đến chức năng sinh tinh của tinh hoàn, có thể gây vô sinh trong tương lai.
- Tinh hoàn ở không đúng vị trí của nó có nguy cơ ác tính hóa cao hơn rất nhiều lần tinh hoàn bình thường
- Tinh hoàn ở trên cao dễ bị ảnh hưởng bởi chấn thương hoặc tình trạng xoắn tinh hoàn
- Bìu hai bên không đối xứng gây ảnh hưởng đến tâm lý của trẻ
- Đôi khi xảy ra thoát vị bẹn do nguyên nhân tinh hoàn không di chuyển, lỗ bẹn không được đóng kín.
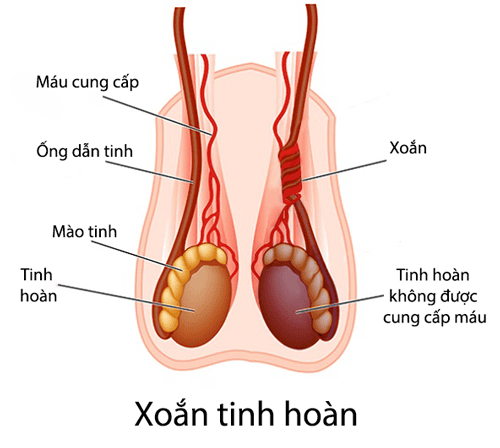

4.5. Tiên lượng
Các nghiên cứu đã chỉ ra rằng, ẩn tinh hoàn một bên hầu như không ảnh hưởng gì đến khả năng sinh sản cũng như nội tiết tố nam. Tuy nhiên, mặc dù đã được phẫu thuật, bệnh nhân vẫn cần được theo dõi và khám lại định kì bởi các bác sĩ chuyên khoa ngoại nhi.
5. Thoát vị rốn
5.1 Thoát vị rốn là gì?
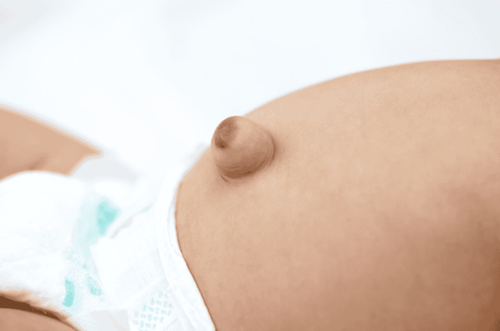
Thoát vị xảy ra khi tổ chức hay một phần nội tạng lồi ra khỏi vị trí bình thường của nó trong cơ thể. Thoát vị rốn xảy ra khi nội tạng trong ổ bụng chui ra ngoài, tạo thành một khối lồi tại vùng rốn. Khối thoát vị có thể chứa dịch, một phần nội tạng ví dụ như ruột, hoặc các tổ chức khác từ ổ bụng.
Kinh nghiệm đặt đồng xu. Tuy nhiên, các nghiên cứu khoa học cho thấy, phương pháp này không mang lại hiệu quả.
Thoát vị rốn xảy ra thường xuyên nhất ở các bé sinh non hoặc có cân nặng khi sinh thấp. Dị tật này xảy ra nhiều hơn ở các bé gái.
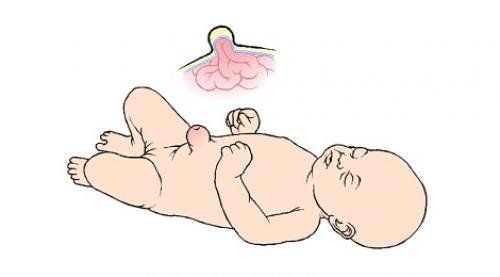
5.2 Tại sao bé bị thoát vị rốn?
Trẻ được sinh ra với dây rốn gắn ở bụng. Dây rốn đi vào cơ thể qua một lỗ nhỏ trong cơ thành bụng và được cắt sau khi bé chào đời.
Trong vòng 1-2 tuần sau khi sinh, cuống rốn teo dần và rụng đi, vết thương tự lành và tạo nên rốn của trẻ.
Lỗ ở thành bụng nơi dây rốn đi qua sẽ tự đóng lại. Thoát vị rốn xảy ra khi các cơ bụng đóng không kín.
5.3 Thoát vị rốn thường được phát hiện khi nào?
Khi bé khóc, ho, ưỡn người để đi ngoài hay khi bé ngồi dậy. Khối này có thể nhỏ đi hoặc biến mất khi bé thư giãn. Thoát vị rốn thường không gây đau.
- Biến chứng
Thoát vị rốn ở trẻ nhỏ hiếm khi gây biến chứng. Tuy nhiên đôi khi một đoạn quai ruột có thể bị kẹt trong túi thoát vị và không thể đẩy ngược trở lại ổ bụng sẽ gây đau ở vùng rốn và tổn thương mô ruột, nặng có thể dẫn tới hoại tử ruột, nhiễm trùng lan tỏa trong ổ bụng, đe dọa tính mạng.

- Thoát vị rốn được điều trị thế nào?
Đa số trường hợp bệnh sẽ tự khỏi khi bé được 1 tuổi. Khi bé lớn lên, cơ thành bụng khỏe hơn và có thể đóng kín lỗ hổng thành bụng, thoát vị sẽ tự mất đi (thường là khi bé lên 1 tuổi). Trong một số trường hợp thoát vị chỉ mất đi sau 4-5 tuổi.
Phẫu thuật thường được chỉ định cho những trường hợp khối thoát vị rất lớn và gây đau đớn, hoặc:
- Dọa nghẹt hay nghẹt
- To lên khi bé được 1 hoặc 2 tuổi.
- Không mất đi khi bé lên 4.
Khi mổ, bác sĩ sẽ rạch một đường nhỏ tại chân rốn. Tổ chức thoát vị được đưa trở lại vào ổ bụng, lỗ hở ở thành bụng được đóng lại.
Phòng bệnh: Không có cách gì ngăn ngừa chứng thoát vị rốn, ngoại trừ cố gắng tránh sinh non.
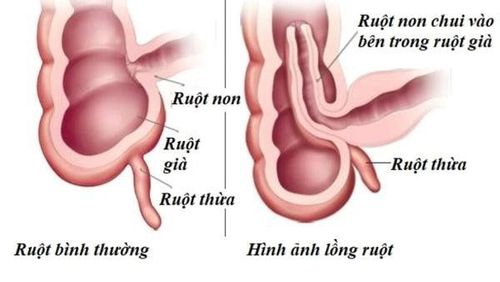
6. Lồng ruột cấp
Lồng ruột là trạng thái bệnh lý trong đó khúc ruột trên chui vào trong lòng khúc ruột dưới gây tình trạng tắc nghẽn cơ học của đường tiêu hóa.
Lồng ruột là một cấp cứu ngoại nhi thường gặp và là nguyên nhân gây tắc ruột ở trẻ nhỏ. Lồng ruột ở trẻ bú mẹ hầu hết là cấp tính, diễn biến hoại tử ruột nhanh. Lồng ruột ở trẻ lớn phần nhiều ở thể bán cấp và mạn tính.

Ở trẻ lớn, nguyên nhân thường do cơ học: túi thường Meckel, polyp trong lòng ruột, các loại u ác tính, u máu trong lòng ruột, ruột đôi, nhân tụy lạc chỗ. Một trong các tình trạng bệnh lý có thể gặp là u lympho biểu hiện ở thành ruột.
Lồng ruột ở trẻ nhỏ thường là lồng ruột tự phát, chưa rõ nguyên nhân, chiếm tỷ lệ từ 75 – 90%. Một số giả thuyết đưa ra đó là:
- Nguyên nhân thần kinh thể dịch: ở trẻ bú mẹ, do hoạt động trội lên của dây thần kinh X (dây thần kinh số mười) gây tăng nhu động ruột, dẫn tới lồng ruột.
- Do virus, vi khuẩn: khi cơ thể bị lây nhiễm, các hạch viêm phát triển, manh tràng bị phù nề, tăng nhu động ruột dễ dẫn tới lồng ruột.
- Yếu tố giải phẫu: Ở trẻ dưới 4 tháng tuổi, kích thước hồi tràng và manh tràng chênh nhau không đáng kể, từ tháng thứ 4 đến tháng 12, manh tràng phát triển nhanh hơn hồi tràng và có sự khác nhau về nhu động, tạo điều kiện thuận lợi cho loại lồng ruột hay gặp là lồng hồi manh tràng
Hậu quả lồng ruột gây nên các thương tổn tùy theo tính chất và thời gian kể từ khi xuất hiện
- Tắc nghẽn đường tiêu hóa: gây nên các triệu chứng đau bụng cơn, nôn, trướng bụng, bí trung đại tiện
- Ứ trệ tuần hoàn đến và đi nuôi dưỡng đoạn ruột bị lồng: gây tình trạng ứ máu, chảy máu vào lòng ruột, gây hiện tượng ỉa phân nhầy máu
- Thời gian kéo dài gây hoại tử đoạn ruột lồng
Dấu hiệu chẩn đoán:
- Đau bụng cơn: đột ngột, dữ dội, ưỡn người khóc thét từng cơn, thời gian giữa các cơn đau kéo dài từ 15 – 30 phút, các cơn mau dần.
- Nôn: xuất hiện cùng với các cơn đau, nôn ra sữa hoặc thức ăn mới. Nếu nôn ra dịch vàng có nghĩa là thời gian khởi phát đã từ lâu.
- Đại tiện ra máu: số lượng ít, khoảng 10h sau triệu chứng đau bụng đầu tiên. Dấu hiệu ỉa máu sớm thường gặp ở trẻ nhỏ. Nếu đại tiện ra máu sớm dưới 5h và ra máu nhiều thì khối lồng thường chặt, tiên lượng nặng.
- Khám bụng: do trẻ đau, khó sờ thấy khối lồng. Để tìm được khối lồng phải khám nhẹ nhàng khi bệnh nhân nằm yên và ngoài cơn đau. Nếu bụng chướng, ấn đau là lồng ruột muộn đã có biến chứng.
- Thăm trực tràng: có thể có máu theo tay, bóng trực tràng rỗng, có thể sờ thấy đầu khối lồng.
- Bệnh nhân đến muộn có dấu hiệu rối loạn nước điện giải, hoặc trong tình trạng sốc
- Dấu hiệu toàn thân: trường hợp bệnh nhân đến muộn có dấu hiệu rối loạn nước điện giải, hoặc trong tình trạng sốc.
Ở trẻ lớn: biểu hiện lồng ruột bán cấp hoặc mạn tính
- Đau bụng: thường là triệu chứng chính đến khám, đau kéo dài từng đợt, các cơn đau thưa ít, vài cơn đau mỗi ngày, vẫn trung tiện hoặc đại tiện được. Có thể một vài đợt trong một khoảng thời gian dài.
- Nôn hoặc buồn nôn: xuất hiện cùng với cơn đau.
- Đại tiện máu: thường ít gặp ở trẻ lớn
- Khối lồng: khả năng sờ thấy cao hơn ở trẻ nhỏ
- Toàn trạng: mệt mỏi, kém ăn, có thể gầy sút.
Bệnh nhân đến muộn có dấu hiệu rối loạn nước điện giải, hoặc trong tình trạng sốc
Điều trị:
- Tháo lồng bằng hơi : Bơm hơi qua hậu môn, đại tràng, qua ruột non
- Mổ tháo lồng bằng tay
- Phẫu thuật nội soi tháo lồng
Bệnh viện Đa khoa Quốc tế Vinmec là một trong những bệnh viện không những đảm bảo chất lượng chuyên môn với đội ngũ y bác sĩ, hệ thống trang thiết bị công nghệ hiện đại mà còn nổi bật với dịch vụ khám, tư vấn và chữa bệnh toàn diện, chuyên nghiệp; không gian khám chữa bệnh văn minh, lịch sự, an toàn và tiệt trùng tối đa.
Tài liệu tham khảo
- Sean Primley and Duncan Wilcox. Hypospadias. Operative pediatric surgery. Edited by McGraw-Hill. Mosby 2014, pp. 790-799
- Lỗ tiểu thấp. Pháp đồ điều trị nhi khoa. Bệnh viện nhi đồng 1. Nhà xuất bản Y học, 2013, tr. 1140-1145
XEM THÊM:
- Phẫu thuật hẹp bao quy đầu diễn ra thế nào?
- Thoát vị bẹn trẻ em: Nguyên nhân, triệu chứng, chẩn đoán và điều trị
- Lồng ruột: Nguyên nhân, triệu chứng, chẩn đoán và điều trị
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.