Bài viết của Thạc sĩ, Bác sĩ Trương Văn Trí - Trưởng Đơn nguyên Phẫu thuật thần kinh chức năng - Khoa Ngoại tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
Động kinh thùy thái dương ảnh hưởng đến chức năng xử lý cảm xúc, trí nhớ ngắn hạn của con người. Người bệnh mắc bệnh lý này sẽ xuất hiện các triệu chứng: hưng phấn, sợ hãi, lo lắng,... Vậy việc chẩn đoán và điều trị động kinh thái dương này diễn ra như thế nào?
1. Động kinh thái dương là gì?
Động kinh thuỳ thái dương (temporal epilepsy) là động kinh cục bộ phổ biến nhất, trung bình trong 10 người bị động kinh cục bộ thì có 6 người bị động kinh thuỳ thái dương. Các cơn động kinh (seizures) trong động kinh thuỳ thái dương có liên quan đến 1 hoặc 2 thuỳ thái dương của não bộ. Có hai loại động thuỳ kinh thái dương:
- Động kinh thuỳ thái dương giữa (mesial temporal epilepsy) liên quan đến các cấu trúc giữa của thuỳ thái dương. Các cơn động kinh thường bắt đầu từ hồi hải mã hoặc khu vực quanh hồi hải mã. Loại động kinh này chiếm 80% các loại động kinh thuỳ thái dương.
- Động kinh thuỳ thái dương bên (lateral temporal epilepsy) liên quan đến cấu trúc bên của thuỳ thái dương.
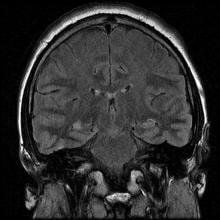
Động kinh thuỳ thái dương giữa thường bắt đầu vào lúc 10 hoặc 20 tuổi, nhưng có thể khởi phát ở mọi lứa tuổi. Động kinh thuỳ thái dương giữa thường liên quan đến những thay đổi hoặc bất thường ở thuỳ thái dương. Một trong những bất thường phổ biến nhất là sẹo ở thùy thái dương giữa, được gọi là chứng xơ cứng hồi hải mã (hippocampal sclerosis) (sclerosis có nghĩa là cứng hoặc sẹo). Trên hình ảnh chụp cộng hưởng từ MRI, hồi hải mã ở một bên, hoặc cả hai bên bị teo lại.
2. Biểu hiện lâm sàng
Cơn động kinh trong động kinh thuỳ thái dương có thể biểu hiện dưới dạng các cơn tiền triệu (auras) và suy giảm nhận thức khu trú.
Auras là những triệu chứng đầu tiên của cơn động kinh. Biểu hiện phổ biến nhất là cảm giác ký ức ảo giác (còn gọi là déjà-vu: có cảm giác quen thuộc với một sự việc hoặc môi trường mà thực tế chưa hề trải qua) hoặc khó chịu ở dạ dày. Cảm giác sợ hãi, lo lắng, cảm giác dâng trào từ dạ dày đến ngực hoặc cổ họng, nôn nao, bồn chồn kèm theo buồn nôn là những hiện tượng thường gặp khác. Một số người có thể cảm nhận được mùi bất thường. Triệu chứng này càng gợi ý cao khả năng bệnh nhân có tổn thương hoặc khối u ở vùng hải mã. Đôi khi auras có thể rất khó diễn tả.
Cơn động kinh suy giảm nhận thức khu trú (focal impaired awareness seizures) còn được gọi là cơn động kinh phức tạp bán phần (complex partial). Trong cơn động kinh dạng này, người bệnh có thể có biểu hiện nhìn sững, mất ý thức hoặc lẫn lộn về những gì đang diễn ra xung quanh, mân mê các ngón tay hoặc chép môi. Các cơn động kinh kéo dài từ 30 giây đến vài phút.
Có thể có tư thế hoặc cử động bất thường ở cánh tay. Một số người nói ngọng nghịu hoặc mất khả năng nói, các vấn đề về ngôn ngữ thường xảy ra nếu cơn động kinh đến từ thùy thái dương ưu thế.
Cơn động kinh khu trú có thể chuyển thành cơn co cứng co giật toàn thân. Một số người cũng có thể bị co giật kéo dài. Các cơn động kinh có thể lặp đi lặp lại hoặc kéo dài, tình trạng này được gọi là trạng thái động kinh.
Các cơn động kinh trong động kinh thùy thái dương bên thường bắt đầu với auras về thính giác, chẳng hạn như tiếng vo ve hoặc nghe thấy một âm thanh cụ thể.
3. Yếu tố nguy cơ dẫn đến động kinh thuỳ thái dương
- Chấn thương sọ não, nhiễm trùng (chẳng hạn như viêm não hoặc viêm màng não)
- Những thay đổi trong cấu trúc của thùy thái dương, chẳng hạn như dị dạng hoặc u não
- Yếu tố nguy cơ phổ biến nhất là co giật do sốt.
- Khoảng 2 trong số 3 người bị động kinh thái dương có tiền sử bị sốt co giật.
- Ba trong số 4 người trong số này có cơn co giật do sốt hoặc kéo dài hoặc có các đặc điểm phức tạp.
- Tuy nhiên, điều quan trọng cần lưu ý là đa số những người bị sốt co giật không phát triển thành động kinh thuỳ thái dương.
4. Chẩn đoán động kinh thuỳ thái dương
Động kinh thùy thái dương là một chẩn đoán dựa trên lâm sàng. Điều này có nghĩa là cần kết hợp một số yếu tố với nhau để đi đến chẩn đoán. Một xét nghiệm duy nhất không thể chẩn đoán động kinh thuỳ thái dương. Các xét nghiệm cần làm cho bệnh nhân động kinh là chụp MRI não để tìm những bất thường ở thùy thái dương và đo điện não đồ (thường sẽ thấy sóng nhọn ở đỉnh hoặc phía trước của thùy thái dương).
5. Điều trị động kinh
Động kinh là bệnh lý biểu hiện bởi các cơn động kinh tái phát, thường là tự phát. Nếu không điều trị, các cơn động kinh có thể dẫn đến chấn thương do ngã, suy giảm trí nhớ và nhận thức, hoặc thậm chí tử vong.
5.1. Điều trị bằng thuốc
Lựa chọn đầu tay trong điều trị động kinh là thuốc chống động kinh (antiepileptic drug) (AED). Nhiều bệnh nhân động kinh thùy thái dương có thể kiểm soát được cơn động kinh bằng AED. Tuy nhiên, khoảng 1/3 bệnh nhân bị động kinh vẫn bị co giật mặc dù đã sử dụng nhiều AED. Nếu đã sử dụng 2 AED thích hợp, đơn độc hoặc kết hợp, mà không kiểm soát được các cơn co giật, thì bệnh nhân xem như kháng trị với thuốc và không thể kiểm soát các cơn co giật bằng nội khoa đơn thuần. Bệnh nhân kháng trị nên được giới thiệu đến trung tâm động kinh để xem xét khả năng phẫu thuật nhằm chấm dứt hoặc làm giảm tần suất các cơn co giật.
5.2. Phẫu thuật
Đối với động kinh không thể kiểm soát bằng thuốc, thì phẫu thuật có thể là một lựa chọn. Nếu chụp MRI cho thấy tổn thương ở thùy thái dương và điện não đồ cho thấy các cơn động kinh bắt đầu ở khu vực có tổn thương đó, thì động kinh có thể được chữa khỏi bằng phẫu thuật. Trong trường hợp cần thiết, có thể tiến hành các xét nghiệm khác để xác định ổ động kinh như từ não đồ (magnetoencephalography), PET scan, SPECT, hoặc đo điện não đồ xâm lấn. Tuy nhiên đây là những xét nghiệm và kỹ thuật cao cấp, không dễ tiếp cận ở các nước đang phát triển.
Phẫu thuật có thể giúp 70-80% bệnh nhân động kinh thuỳ thái dương do xơ hoá hồi hải mã hết co giật và không để lại di chứng nghiêm trọng sau mổ (hình 2).

Nếu phẫu thuật không thể thực hiện được hoặc không hiệu quả, có thể áp dụng phương pháp điều biến thần kinh (neuromodulation) như kích thích dây thần kinh phế vị (hình 3) hoặc điều biến thần kinh đáp ứng (responsive neurostimulation). Mục đích của điều biến thần kinh là để giảm tần suất co giật (30-50%), phương pháp này rất hiếm khi giúp hết co giật.

6. Một số lưu ý trong điều trị động kinh
- Bệnh nhân động kinh không đáp ứng với 2 hoặc nhiều hơn 2 loại thuốc động kinh được xem là động kinh kháng trị và nên được đánh giá ở trung tâm động kinh để xem xét khả năng phẫu thuật cho bệnh nhân.
- Bằng chứng khoa học cho thấy phẫu thuật có hiệu quả tốt trong điều trị động kinh thuỳ thái dương giữa.
- Điều biến thần kinh để điều trị động kinh hiếm khi giúp bệnh nhân hết co giật, mục đích chính của phương pháp này làm giảm tần suất co giật.
Tài liệu tham khảo:
- Kyle I. Swanson et al., Epilepsy, Functional Neurosurgery, and Pain, Operative Neurosurgery, Volume 17, Issue Supplement_1, August 2019, Pages S209–S228.
- Epilepsy Foundation, Temporal Lobe Epilepsy, epilepsy.com
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.