Bài được viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Bác sĩ nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Viêm loét đại trực tràng chảy máu là bệnh lý viêm ruột mãn tính tác động đến đại tràng với cơ chế bệnh sinh chưa thật sự rõ ràng. Điều trị viêm loét đại trực tràng chảy máu có hai giai đoạn là tấn công và duy trì. Sau khi hết giai đoạn tấn công (các triệu chứng lâm sàng có thể đã được cải thiện), bệnh nhân có thể giảm liều dần đến liều duy trì. Vậy, thuốc nào nên được lựa chọn để điều trị duy trì viêm loét đại tràng chảy máu?
1. Chẩn đoán xác định viêm loét đại tràng chảy máu
Chẩn đoán xác định viêm loét đại tràng chảy máu dựa vào nhiều yếu tố bao gồm triệu chứng lâm sàng, xét nghiệm, đặc điểm hình ảnh nội soi và mô bệnh học:
- Triệu chứng lâm sàng (các triệu chứng xuất hiện ít nhất 4 tuần): Tiêu chảy, đại tiện ra máu số lượng ít hoặc nhiều, đau bụng trong hoặc xung quanh thời gian đại tiện. Cần loại trừ các bệnh lý nhiễm trùng đường tiêu hóa.
- Xét nghiệm: Thiếu máu thiếu sắt, tăng tiểu cầu, giảm albumin máu, các tự kháng thể (DANCA), tăng calprotectin trong phân.
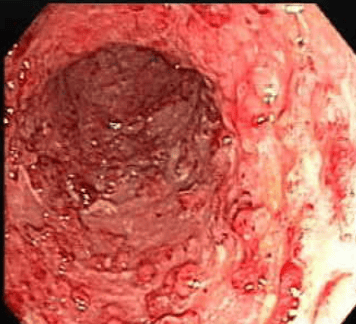
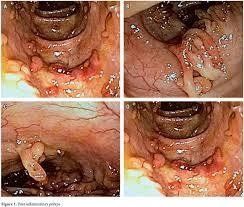
- Đặc điểm hình ảnh nội soi đại trực tràng: Tổn thương viêm lan tỏa đặc trưng tại trực tràng. Sau đó, lan dần lên các đoạn phía trên của đại tràng với các đặc điểm như mất mạng lưới hình thái mao mạch, mất nếp gấp đại tràng, niêm mạc phù nề, xung huyết, xuất tiết, có nhiều trợt loét, loét trên bề mặt, dễ chảy máu khi bơm hơi hoặc chạm đèn, rỉ máu thật sự. Những trường hợp viêm mạn tính lâu ngày có thể thấy hình ảnh giả polyp.
- Đặc điểm mô bệnh học: Tăng thâm nhập bạch cầu đơn nhân ở lớp màng liên kết biểu mô, sự biến mất của tế bào hình đài bài tiết mucin, các khe tuyến méo mó, chia nhánh, teo, vi áp xe ở khe tuyến.
2. Nguyên tắc điều trị và đánh giá đáp ứng điều trị
Lựa chọn phương thức điều trị phụ thuộc vào mức độ nặng, mức độ lan rộng của tổn thương và đặc điểm riêng của từng bệnh nhân như tần suất tái phát, diễn biến bệnh, đáp ứng với các thuốc điều trị trước đó, tác dụng phụ khi điều trị. Tuổi khởi phát, các biểu hiện ngoài đường tiêu hóa và thời gian mắc bệnh cũng là những yếu tố quan trọng. Tổng thể các yếu tố này giúp phân nhóm bệnh nhân bao gồm nhóm bệnh nhân nặng cần điều trị nội trú và nhóm bệnh nhân mức độ bệnh từ nhẹ đến trung bình có thể quản lý ngoại trú.
Sử dụng phân loại Truelove và Witts trong thực hành lâm sàng đã được kiểm chứng và hiện là chỉ số được áp dụng rộng rãi. Ở một số nơi, có thể thay thế tốc độ máu lắng > 30mm/giờ bằng chỉ số CRP > 30mg/l. Để đánh giá mức độ hoạt động của bệnh, một số hướng dẫn sử dụng thang điểm Mayo được xây dựng trên các yếu tố số lần đại tiện, chảy máu trực tràng, hình ảnh nội soi và đánh giá chung. Trong đó, nếu không có kết quả nội soi, sử dụng điểm Mayo không đầy đủ vẫn có ý nghĩa lâm sàng. Trong quá trình theo dõi, việc định nghĩa đáp ứng điều trị, lui bệnh cũng như tình trạng kháng trị có ý nghĩa quan trọng trong tối ưu hóa và thay đổi phương thức điều trị.
3. Thuốc lựa chọn điều trị duy trì bệnh viêm loét đại tràng chảy máu
3.1. Mục tiêu điều trị duy trì và các yếu tố tiên lượng tái phát
Mục tiêu của điều trị duy trì là kéo dài thời gian lui bệnh mà không cần sử dụng steroid cả trên tiêu chí lâm sàng và tổn thương trên nội soi. Tái phát trên lâm sàng được định nghĩa là khi bệnh nhân tăng số lần đại tiện hoặc xuất hiện đại tiện ra máu trở lại và sau đó được khẳng định bằng kết quả nội soi.
Lựa chọn thuốc điều trị duy trì phụ thuộc vào mức độ lan rộng của bệnh, tiến triển bệnh (tần suất và mức độ nặng của các đợt bùng phát), các loại thuốc đã sử dụng, mức độ đáp ứng và tác dụng không mong muốn. Một số yếu tố đã được chứng minh có liên quan đến tình trạng tái phát ở bệnh nhân viêm loét đại tràng chảy máu bao gồm: Thời gian lui bệnh của đợt điều trị trước ngắn, tần suất các đợt bùng phát mau hơn, bệnh nhân có các triệu chứng ngoài đường tiêu hóa, chế độ ăn ít chất xơ, tuổi trẻ, kết quả mô bệnh học có hình ảnh thâm nhiễm tế bào plasma ở màng đáy.
Tuân thủ điều trị cũng là một yếu tố quan trọng cần khai thác. Những bệnh nhân chỉ sử dụng < 80% lượng thuốc 5 - ASA được kê đơn trong quá trình điều trị duy trì có nguy cơ tái phát cao gấp 5 lần. Một phân tích gộp cũng đã xác định một số yếu tố tiên lượng nguy cơ phải phẫu thuật cắt đại tràng cao hơn ở những bệnh nhân nam, bệnh tổn thương lan tỏa toàn bộ đại tràng, cần điều trị corticosteroid và phải điều trị nội trú. Làm lành được các tổn thương niêm mạc đại trực tràng giúp giảm nguy cơ phải phẫu thuật, tăng tỉ lệ lui bệnh trên lâm sàng và tỉ lệ lui bệnh không sử dụng steroid.
3.2. Các thuốc lựa chọn điều trị duy trì
Các lựa chọn điều trị duy trì bao gồm điều trị tăng dần từng bước với aminosalicylate đường uống/tại chỗ, phối hợp thiopurine, thuốc anti-TNF hoặc vedolizumab.
Aminosalicylate:
Mesalamine là lựa chọn đầu tay trong điều trị duy trì với những bệnh nhân đạt được đáp ứng khi điều trị mesalamine hoặc steroid đường uống tại chỗ. Mesalamine tại chỗ là phác đồ đầu tay trong điều trị duy trì với viêm trực tràng khu trú hoặc viêm đại tràng trải.
Có thể lựa chọn phối hợp mesalamine đường uống và tại chỗ là phác đồ thứ hai trong điều trị duy trì.
Liệu sử dụng: Đường uống 2g/ngày, tại chỗ ở trực tràng là 3g/tuần. Mặc dù sulphasalazine có hiệu quả ngang bằng hoặc nhỉnh hơn một chút, các chế phẩm mesalamine đường uống vẫn được ưu tiên lựa chọn hơn do giảm được tác dụng không mong muốn.
Thiopurine:
Được sử dụng cho bệnh nhân mức độ hoạt động bệnh từ nhẹ đến trung bình từng có đợt tái phát phải sử dụng mesalamine liều tối ưu hóa nhưng không đáp ứng hoặc không dung nạp được mesalamine.
Đối với những bệnh nhân giai đoạn tiến triển có kháng hoặc phụ thuộc steroid phải điều trị bằng cyclosporin hoặc tacrolimus, sau khi đạt được lùi bệnh, thời gian ngừng điều trị các thuốc này là trong vòng 6 tháng để giảm thiểu tác dụng không mong muốn. Đây cũng là khoảng thời gian để gối các thuốc điều hòa miễn dịch và cần thiết để những thuốc này bắt đầu có tác dụng. Azathioprine hoặc mercaptopurine được bắt đầu khi bệnh nhân vẫn đang sử dụng cyclosporine hoặc tacrolimus và steroid được giảm liều,
Thuốc anti-TNF hoặc Vedolizumab:
Bệnh nhân đáp ứng với anti-TNF giai đoạn tiến triển, có thể duy trì bằng anti-TNF có hoặc không phối hợp cùng thiopurine hoặc sử dụng thiopurine duy trì đơn thuần.
Anti - TNF hoặc vedolizumab có thể được sử dụng như liệu pháp sinh học đầu tay, Vedolizumab hiệu quả trong những trường hợp thất bại với anti-TNF và nếu bệnh nhân đáp ứng, có thể duy trì bằng vedolizumab. Những bệnh nhân viêm đại tràng nặng chưa sử dụng thiopurine có đáp ứng với steroid, cyclosporin hoặc tacrolimus, có thể lựa chọn thiopurine để duy trì lui bệnh.
Probiotic:
Một số nghiên cứu thử nghiệm lâm sàng đã chứng minh E.coli Nissle (ECN) với liều 100mg/ngày tương đương 25 x 10° vi khuẩn X4 ngày. Sau đó, tăng lên 200mg/ngày có hiệu quả tương đương 5 - ASA trong duy trì lui bệnh. Tuy nhiên, chỉ có duy nhất ECN có những dữ liệu khả quan, các probiotic khác hiện chưa có nhiều dữ liệu.

3.3. Các thuốc khác
Kháng sinh:
Ciprofloxacin không có tác dụng duy trì lui bệnh trong viêm loét đại tràng chảy máu. Metronidazole cũng chưa chứng minh được hiệu quả thật sự nên cho đến nay, chỉ định sử dụng kháng sinh để duy trì lui bệnh không được khuyến cáo.
Methotrexate:
Các nghiên cứu liên quan đến Methotrexate cho các kết quả khác biệt nhau nhiều do nhóm bệnh nhân lựa chọn không thật sự đồng nhất. Vì thế, cho đến nay, chưa có đủ bằng chứng để khuyến cáo sử dụng Methotrexate trong điều trị duy trì viêm loét đại tràng chảy máu.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.