Bài được viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Bác sĩ nội soi tiêu hóa - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park.
Nội soi tiêu hóa là phương pháp tầm soát, phát hiện chính xác các tổn thương xảy ra trong ống tiêu hóa mà các phương pháp chẩn đoán khác khó có thể phát hiện được cụ thể. Đặc biệt là đối với viêm loét đại tràng chảy máu. Bài viết dưới sẽ giúp bạn đọc hiểu rõ hơn vai trò của nội soi tiêu hóa trong đánh giá bệnh viêm loét đại tràng chảy máu.
1. Biểu hiện lâm sàng của viêm loét đại tràng chảy máu
Viêm loét đại tràng chảy máu đặc trưng bởi tổn thương viêm lan tỏa và trên bề mặt của niêm mạc đại tràng, bắt đầu từ trực tràng lan lên đến các đoạn khác của đại tràng.
Ruột non thường không thấy tổn thương, mặc dù đoạn cuối hồi tràng có thể có tổn thương viêm bề mặt. Dựa vào mức độ lan rộng của tổn thương đại tràng, có thể phân loại viêm loét đại tràng chảy máu thành các thể: Viêm trực tràng (tổn thương khu trú ở trực tràng), viêm đại tràng sigma - trực tràng hoặc đại tràng trái (lan đến góc lách) hoặc viêm đại tràng lan tỏa/toàn bộ. Mức độ lan rộng của tổn thương không chỉ liên quan đến mức độ nặng mà còn ảnh hưởng đến tiền lương và lựa chọn điều trị. Triệu chứng và diễn biến bệnh liên quan đến mức độ lan rộng và nặng của tổn thương viêm.
Các triệu chứng của bệnh thường tiến triển âm thầm mặc dù bệnh có thể xuất hiện cấp tính sau một đợt viêm đại tràng nhiễm khuẩn hoặc tiêu chảy khi đi du lịch. Tình trạng viêm trực tràng khiến đại tiện ra máu là triệu chứng thường gặp nhất của bệnh nhân. Mức độ đại tiện ra máu có thể nặng, rầm rộ hoặc vừa phải, đại tiện ra máu lẫn nhầy. Bệnh nhân có thể hay buồn đại tiện và mót rặn hoặc tăng số lần đại tiện. Đại tràng tổn thương càng lan rộng thì mức độ tiêu chảy càng nặng trong khi nếu bệnh nhân chỉ đơn thuần là viêm trực tràng, triệu chứng có thể xen kẽ giữa những đợt táo bón với những đợt đại tiện phân nhầy máu.
Đau bụng cơn trước khi đại tiện hoặc cảm giác trướng bụng sẽ gặp khi bệnh tiến triển nặng. Những trường hợp bệnh tiến triển hoặc giai đoạn tối cấp, bệnh nhân có thể xuất hiện các triệu chứng toàn thân như những cơn vã mồ hôi về đêm, sốt, nôn, buồn nôn, gầy sút cân kèm theo tiêu chảy. Ngoài ra, có thể gặp các triệu chứng ngoài đường tiêu hóa như ở mắt, da, khớp, gan.

Viêm loét trực tràng được định nghĩa là tình trạng viêm khu trú ở đoạn trực tràng và là dạng có mức độ lan rộng nhẹ nhất, chiếm từ 25 - 30% các trường hợp khi mới chẩn đoán. Bệnh nhân thường có biểu hiệu đại tiện ra máu, cảm giác cần đại tiện ngay hoặc đôi khi lại có táo bón do tình trạng luân chuyển phân chậm ở đại tràng phải. Các triệu chứng toàn thân thường hiếm gặp nhưng có thể thấy tổn thương ở da hay khớp kèm theo. Có khoảng 30 - 40% bệnh nhân viêm loét trực tràng sau đó tiến triển thêm ở các đoạn khác của đại tràng.
Viêm loét đại tràng sigma - trực tràng hay còn gọi là viêm đại tràng trái xảy ra ở 40% các trường hợp, bệnh nhân có thể có các triệu chứng xen kẽ giữa táo bón và tiêu chảy kèm theo đầy tức bụng, buồn đại tiện, đại tiện ra máu. Đau quặn bụng hố chậu trái và các triệu chứng ngoài đường tiêu hóa thường gặp hơn so với nhóm viêm loét trực tràng đơn thuần.
Viêm loét toàn bộ đại tràng được chẩn đoán khi tổn thương viêm lan đến tận đại tràng ngang hoặc đại tràng phải. Bệnh nhân thường có biểu hiện tiêu chảy, đại tiện ra máu, buồn đại tiện, đầy tức bụng, đau quặn khắp bụng hoặc khu trú. Ngoài ra, bệnh nhân nhóm này thường có gầy sút cân, các triệu chứng toàn thân, ngoài đường tiêu hóa và thiếu máu.
Phình đại tràng nhiễm độc là biến chứng nặng nhất trong viêm loét đại tràng chảy máu khi tổn thương viêm lan từ lớp niêm mạc bề mặt xuống lớp dưới niêm mạc và lớp cơ. Biến chứng này thường xảy ra ở những bệnh nhân viêm đại tràng lan tỏa hoặc viêm đại tràng ở mức độ nặng. Các biểu hiện lâm sàng bao gồm sốt, kiệt sức, đau quặn bụng dữ dội, trướng bụng, cảm giác đau tức khu trú hoặc toàn bụng.
2. 2. Vai trò của nội soi tiêu hóa trong đánh giá bệnh viêm loét đại tràng chảy máu
2.1. Nội soi đại tràng
2.1.1. Chỉ định
Hướng dẫn của ECCO năm 2017 đã khuyến cáo nội soi đại tràng có kiểm tra cả tổn thương trong hồi tràng là phương pháp thăm dò giúp khẳng định chẩn đoán đối với các bệnh lý IBD. Trong viêm loét đại tràng chảy máu, tổn thương trên nội soi ban đầu là ở vùng trực tràng gần sát với ống hậu môn. Sau đó, lan rộng dần lên trên với tính chất liên tục, đồng tâm. Ranh giới giữa vùng tổn thương và vùng niêm mạc bình thường rõ. Đôi khi có thể gặp hình ảnh tổn thương một vùng ở manh tràng hoặc không tổn thương ở trực tràng đòi hỏi phải tiến hành đánh giá tổn thương ở ruột non.
Cũng giống như trong Crohn, để đánh giá chính xác tổn thương đối với viêm loét đại tràng chảy máu, cần sinh thiết nhiều mảnh từ đoạn cuối hồi tràng và năm đoạn đại tràng (đại tràng lên, đại tràng ngang, đại tràng xuống, đại tràng sigma, trực tràng). Lý tưởng nhất là mỗi đoạn bấm hai mảnh sinh thiết bao gồm cả vùng niêm mạc bình thường và vùng tổn thương. Khi kết quả nội soi và mô bệnh học không rõ ràng, có thể tiến hành nội soi đại tràng sinh thiết lại kết hợp thêm với các thăm dò khác như nội soi đường tiêu hóa trên nếu bệnh nhân có triệu chứng, nội soi viên nang hoặc nội soi ruột non. Đối với những trường hợp bệnh tái phát, kháng trị, xuất hiện triệu chứng mới hoặc cân nhắc chỉ định phẫu thuật, cần nội soi đánh giá lại mức độ tổn thương.

2.1.2. Nhận định tổn thương
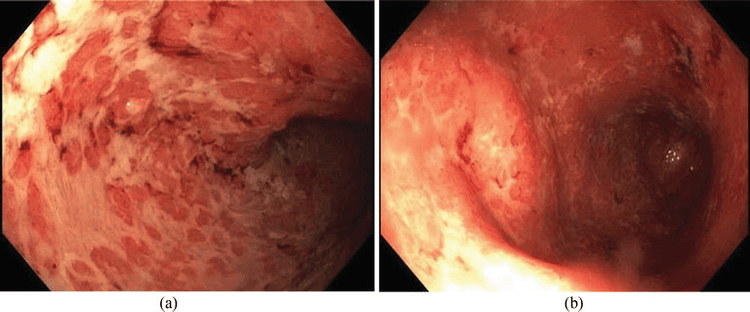
Hình ảnh tổn thương trên nội soi của viêm loét đại tràng chảy máu khá đa dạng tùy thuộc giai đoạn bệnh tiến triển và mức độ tổn thương. Các đặc điểm điển hình bao gồm:
- Mất mạng lưới mao mạch bình thường: Khi so sánh với niêm mạc đại tràng bình thường, mạng lưới mao mạch ở vùng tổn thương không rõ và không phân bố đều trong giai đoạn sớm của quá trình viêm. Khi bệnh tiến triển nặng, sẽ mất hình ảnh mạng lưới mao mạch bình thường.
- Niêm mạc xung huyết: Có nhiều mức độ từ xung huyết nhẹ đến hình ảnh giãn tất cả các mạch máu ở niêm mạc.
- Niêm mạc thổ trái ngược với niêm mạc mềm mại của đại tràng bình thường.
- Niêm mạc phù nề: Ở giai đoạn viêm cấp, niêm mạc phù nề và đôi khi nếu phù nề nhiều có thể gây hẹp lòng đại tràng nhưng không phải là tổn thương hẹp thật sự.
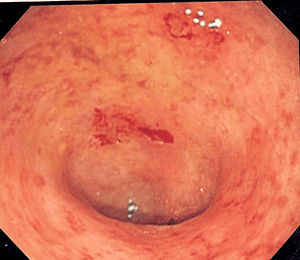
- Niêm mạc dễ chảy máu: Khi chạm đèn hoặc bơm hơi thấy dễ chảy máu, đôi khi quan sát thấy niêm mạc tự rỉ máu.

- Xuất tiết: Niêm mạc xuất tiết nhiều và tình trạng này nặng lên theo mức độ viêm của niêm mạc.
- Chảy máu thật sự: Từ niêm mạc viêm thấy chảy máu. Những trường hợp chảy máu nhiều, khó xác định được điểm chảy máu.
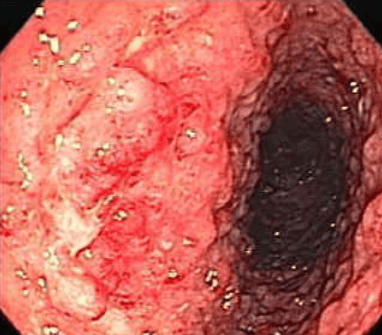
- Loét: Loét nhỏ, ở bề mặt. Những trường hợp nặng có thể thấy loét sâu và rộng với nhiều kích thước và hình thái. Đôi khi, có thể gặp loét dài như trong Crohn hoặc hình ảnh lát sỏi nếu có loét chạy dài. Tuy nhiên, niêm mạc ở xung quanh ổ loét có tính chất khác nhau. Niêm mạc quanh ổ loét bệnh nhân Crohn bình thường trong khi ở bệnh nhân viêm loét đại tràng chảy máu, niêm mạc xung huyết, thô, mất mạng lưới mao mạch. Do vậy, đặc điểm loét của Crohn là “loét đơn thuần” khác với đặc điểm “loét viêm” trong viêm loét đại tràng chảy máu.
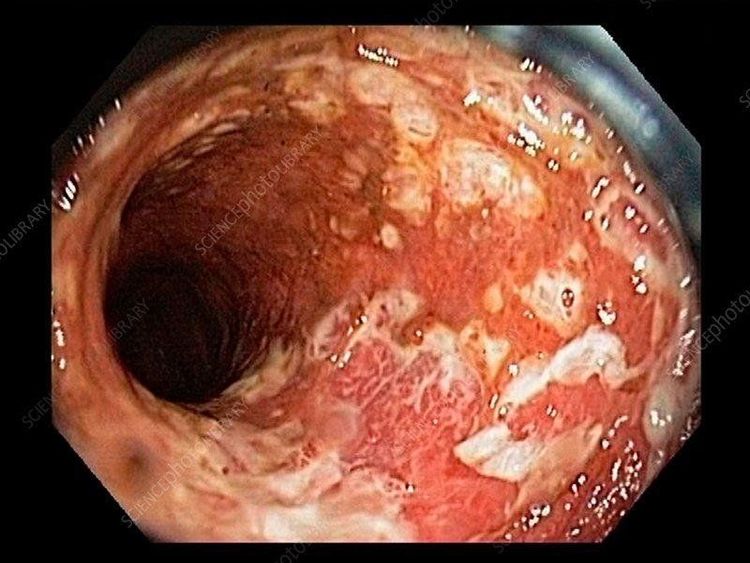
Những trường hợp viêm mức độ nhẹ, khi hồi phục, niêm mạc đại tràng trở về hình ảnh gần như bình thường và sẽ khó phân biệt ranh giới giữa vùng có và không có tổn thương trước đây. Tuy nhiên, đối với những trường hợp viêm ở mức độ trung bình đến nặng, khi niêm mạc vùng tổn thương tái tạo, hồi phục có thể thấy hình ảnh sẹo cũ, hình ảnh giả túi thừa do sự co kéo của các sẹo lớn, các cầu niêm mạc. Khi bệnh tiến triển trong một thời gian dài, có thể thấy niêm mạc đại tràng mất đi các nếp gấp bình thường, tổn thương hẹp lòng đại tràng hoặc các tổn thương dạng giả polyp sau viêm. Khi có tổn thương hẹp, cần tiến hành sinh thiết để loại trừ tổn thương ác tính.
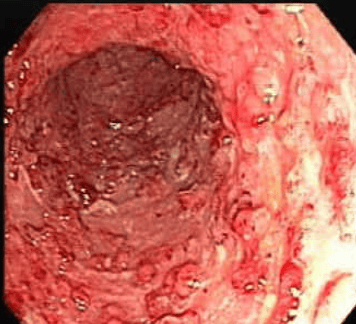

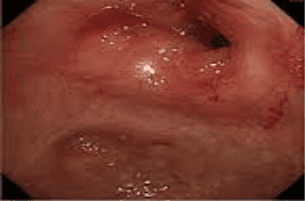
2.1.3. Đánh giá vị trí tổn thương
Trong phân loại Montreal, dựa vào vị trí tổn thương sẽ chia ra các thể: Tổn thương tại trực tràng, tổn thương ở đại tràng trái và tổn thương lan rộng. Theo thời gian, phân bố vị trí tổn thương có thể thay đổi, thường có xu hướng lan từ trực tràng lên các đoạn đại tràng phía trên. Một nghiên cứu đã ghi nhận, có 28% các trường hợp sau 10 năm sẽ có tiến triển tổn thương lan rộng hơn so với ban đầu.
Vị trí tổn thương trong / đại tràng chảy máu theo phân loại Montreal:
| Thuật ngữ | Mức độ | Mô tả |
| E1 | Viêm trực tràng | Tổn thương khu trú ở trực tràng, vị trí đầu trên tổn thương là vùng nối trực tràng - đại tràng sigma |
| E2 | Viêm đại tràng trái | Tổn thương đại tràng lan đến góc lách |
| E3 | Lan tỏa | Tổn thương qua đại tràng góc lách, bao gồm cả những trường hợp viêm toàn bộ đại tràng |
Ngoài ra, trong viêm loét đại tràng chảy máu còn gặp hai dạng tổn thương khác:
- Viêm hồi tràng ngược dòng: Đây là thuật ngữ được sử dụng trên cả nội soi và mô bệnh học để chỉ dạng tổn thương viêm liên tục, lan từ manh tràng vào đoạn cuối hồi tràng, thường gặp trong viêm loét đại tràng chảy máu thể lan rộng. Tổn thương viêm niêm mạc của đại tràng phải và đoạn cuối hồi tràng có hình thái tương tự như ở các đoạn khác của đại tràng và van hồi manh tràng quan sát được rõ. Có thể phân biệt với tổn thương hồi tràng trong Crohn ở đặc điểm không có các tổn thương gây hẹp, không có loét van hồi - manh tràng hoặc trong hồi tràng.
Hình ảnh viêm hồi tràng ngược dòng hay gặp ở những bệnh nhân viêm loét đại tràng chảy máu có biểu hiện viêm xơ đường mật tiên phát và được phát hiện với tỉ lệ 10 - 20% trong số các bệnh phẩm khi cắt toàn bộ đại tràng ở nhóm bệnh nhân có tổn thương lan rộng. Nhóm bệnh nhân viêm loét đại tràng chảy máu có tổn thương hồi tràng có xu hướng khó điều trị hơn và phải phẫu thuật sớm hơn.
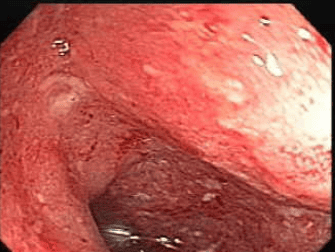
- Viêm khu trú ở manh tràng hoặc quanh lô ruột thừa: Đặc điểm của tổn thương viêm không liên tục với các vùng niêm mạc đại tràng còn lại. Đặc biệt, không thấy có tổn thương ở đoạn khác của đại tràng phải.
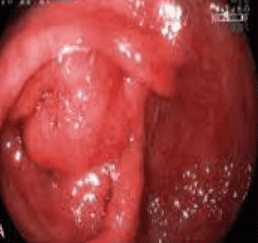
2.1.4. Đánh giá mức độ tổn thương
Phân loại mức độ nặng của tổn thương viêm loét đại tràng chảy máu trên nội soi lần đầu tiên được đề cập đến bởi hai tác giả Truelove và Witts năm 1955 trong một thử nghiệm có đối chứng với giả dược để đánh giá tác dụng của cortisone trong điều trị bệnh ở giai đoạn hoạt động. Dựa theo sự thay đổi niêm mạc, chia làm ba thể: 1 - bình thường hoặc gần bình thường (hơi xung huyết hoặc thô nhẹ), 2 - có cải thiện, 3 - không cải thiện hoặc xấu đi. Tuy nhiên, nhược điểm của phân loại này là các tổn thương không được định nghĩa rõ ràng.
Đến năm 1964, Baron và CS đánh giá mức độ đồng thuận giữa các nhà nội soi trong mô tả tổn thương ở 60 bệnh nhân viêm loét đại tràng chảy máu được tiến hành nội soi đại tràng sigma bằng một thang điểm mới. Thang điểm này dựa trên mức độ nặng của tình trạng chảy máu và không tính đến sự xuất hiện của tổn thương loét. Tiếp theo, chỉ số St Mark ra đời đánh giá mức độ nặng của tình trạng viêm niêm mạc từ 0 - 2 cũng chủ yếu tập trung vào đánh giá sự chảy máu của niêm mạc.
Sau này, có thêm nhiều thang điểm và chỉ số được sử dụng để đánh giá mức độ nặng trên nội soi một cách đầy đủ hơn và chủ yếu được ra đời từ các thử nghiệm lâm sàng đánh giá hiệu quả của các thuốc điều trị:
- Chỉ số UC-DAI được phát triển trong một thử nghiệm có đối chứng với giả dược nhằm đánh giá hiệu quả của thụt mesalamine dựa trên ba yếu tố: Tình trạng niêm mạc dễ tổn thương, xuất tiết nhiều và tự rỉ máu.
- Thang điểm Mayo: Được phát triển năm 1987 dựa trên thử nghiệm có đối chứng với giả dược nhằm đánh giá hiệu quả của mesalamine uống dạng giải phóng chậm. Tình trạng viêm của niêm mạc trực tràng trên nội soi được đánh giá theo bốn mức độ từ 0 - 3 dựa vào ba yếu tố hình ảnh, hình ảnh các mạch máu và mức độ dễ chảy máu của niêm mạc.
Một trong những nhược điểm của các chỉ số và thang điểm nói trên là định nghĩa về đáp ứng điều trị hay hồi phục trên hình ảnh nội soi đều chưa được công nhận. Để xây dựng một công cụ lượng giá được công nhận, chỉ số UCEIS ra đời với các tiêu chí chính: Hình thái mạch máu, tình trạng chảy máu và trợt loét. Ưu điểm của chỉ số này là có định nghĩa rõ ràng về các mức độ và điểm đáng chú ý trong chỉ số này là loại bỏ yếu tố niêm mạc dễ chảy máu.
2.2. Nội soi đường tiêu hóa trên
Các tổn thương đường tiêu hóa trên trong viêm loét đại tràng chảy máu không hay gặp. Do vậy, chỉ định nội soi đường tiêu hóa trên đặt ra khi bệnh nhân có triệu chứng.
Một số báo cáo đã ghi nhận tổn thương ở đường tiêu hóa trên ở bệnh nhân viêm loét đại tràng chảy máu. Tuy nhiên, các tiêu chuẩn để chẩn đoán tổn thương đường tiêu hóa trên có liên quan đến viêm loét đại tràng chảy máu cho đến nay vẫn chưa được thống nhất.
Hiện nay, bệnh viện Đa khoa Quốc tế Vinmec đang được trang bị dàn máy nội soi tiêu hóa hiện đại nhất của hãng Olympus với phương pháp nội soi với dải tần ánh sáng hẹp (NBI). Đây là phương pháp đột phá trong sàng lọc và chẩn đoán ung thư ống tiêu hóa (thực quản, dạ dày, tá tràng và cả đại tràng, trực tràng) ở giai đoạn sớm và giai đoạn rất sớm. Hình ảnh nội soi NBI có độ phân giải và độ phân giải cao nên giúp bác sĩ dễ dàng phát hiện những thay đổi nhỏ về màu sắc, hình thái của tổn thương ung thư và tiền ung thư mà nội soi thông thường khó phát hiện được.
Cùng với hệ thống máy móc hiện đại, khi nội soi thực quản, dạ dày, tá tràng kết hợp sinh thiết tại Vinmec, bệnh nhân được thực hiện bởi đội ngũ bác sĩ chuyên khoa giỏi như:
Tiến sĩ, bác sĩ Bùi Xuân Trường – Bác sỹ Khoa Nội tổng hợp - Bệnh viện Đa khoa Quốc tế Vinmec Times City, với 20 năm kinh nghiệm trong lĩnh vực Nội Tiêu hóa – Gan mật – Viêm gan – Nội soi tiêu hóa và Siêu âm tiêu hóa.
Bác sĩ Bùi Thu Hương - Trung tâm Nhi - Bệnh viện Đa khoa Quốc tế Vinmec Times City, với 37 năm kinh nghiệm trong ngành, nguyên là Trưởng khoa Tiêu hóa – Bệnh viện Nhi Trung Ương.
Ngoài ra, nội soi đại trực tràng và mọi quy trình kỹ thuật khác thực hiện tại Vinmec đều được kiểm soát nghiêm ngặt, đạt các tiêu chuẩn chất lượng quốc tế, đảm bảo an toàn và chất lượng cho người bệnh.
Trước mỗi ca thực hiện, hệ thống máy nội soi đều được đảm bảo vô trùng, đem đến tính an toàn tuyệt đối đến người bệnh. Sau khi thủ thuật kết thúc, ống nội soi được vệ sinh bằng máy rửa dây soi tự động của chính hãng Olympus dưới hệ thống lọc nước RO.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.