Viêm loét đại tràng chảy máu mức độ nặng là một tình trạng nghiêm trọng, đòi hỏi sự can thiệp y tế khẩn cấp. Bệnh không chỉ gây ra những cơn đau đớn dữ dội mà còn đe dọa tính mạng người bệnh do mất máu quá nhiều. Chính vì vậy, việc chẩn đoán chính xác và điều trị kịp thời là vô cùng quan trọng. Hãy cùng tìm hiểu chi tiết về tình trạng này trong bài viết dưới đây!
Bài viết bởi Thạc sĩ, Bác sĩ Mai Viễn Phương - Khoa Khám bệnh & Nội khoa - Bệnh viện Đa khoa Quốc tế Vinmec Central Park
1. Chẩn đoán viêm loét đại tràng chảy máu
1.1 Chẩn đoán xác định
Chẩn đoán viêm loét đại tràng chảy máu được xác định thông qua sự kết hợp của triệu chứng lâm sàng, xét nghiệm, hình ảnh nội soi và kết quả mô bệnh học:
- Triệu chứng lâm sàng xuất hiện trong ít nhất 4 tuần bao gồm tiêu chảy, đại tiện ra máu với mức độ từ ít đến nhiều, kèm theo đau bụng trước, trong hoặc sau khi đại tiện. Bác sĩ cần xem xét và loại trừ các bệnh lý nhiễm trùng đường tiêu hoá.
- Kết quả xét nghiệm cho thấy thiếu sắt trong máu, tăng tiểu cầu, mức albumin trong máu giảm, có sự hiện diện của tự kháng thể (DANCA) và lượng calprotectin trong phân tăng cao.
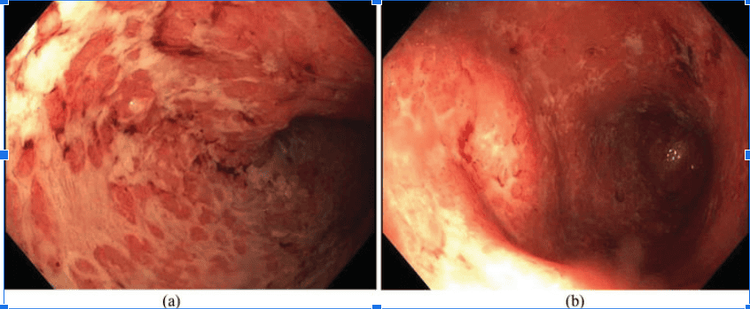
- Hình ảnh nội soi đại trực tràng thường thấy tổn thương viêm lan rộng, bắt đầu từ trực tràng rồi dần dần ảnh hưởng đến các đoạn trên của đại tràng. Các dấu hiệu nhận biết gồm mất đi hình thái mao mạch, mất các nếp gấp đại tràng, niêm mạc bị phù nề, xung huyết, xuất tiết, xuất hiện nhiều vết trợt, loét trên bề mặt, dễ bị chảy máu khi thổi hơi hoặc chạm đèn, chảy máu thực sự. Ở những trường hợp viêm mạn tính kéo dài, bác sĩ có thể quan sát được hình ảnh giả polyp.
- Mô bệnh học cho thấy sự gia tăng thâm nhập bạch cầu đơn nhân trong lớp màng liên kết biểu mô, sự tiêu biến các tế bào hình đài bài tiết mucin, các khe tuyến bị biến dạng, phân nhánh, teo lại và có sự xuất hiện của các ổ áp xe nhỏ trong khe tuyến.
1.2 Chẩn đoán mức độ
Viêm loét đại tràng chảy máu có thể được phân loại dựa trên vị trí, mức độ nghiêm trọng, độ tuổi xuất hiện bệnh và các triệu chứng ngoài hệ tiêu hóa. Phân loại Montreal đánh giá cả vị trí và mức độ nghiêm trọng của bệnh, hiện đang được sử dụng phổ biến nhất.
- Dấu hiệu thâm nhiễm tế bào plasma ở lớp màng đáy cho thấy giá trị chẩn đoán sớm với độ chính xác cao, đặc biệt giúp phân biệt viêm loét đại tràng chảy máu (61%) và viêm đại tràng do nhiễm khuẩn (6%). Khoảng 38% bệnh nhân bị viêm loét đại tràng chảy máu sẽ có đặc điểm này trong vòng 2 tuần sau khi triệu chứng xuất hiện.
- Các dấu hiệu khác chỉ ra tình trạng viêm mãn tính bao gồm dị sản tế bào Paneth (đặc biệt là ở viêm đại tràng trái), polyp viêm, sự tăng sinh lớp cơ niêm và đôi khi, trong các trường hợp viêm mạn tính tiến triển nghiêm trọng, có thể xảy ra xơ hóa ở lớp hạ niêm mạc, mặc dù tỷ lệ rất thấp. Hình ảnh u hạt không xuất hiện trong trường hợp viêm loét đại tràng chảy máu.
Bảng 1: Đánh giá mức độ nghiêm trọng của viêm loét đại tràng chảy máu theo phân loại Montreal
| Thuật ngữ | Mức độ | Mô tả |
| S0 | Hồi phục | Không có triệu chứng |
| S1 | Nhẹ | Đi ngoài ít hơn hoặc bằng 4 lần/ngày, có thể có máu, không có triệu chứng toàn thân, chỉ số viêm bình thường |
| S2 | Trung bình | Đi ngoài 4 lần/ngày, triệu chứng toàn thân ít |
| S3 | Nặng | Đi ngoài >6 lần/ngày, có máu, mạch >90 lần/phút, nhiệt độ 237,5ºC, Hb < 105 g/l, tốc độ máu lắng > 30 mm/giờ. |
1.3 Chẩn đoán phân biệt
Dưới đây là bảng liệt kê các chẩn đoán phân biệt phổ biến của viêm loét đại tràng chảy máu, được chia thành ba nhóm chính: bệnh lý viêm ruột, nguyên nhân do nhiễm trùng và các nguyên nhân không liên quan đến nhiễm trùng.
Bảng 2: Chẩn đoán phân biệt của viêm loét đại tràng chảy máu
| Nhóm nguyên nhân | Các bệnh lý cụ thể |
| Bệnh lý IBD khác | Crohn, viêm đại tràng không xác định thể |
| Nguyên nhân nhiễm trùng | Clostridium difficile, Salmonella, Shigella, E.coli, Campylobacter jejuni, Entamoeba histolytica, Cytomegalovirus |
| Nguyên nhân không nhiễm trùng | Viêm đại tràng thiếu máu, viêm đại tràng do xạ trị, bệnh Behcet, viêm đại tràng vì thế, viêm đại tràng do thuốc hoặc nhiễm độc, loét đơn độc ở trực tràng, viêm đại tràng do thâm nhiễm bạch cầu ái toan |
Việc thu thập thông tin về bệnh sử (tiền sử cá nhân, đặc biệt là lịch sử du lịch, dị ứng, không dung nạp thực phẩm, thuốc đã sử dụng và tiền sử gia đình) kết hợp với việc khám lâm sàng, có vai trò quan trọng trong việc xác định hướng chẩn đoán.
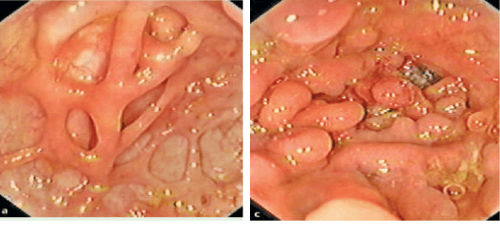
Chẩn đoán phân biệt viêm loét đại tràng chảy máu với bệnh Crohn đã được đề cập chi tiết trong các phần trước, bao gồm các yếu tố lâm sàng, hình ảnh nội soi và xét nghiệm mô bệnh học. Khoảng 10% bệnh nhân viêm đại tràng mãn tính không đủ tiêu chuẩn để xác định là Crohn hoặc viêm loét đại tràng chảy máu và được phân loại vào nhóm không phân loại được.
Việc bổ sung các dấu ấn huyết thanh hay nội soi viên nang có thể giúp chẩn đoán cho khoảng 50% bệnh nhân trong nhóm này. Trong nhóm bệnh lý nhiễm trùng, các vi sinh vật thường gây viêm đại tràng cấp tính bao gồm Salmonella, Shigella và Campylobacter jejuni. Các triệu chứng chung của nhóm bệnh do nguyên nhân nhiễm trùng bao gồm sốt, đau bụng, nôn hoặc buồn nôn. Đặc biệt, khi nhiễm Shigella, một dấu hiệu đặc trưng là đại tiện ra máu. Bệnh nhân từng từng sử dụng thuốc kháng sinh có thể là gợi ý quan trọng để nghĩ đến trường hợp viêm đại tràng giả mạc do C. difficile.
Trong các nguyên nhân không phải do nhiễm trùng, viêm đại tràng do thiếu máu có thể xuất hiện ở những bệnh nhân mắc các bệnh lý nền như Henoch-Scholein, hội chứng Churg-Strauss và bệnh Wegener.
Khoảng 6-13% bệnh nhân mắc bệnh Behcet có triệu chứng liên quan đến hệ tiêu hóa, dễ bị nhầm lẫn với bệnh viêm ruột (IBD). Viêm đại tràng vi thể, bao gồm thể lympho và collagen, có các dấu hiệu lâm sàng như tiêu chảy kéo dài, dạng nước, mức độ nặng và không có máu.
Chẩn đoán phân biệt chủ yếu dựa vào kết quả mô bệnh học. Thêm vào đó, một số loại thuốc có thể gây tổn thương loét và thiếu máu tại đại tràng, trong đó các thuốc NSAID có thể gây triệu chứng đau bụng và đại tiện có máu.
1.4 Chẩn đoán bệnh viêm loét đại tràng chảy máu mức độ nặng
Những bệnh nhân mắc viêm loét đại tràng chảy máu mức độ nặng cần được nhập viện để được chăm sóc và điều trị toàn diện.
Chẩn đoán bệnh viêm loét đại tràng chảy máu mức độ nặng nếu bệnh nhân có dấu hiệu đại tiện ra máu 26 lần mỗi ngày và đi kèm với một trong các triệu chứng nhiễm độc toàn thân như:
- Mạch trên 90 lần/phút.
- Nhiệt độ cơ thể vượt quá 37,8°C.
- Hb thấp hơn 105g/l.
- Tốc độ máu lắng là 30mm/giờ hoặc CRP trên 30mg/l.
Những bệnh nhân có bệnh lý nền hoặc trên 60 tuổi có nguy cơ tử vong cao hơn. Họ cũng cần được kiểm tra để loại trừ các bệnh lý nhiễm trùng.

2. Nguyên tắc điều trị và đánh giá đáp ứng điều trị
Phương pháp điều trị được lựa chọn dựa trên các yếu tố như mức độ nghiêm trọng và phạm vi lan rộng của tổn thương, cùng với những đặc điểm riêng biệt của từng bệnh nhân, bao gồm tần suất tái phát, diễn tiến bệnh, khả năng đáp ứng với thuốc đã sử dụng trước đó, cũng như các tác dụng phụ khi điều trị. Các yếu tố khác như độ tuổi khi bệnh khởi phát, biểu hiện ngoài đường tiêu hóa và thời gian mắc bệnh cũng đóng vai trò quan trọng.
Tổng hợp các yếu tố này giúp phân loại bệnh nhân thành hai nhóm:
- Nhóm bệnh nhân mắc viêm loét đại tràng chảy máu mức độ nặng cần điều trị nội trú.
- Nhóm bệnh nhân mắc viêm loét đại tràng chảy máu mức độ nhẹ đến trung bình có thể điều trị ngoại trú.
Phân loại Truelove và Witts đã được kiểm chứng và trở thành công cụ phổ biến trong thực hành lâm sàng. Một số nơi có thể thay thế chỉ số tốc độ máu lắng > 30mm/giờ bằng chỉ số CRP > 30mg/l.
Để đánh giá mức độ nghiêm trọng của bệnh, nhiều hướng dẫn sử dụng thang điểm Mayo dựa trên số lần đại tiện, mức độ chảy máu trực tràng, hình ảnh nội soi và đánh giá chung. Khi không có kết quả nội soi, thang điểm Mayo không đầy đủ vẫn có giá trị lâm sàng.
Trong quá trình theo dõi, việc xác định khả năng đáp ứng điều trị, thời gian hết bệnh và tình trạng kháng trị là rất quan trọng để tối ưu hóa và điều chỉnh phương pháp điều trị. Định nghĩa cho các trường hợp này đã được đưa ra trong đồng thuận Toronto năm 2015.
Bảng 3: Định nghĩa các mức độ đáp ứng điều trị theo đồng thuận Toronto
| Khái niệm | Định nghĩa |
| Hồi phục hoàn toàn | Tất cả các triệu chứng trên lâm sàng và tổn thương trên nội soi đều hồi phục. |
| Hồi phục tồn thương trên nội soi | Niêm mạc bình thường hoặc mạng lưới mao mạch không rõ, có thể có biến đổi mạn tính (polyp viêm, sẹo) nhưng niêm mạc không dễ chảy máu. |
| Lui bệnh về triệu chứng lâm sàng | Số lần đại tiện bình thường (<3 lần/ngày), phân không có máu. |
| Đáp ứng về triệu chứng lâm sàng | Có sự cải thiện về triệu chứng lâm sàng do chính bệnh nhân và bác sĩ đánh giá, có thể coi là tiêu chí đánh giá đáp ứng điều trị sớm. |
3. Điều trị bệnh viêm loét đại tràng chảy máu mức độ nặng
Tiêm steroid qua tĩnh mạch được khuyến cáo là phương pháp điều trị bệnh viêm loét đại tràng chảy máu mức độ nặng đầu tiên, với liều methylprednisolone 60mg mỗi 24 giờ hoặc hydrocortisone 100mg, tiêm 4 lần/ngày. Tiêm bolus gián đoạn hoặc truyền qua tĩnh mạch đều cho hiệu quả tương tự.
Một lựa chọn thay thế là tiêm cyclosporine tĩnh mạch với liều 4mg/kg/ngày. Các nghiên cứu ngẫu nhiên có đối chứng đã chỉ ra rằng hiệu quả của cyclosporine tĩnh mạch tương đương methylprednisolone ở những bệnh nhân có bệnh tiến triển nghiêm trọng.
Do đó, việc sử dụng cyclosporine có thể được xem xét khi bệnh nhân không thể dùng steroid, ví dụ như những trường hợp loãng xương hoặc tiểu đường nặng không kiểm soát được. Bên cạnh điều trị steroid, ECCO khuyến cáo bác sĩ cần chú ý các điểm sau trong quá trình theo dõi và điều trị bệnh viêm loét đại tràng chảy máu mức độ nặng:
- Quan sát và điều chỉnh để phòng ngừa rối loạn nước và điện giải. Nếu kali hoặc magie máu giảm, điều này sẽ khiến phình giãn đại tràng nhiễm độc tiến triển nhanh chóng. Bác sĩ cần bổ sung kali tối thiểu 60 mmol mỗi ngày. Trong trường hợp bệnh nhân có phản ứng kháng trị với steroid, cần được thực hiện việc loại trừ nhiễm CMV qua nội soi đại tràng sigma có sinh thiết. Cấy phân cũng là một bước quan trọng để loại trừ c. difficile, nếu kết quả dương tính, bệnh nhân sẽ phải điều trị vancomycin và ngừng dùng thuốc ức chế miễn dịch.
- Trong các đợt viêm loét đại tràng chảy máu mức độ nặng cấp tính, tiêm heparin trọng lượng phân tử thấp qua đường tiêm dưới da có tác dụng phòng ngừa hình thành huyết khối.
- Khi bệnh nhân bị suy dinh dưỡng, bác sĩ cần cung cấp hỗ trợ dinh dưỡng, trong đó ưu tiên phương pháp truyền dinh dưỡng qua đường ruột vì phù hợp với chức năng sinh lý và có nguy cơ biến chứng thấp hơn so với truyền dinh dưỡng qua đường tĩnh mạch (9% so với 35% trong trường hợp viêm đại tràng cấp).
- Để tránh làm tình trạng giãn đại tràng trở nên nghiêm trọng hơn, bệnh nhân cần dừng các thuốc kháng cholinergic, thuốc chống táo bón, NSAID và opioid. Nếu dung nạp được, bệnh nhân có thể tiếp tục dùng các thuốc điều trị tại chỗ như steroid hoặc 5-ASA. Kháng sinh chỉ được sử dụng khi có dấu hiệu nhiễm trùng hoặc trong trường hợp cần dự phòng phẫu thuật.
- Truyền máu nhằm duy trì nồng độ Hb trên 8g/dl và phối hợp với các bác sĩ ngoại khoa để lựa chọn giữa phẫu thuật và phương án điều trị bảo tồn.
Bệnh viện Đa Khoa Quốc tế Vinmec là nơi khám chữa bệnh uy tín, sở hữu đội ngũ bác sĩ giàu kinh nghiệm cùng cơ sở vật chất hiện đại, đạt tiêu chuẩn quốc tế, là lựa chọn đáng tin cậy cho việc chăm sóc sức khỏe của chúng ta và gia đình.
Bài viết tham khảo: De Dombal F.T. (1968), Ulcerative colitis: definition, historical background, aetiology, diagnosis, naturel history and local complications, Postgrad Med, Lichtenstein G.R., btv. (2014), Medical Therapy of Ulcerative Colitis, Springer-Verlag, New York, Crohn B.B. (1962). An historic note on ulcerative colitis. Gastroenterology, 42, 366-367.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.