Tế bào gốc trưởng thành có thể biến đổi thành các loại tế bào khác theo nhu cầu của cơ thể. Đây là loại tế bào được tìm thấy trong các mô, cơ quan của người trưởng thành, khác với tế bào gốc phôi hoặc tế bào gốc nhũ nhi.
Bài viết bởi Thạc sĩ Nguyễn Tiến Lung - Khối Liệu pháp tế bào, Trung tâm Công nghệ cao Vinmec.
1. Tế bào gốc trưởng thành là gì?
Tế bào gốc là những tế bào chưa biệt hóa, có khả năng tự đổi mới (phân chia thành các tế bào con cùng loại) và biệt hóa thành các tế bào chuyên biệt như tế bào da, cơ bắp, hay thần kinh.
Tế bào gốc trưởng thành được tìm thấy trong các mô và cơ quan của người trưởng thành, khác với tế bào gốc phôi (thu thập từ phôi ở giai đoạn túi phôi, khoảng từ 5-9 ngày sau thụ tinh) và tế bào gốc nhũ nhi (lấy từ trẻ sơ sinh mới chào đời).
Việc nghiên cứu tế bào gốc trưởng thành bắt đầu từ những năm 1950. Khi đó, các nhà khoa học đã xác định được rằng tủy xương chứa ít nhất hai loại tế bào gốc: loại tạo máu - tạo ra tất cả các loại tế bào máu trong cơ thể; và loại trung mô, chiếm tỷ lệ nhỏ trong tuỷ xương, có khả năng tạo ra xương, sụn, mỡ để hỗ trợ sự hình thành mạch máu và mô liên kết.
Sau đó, việc sử dụng tế bào gốc từ tủy xương để cấy ghép trong điều trị các bệnh lý huyết học ác tính đã bắt đầu và được áp dụng cho đến ngày nay.
2. Tế bào gốc trưởng thành được tìm thấy ở đâu?
Tế bào gốc trưởng thành được phát hiện trong nhiều loại mô và cơ quan khác nhau, bao gồm tủy xương, mô mỡ, máu ngoại vi, mạch máu, cơ bắp, ruột, gan, tinh hoàn,... Chúng thường cư trú trong các khu vực đặc biệt của từng mô (được gọi là ổ tế bào gốc - “stem cell niche”).
Các tế bào gốc trưởng thành có thể ở trạng thái không hoạt động (không phân chia) trong thời gian dài cho đến khi được kích hoạt bởi nhu cầu thay thế tế bào, chấn thương mô hoặc bất kỳ bệnh lý nào khác.
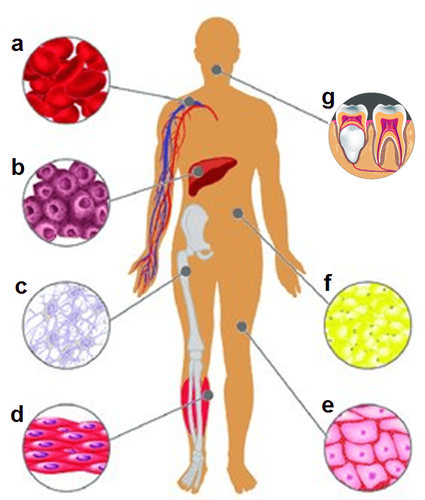
Tế bào gốc trưởng thành có thể thu được từ nhiều nguồn khác nhau ở người trưởng thành như máu ngoại vi (a), gan (b), tủy xương (c), cơ (d), da (e), mô mỡ (f), răng (g), não, tủy sống... Cụ thể như sau:
2.1. Tủy xương
Ít nhất hai loại tế bào gốc trưởng thành khác nhau được tìm thấy trong tủy xương: tế bào gốc tạo máu và tế bào gốc trung mô.
Tế bào gốc tạo máu đã được phát hiện trong tủy xương hơn nửa thế kỷ trước. Chúng được sử dụng trong các quá trình cấy ghép để điều trị bệnh nhân mắc các bệnh liên quan đến hệ thống tạo máu, bao gồm bệnh bạch cầu và nhiều bệnh khác.
Ngoài tế bào gốc tạo máu, tủy xương cũng ẩn chứa tế bào gốc trung mô (Mesenchymal Stem Cell - MSC), có khả năng chuyển hóa thành nhiều loại tế bào khác nhau trong mô liên kết, bao gồm tế bào xương, tế bào sụn, tế bào cơ, tế bào mỡ,...
2.2. Mô mỡ
Tế bào gốc mô mỡ (Adipose derived stem cells - ADSC) được phát hiện lần đầu vào năm 1980 thông qua một nghiên cứu trên bò, cho thấy rằng mỡ chứa các tế bào tương tự như tế bào gốc trung mô và có khả năng hình thành mỡ. Các nghiên cứu sau này trên các loài động vật khác cũng đưa ra kết quả tương tự.
Ngày nay, các nghiên cứu đã xác định rằng tế bào gốc mô mỡ có những đặc điểm tương tự như tế bào gốc trung mô từ tủy xương (do đó còn được gọi là tế bào gốc trung mô từ mô mỡ), mở ra tiềm năng lớn trong ứng dụng điều trị.
Mô mỡ có ưu điểm là phổ biến trong cơ thể người, có thể thu nhận dễ dàng và tế bào này nhanh chóng được phục hồi trong cơ thể. Tế bào gốc trưởng thành từ mỡ, có sẵn trong cơ thể suốt thời gian, có thể thu thập một lượng lớn và sử dụng ngay cho cấy ghép, hoặc được nuôi cấy và lưu trữ dài hạn để sử dụng khi cần.
2.3. Máu ngoại vi
Máu ngoại vi cung cấp một nguồn tế bào gốc tạo máu thông qua việc thu thập và tách chiết qua máy tách.
2.4. Máu từ dây rốn
Máu từ dây rốn cũng là một nguồn quan trọng của tế bào gốc tạo máu, với nhiều đặc tính quý báu.
2.5. Mô từ dây rốn
Mô từ dây rốn là nơi chứa nhiều loại tế bào gốc, trong đó, tế bào gốc trung mô được biết đến rộng rãi nhất.
3. Tế bào gốc trưởng thành gồm những loại nào?
3.1. Tế bào gốc thần kinh
Tế bào gốc thần kinh (Neural stem cells) là các tế bào đa năng có trong não, có khả năng tạo ra các loại tế bào thần kinh khác nhau như tế bào thần kinh đệm và tế bào hình sao.
Trước đây, nhiều thông tin cho rằng não người trưởng thành không thể tạo ra các tế bào thần kinh mới. Tuy nhiên, vào những năm 1990, các nhà nghiên cứu đã xác định rằng não chứa các tế bào gốc trưởng thành có khả năng tạo ra các loại tế bào thần kinh như astrocyte, oligodendrocyte và neuron.
Các tế bào gốc thần kinh (Neural stem cells) được phân lập từ nhiều vùng khác nhau của não, bao gồm cả khu vực khứu giác để thuận tiện trong quá trình tiếp cận. Các nghiên cứu mới nhất đã chỉ ra rằng các tế bào này cũng có khả năng tạo ra các loại tế bào khác như tế bào máu và cơ.
Trên mô hình động vật, các tế bào gốc thần kinh đã được chứng minh có thể tham gia vào quá trình sửa chữa tổn thương sau đột quỵ, thoái hóa não, Parkinson,...
3.2. Tế bào gốc đa tiềm năng cảm ứng
Khác với tế bào gốc phôi có khả năng biệt hóa thành mọi loại tế bào trong cơ thể, hầu hết các tế bào gốc trưởng thành bị hạn chế về tiềm năng, chỉ có thể trở thành một số loại tế bào chuyên hóa cụ thể. Do sự tiềm năng lớn của tế bào gốc phôi, các nhà khoa học liên tục nghiên cứu để khám phá hoặc tạo ra các loại tế bào có tính chất tương đương.
Vào năm 2006, nhà khoa học người Nhật Bản, Yamanaka, đã sử dụng các yếu tố phiên mã hoạt động trong giai đoạn phôi để tái tạo nguyên bào sợi (một loại tế bào đã biệt hóa sâu) trở lại trạng thái đa tiềm năng, được gọi là tế bào gốc đa tiềm năng cảm ứng (induced Pluripotent Stem cell - iPS cell).
Chúng có thể biệt hóa thành mọi loại tế bào trong cơ thể mà không vi phạm các vấn đề đạo đức, đồng thời có thể được tạo ra từ chính bệnh nhân, do đó có thể sử dụng trong các phương pháp ghép tự thân, giảm thiểu vấn đề đào thải miễn dịch. Vì lý do này, tế bào iPS hứa hẹn sẽ được áp dụng mạnh mẽ trong lĩnh vực y học trong tương lai gần.
3.3. Tế bào gốc tạo máu
Tế bào gốc tạo máu (Hematopoietic Stem Cell - HSC) là những tế bào nguyên thủy, chưa trưởng thành có khả năng sinh trưởng và phát triển thành nhiều loại tế bào máu khác nhau bao gồm bạch cầu, tiểu cầu và hồng cầu.
Chúng phân chia liên tục để thay thế cho những tế bào máu cũ, già yếu, với vòng đời chỉ khoảng vài ngày. Ước tính từ một tế bào gốc máu ban đầu có khả năng nhân đôi hơn 50 thế hệ, tạo ra khoảng 10^15 tế bào máu trong cơ thể một người bình thường sống 60 năm.
Tế bào gốc máu chiếm tỷ lệ nhỏ, khoảng 0,01% số tế bào trong tủy xương, có thể thu nhận dễ dàng bằng cách hút trực tiếp từ tủy xương hoặc kích thích để di chuyển vào dòng máu để thu nhận từ máu ngoại vi.
Hiện nay, tế bào gốc tạo máu được sử dụng trong điều trị các bệnh như u lympho, đa u tủy xương và các bệnh liên quan đến hệ miễn dịch.
3.4. Tế bào gốc trung mô
Tế bào gốc trung mô (MSCs) là một nhóm tế bào gốc trưởng thành được tìm thấy ở nhiều vị trí trong cơ thể con người như tủy xương, mô mỡ và dây rốn. Chúng có tác dụng quan trọng đối với hệ miễn dịch bằng cách thúc đẩy phản ứng chống viêm và tăng cường miễn dịch. MSCs cũng có khả năng điều chỉnh các phản ứng miễn dịch và giúp duy trì và phục hồi các mô trong trường hợp cơ thể bị tổn thương hoặc bị thoái hóa nghiêm trọng.
Hiện nay, các nghiên cứu đang tập trung vào ứng dụng của MSCs trong điều trị các bệnh như viêm khớp, COPD, tiểu đường và bệnh lý não.
3.5. Tế bào muse
Vào năm 2010, nhóm nhà khoa học do Mari Dezawa dẫn đầu đã phát hiện một nhóm tế bào gốc trưởng thành sinh sống trong mô liên kết của gần như mọi loại cơ quan, có khả năng biệt hóa thành tất cả các loại tế bào trong cơ thể.
Nhóm tế bào này được gọi là tế bào muse (Multi-lineage differentiating stress enduring cell). Tế bào muse có khả năng biệt hóa lớn tương tự như tế bào iPS nhưng có nhiều ưu điểm: chúng là tế bào tự nhiên của cơ thể, không cần thao tác gen phức tạp trong phòng thí nghiệm, không gây u, dễ dàng di chuyển đến vị trí tổn thương để tái tạo mô,...
Do đó, tế bào muse hứa hẹn sẽ được ứng dụng rộng rãi trong thời gian tới. Tuy nhiên, tỉ lệ của các tế bào này trong cơ thể rất thấp, làm cho quá trình phân lập trở nên khó khăn.
3.6. Tế bào gốc da
Tế bào gốc da đóng vai trò quan trọng trong quá trình tái tạo da suốt cuộc đời và trong việc phục hồi, sửa chữa da sau khi bị tổn thương.
3.7. Tế bào gốc biểu bì
Tế bào gốc trưởng thành ở biểu bì đóng vai trò quan trọng trong việc tạo ra tế bào sừng, giúp hình thành lớp bảo vệ cho cơ thể.
3.8. Tế bào gốc biểu mô
Tế bào gốc của biểu mô chứa trong hầu hết các loại biểu mô. Chúng xuất hiện trong lớp lót của đường tiêu hóa, đường hô hấp, giác mạc, và cả nang lông.
Tế bào gốc trưởng thành biểu mô có khả năng biệt hóa thành các loại tế bào khác nhau như tế bào hấp thụ, tế bào tiết chất nhờn, tế bào ruột và tế bào Paneth, đóng vai trò quan trọng trong hệ thống miễn dịch đường ruột.
4. Ứng dụng lâm sàng của tế bào gốc trưởng thành
4.1. Điều trị các loại bệnh
Với khả năng tự đổi mới và biệt hóa, tế bào gốc trưởng thành được sử dụng để sửa chữa và thay thế các tế bào bị tổn thương.
Do đó, chúng mang lại hy vọng lớn trong việc hỗ trợ điều trị nhiều loại bệnh, bao gồm Alzheimer, bệnh Parkinson, chấn thương sọ não, bệnh chàm viêm da cơ địa, viêm khớp dạng thấp, bệnh động mạch ngoại biên gây thiếu máu chi, bệnh tiểu đường tự miễn type 1 và type 2, các bệnh tự miễn,...
Đối với các bệnh di truyền như ung thư máu, tế bào gốc trưởng thành có thể được thu thập từ người hiến có độ tương đồng miễn dịch phù hợp để điều trị mà không gây ra vấn đề về thải ghép. Các nguồn tế bào gốc này có thể được sử dụng ngay lập tức hoặc được lưu trữ lâu dài để sử dụng khi cần.
4.2. Hỗ trợ tìm hiểu cơ chế bệnh lý
Tính năng biệt hóa của tế bào gốc trưởng thành cung cấp thông tin quan trọng cho các nhà nghiên cứu và chuyên gia y tế về cách tế bào có thể chuyển hóa thành các loại khác nhau trong cơ thể. Điều này giúp hiểu rõ hơn về cơ chế gây bệnh và tiến triển của bệnh.
4.3. Ứng dụng mới cho tế bào gốc trưởng thành
Tế bào gốc trưởng thành cũng được sử dụng để thử nghiệm các loại thuốc mới, mở ra nhiều cơ hội mới cho việc điều trị các bệnh lý nghiêm trọng đang tồn tại.
Các ứng dụng sớm nhất của tế bào gốc trưởng thành chủ yếu tập trung vào tế bào gốc tạo máu. Việc sử dụng tế bào gốc tạo máu từ tủy xương hoặc từ máu ngoại vi để điều trị các bệnh huyết học đã thành công từ năm 1965 (tại Việt Nam từ năm 1995) và đã được triển khai hàng triệu trường hợp trên toàn thế giới.
Các nghiên cứu gần đây đã chỉ ra rằng tế bào gốc tạo máu có thể biệt hóa thành các loại tế bào khác như tế bào gan, cơ, thần kinh,... mở ra tiềm năng lớn trong việc điều trị nhiều loại bệnh hơn ngoài các bệnh lý huyết học.
Gần đây, tế bào gốc trung mô cũng nhận được sự quan tâm đặc biệt. Chúng có thể được thu thập từ nhiều nguồn khác nhau như tủy xương, mô mỡ, dây rốn, tủy răng sữa,... Hiện nay, theo thống kê, có hơn 900 thử nghiệm lâm sàng trên thế giới sử dụng tế bào gốc trung mô, đa dạng về loại bệnh: từ tổn thương thần kinh trung ương, tim mạch, đột quỵ, đến các vấn đề về hệ thống miễn dịch.
Ngoài ra, các loại tế bào gốc trưởng thành khác như tế bào gốc thần kinh, tế bào gốc gan, tế bào muse,... vẫn đang tiếp tục được nghiên cứu và thử nghiệm, tuy nhiên số lượng thử nghiệm vẫn còn hạn chế. Các bệnh như nhồi máu cơ tim cấp tính, đột quỵ, tổn thương biểu bì, và chấn thương tủy sống là một số bệnh đang được xem xét để điều trị bằng các loại tế bào này.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số HOTLINE hoặc đặt lịch trực tiếp TẠI ĐÂY. Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.